Ретинобластома у детей: симптомы, лечение глаза и причины
Ретинобластома – это злокачественный процесс, формирующий опухоль в сетчатке глаза. Зрачок расширяется, цвет меняется на белый или жёлтый. Создается впечатление, что он светится.
Развиваясь, опухоль распространяется на соседние отделы глаза и органы человека. Может поражать мозг. У взрослых болезнь может встречаться крайне редко. Обычно возраст пациентов – не старше 5 лет. Встречается одинаково у обоих полов.
Код по МКБ-10 у злокачественных новообразований глаза C69.
Содержание
Этиология новообразования
В половине случаев ретинобластома у детей возникает из-за наследственного фактора – родители больного ребёнка в детстве страдали от аналогичного заболевания. Возможность развития онкологического процесса закладывается при формировании плода, при этом происходят нарушения в генетическом коде ДНК. Врождённая патология обычно сочетается с иными эмбриональными пороками. К примеру, с волчьей пастью или пороком сердца. Врождённая опухоль часто распространяется на оба глаза. Если тип наследования ретинобластомы аутосомный доминантный, ребёнок подвержен поражению раковыми опухолями других органов.
Происхождение спонтанного возникновения рака полностью не изучено. Специалисты пока лишь предполагают, почему ретинобластома глаза поражает маленьких пациентов:
- Плохая экологическая ситуация в месте проживания родителей и ребёнка. Актуально для жителей мегаполисов и городов с тяжелой промышленностью. В сельской местности или в городах с отсутствием металлургических и химических заводов люди с онкологическими заболеваниями встречаются редко.
- Питание матери в период вынашивания плода продуктами, содержащими канцерогены.
- Алкогольная зависимость оказывает непоправимое влияние на будущего ребёнка. Спиртосодержащие напитки провоцируют не только возникновение рака, но и неонкологические серьёзные пороки.
- Ядовитые, токсичные химические вещества негативно влияют на здоровье людей, планирующих в ближайшее время стать родителями. Дети могут рождаться с генетическими аномалиями.
- Возраст отца и матери от 40 лет.
Нейроэктодерма, клеточный материал головного мозга, формирует данную опухоль. Узел возникает из любого слоя сетчатки глаза. Быстро развивается, по кровотоку распространяется в кости и костный мозг. Зрительный нерв доставляет клетки рака к головному мозгу.
Новообразование бывает дифференцированной (ретиноцитома) и недифференцированной (ретинобластома) формы. Недифференцированный рак злокачественней и сложней поддаётся лечению, встречается чаще других форм.
Очаг может развиваться в центре глаза, разрушая сетчатку и стекловидное тело, или прорастать в сетчатку, поражая субретинальную область. Одновременно сетчатка истончается, развивается спаечный процесс.
Стадии болезни
Ретинобластома, как прочие онкологические заболевания, демонстрирует 4 степени развития:
- Отмечается лейкокория, опухоль просвечивает через зрачок. Такой симптом называют синдромом «кошачьего глаза». Снижается бинокулярная острота зрения, больной не может сфокусировать 2 глаза на одной картинке, развивается косоглазие.
- Стадия возникновения глаукомы. Глаз болезненно реагирует на свет, повышено слезотечение, отмечается гиперемия и повышенное давление. Возникают воспалительные процессы. Боль усиливается по мере роста злокачественного узла. Возникает вторичная глаукома.
- Глаз выпячивается, затрудняется движение. Опухоль поражает мягкую ткань орбиты, разрушает её стенки, прорастает в остальные отделы органа.
- Стадия проявляется активным метастазированием во все отделы организма человека. Отмечается истощение больного, тошнота, головокружение и прочие симптомы интоксикации.
По TNM системе первично возникшая опухоль обнаруживает классификацию:
- Т1 – злокачественное новообразование поражает максимум 25% дна органа.
- Т2 – область поражения сетчатки ретинобластомой занимает 25-50% глазного дна.
- Т3 – ретинобластома не покидает пределы глаза, но поражает больше половины сетчатки и область вокруг неё.
- Т4 – опухоль выходит за интраокулярное пространство.
- N1 – прогрессирует метастазирование в лимфоузлах шеи, челюсти и околоушной области.
- Ml – метастазы распространяются в другие органы: мозг, печень, кости.
Формы патологии:
- При поражении одного глаза больной страдает унилатеральной опухолью.
- Билатеральная форма встречается при генетическом возникновении рака. Поражаются 2 глаза. Злокачественный процесс встречается у младенцев.
- Трилатеральная ретинобластома практически не встречается. Развивается из-за патологий мозга.
Клиническая картина заболевания
Главный признак, отличающий ретинобластому от других болезней – лейкокория. Любые изменения в глазном зрачке свидетельствуют о патологическом процессе. Зрачок ребёнка, поражённый опухолью, становится крупнее и светлее нормального, при плохом освещении светится. Причина осветления зрачка – перекрытие опухолью сетчатки глаза. Любой признак нарушения в функционировании органа требует немедленной консультации врача.
Другие симптомы возникновения патологического процесса:
- Происходит стремительная потеря зрения. В младшем возрасте ребёнок не способен сказать об этом, поэтому симптомы становятся заметны при поражении обоих глаз, когда больной перестает видеть предметы, наблюдается «пустой» взгляд. У новорождённых проследить такие изменения трудно. При ретинобластоме генетического типа обычно встречается двусторонняя опухоль.
- При поражении единственного глаза развивается косоглазие. Нарушается баланс зрения, глаза не воспринимают изображение одинаково.
- Болевой синдром не возникает вначале развития болезни. Он развивается с увеличением размера опухоли и присоединением воспалительных процессов.
Опухоль с мультицентричным ростом провоцирует возникновение метастазов. Поражённые органы расширяют симптоматику заболевания. Например, при поражении мозга возникает головная боль, судорожный синдром, систематические обмороки, тошнота, необоснованная рвота, расстройства памяти, нарушение координации и т.д. Симптомы зависят от области поражения головного мозга. При развитии вторичных очагов прогноз на жизнь ухудшается.
Диагностические исследования
Заболевание требует комплексной инструментальной диагностики:
- Биомикроскопия – неинвазивный метод обследования, предоставляющий обзор ко всем частям глаза.
- Осмотр глазного дна с помощью прямой и обратной офтальмоскопии.
- Визометрия диагностирует остроту зрения.
- Тонометрия позволяет измерить внутриглазной уровень давления.
- Для глубокого исследования органа применяют гониоскопию.
- Проверка способности формирования целостного изображения обоими глазами.
- Диагностика выпучивания или западения глаза экзофтальмометром.
- Определение уровня косоглазия офтальмоскопом.
- По УЗИ органа можно увидеть наличие новообразования, его локализацию, размер и форму.
- Гистология интраокулярной биопсии назначается только в крайних случаях.
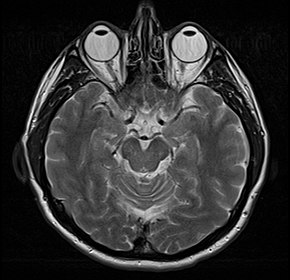
Для выявления метастазов в других органах актуальны проведение МРТ и КТ головы, рентгенография орбит и околоносовых пазух, диагностические исследования печени и скелета.
Рекомендованы консультации невролога и ЛОРа.
Методы лечения
Лечение и его результат напрямую зависят от стадии рака. Выделяют подобные методы:
- При новообразованиях мелкого размера, расположенных на сетчатке, проводят фотокоагуляцию. Для её проведения допустим ранний этап развития опухоли.
- При периферических очагах применяют криотерапию.
- Химиотерапия актуальна при метастазировании и полном поражении глазного яблока.
- На уменьшение опухоли и скорейшее выздоровление положительно влияет лучевая терапия на любой стадии рака.
- Если тело глаза поражено целиком, прогрессирует метастазирование, нет шансов на восстановление, то орган удаляют, иногда вместе с глазницей. Затем больной проходит курс лучевой и химиотерапии. Пациент получает инвалидность.
Все действия врачей связаны с сохранением полного или частичного зрения. Если удаления не избежать, пациенту в будущем устанавливают протез.
Детский возраст позволяет более стойко реагировать на болезнь и входить в полную ремиссию. Шанс возникновения рецидива не достигает 5%.
Благоприятность исхода зависит от времени начала диагностики. Родители не должны надеяться, что новообразования в глазах пройдут самостоятельно. Только специалисты определяют диагноз и тактику лечения.
Профилактические меры
Особенной профилактики злокачественных образований нет. Родителям с онкологическими заболеваниями в анамнезе необходимо выполнять клинические рекомендации и регулярно проходить осмотр у онколога.
https://www.youtube.com/watch?v=36JgesfcWnE
При вынашивании плода о возможной патологии должен быть предупрежден медперсонал, ведущий беременность и принимающий роды. После рождения ребёнок осматривается офтальмологом. Затем он переходит под наблюдение врачей поликлиники по месту жительства.
Только регулярные медосмотры позволят побороть болезнь на ранних этапах развития.