Острый лимфобластный лейкоз
Лейкемия – это злокачественный процесс в кроветворном органе, нарушающий функционирование органов и систем человека. Известны разновидности лейкозов, отличающихся способами формирования атипичных клеток. Лейкозы бывают острыми и хроническими. Для хронических характерно длительное развитие заболевания без явных симптомов. Острые формы развиваются быстро и активно поражают весь организм человека.
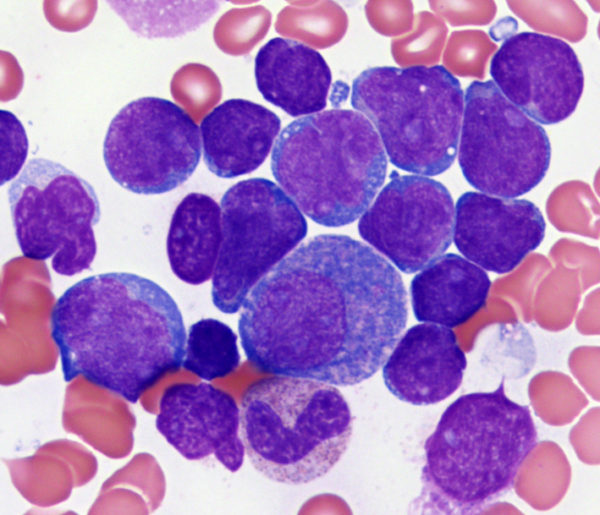
Острый лимфобластный лейкоз (ОЛЛ) – это гетерогенный процесс, вызывающий онкологическую патологию, при которой поражается система кроветворения, а именно костный мозг. Патологию провоцирует неконтролируемый процесс деления лимфобластов.
Для болезни характерны анемия, интоксикация всего организма, воспаление печени, лимфатических узлов и селезёнки, нарушение функций дыхания и спонтанные кровотечения. Лечением занимаются онкогематологи. Диагноз определяется по результатам инструментальных и лабораторных исследований. Код по МКБ-10 у рака крови С91.
У детей онкологический процесс развивается до десяти раз чаще, чем у взрослых. Обычно диагностируется у представителей сильного пола в возрасте от рождения до шести лет. У девочек болезнь возникает реже. В детстве лейкемия является первичным заболеванием, во взрослом выступает в качестве осложнения диагноза «Хронический лимфоцитарный рак».
В сравнении с другими видами заболевания, острая лимфобластная лейкемия может поражать головной и спинной мозг. Прогрессируют изменения в центральной нервной системе.
По определению Всемирной организации здравоохранения патология классифицируется как:
- Пре-пре-В-клеточный рак;
- Пре-В-клеточная лейкемия;
- В-клеточный лейкоз;
- Т-клеточный рак крови.
В-клеточная острая лимфобластная лейкемия определяется у 85% людей с ОЛЛ. В зону риска попадает трехлетний возраст детей или развивается после 60 лет. Распространена опухоль обычного типа В2.
Т-линейный рак определяется у 15% пациентов обычно в подростковом периоде.
Содержание
Этиология заболевания
При патологии нарушается кроветворение под воздействием клона злокачественного характера. Его представляют неконтролируемые, постоянно делящиеся бласты. Клон создается из-за генетических нарушений, в ходе которых наблюдается обмен участками хромосом (транслокация), потеря участка (делеция), переворот участка (инверсия) и создание подобного участка (амплификация).
Раковая клетка закладывается на генетическом уровне во время формирования плода. Долгие годы она находится в спящем состоянии, но активируется при внешних агрессивных влияниях на организм.
Вторая группа крови сильней остальных подвержена острой лимфобластной лейкемии.
Заболевание развивается под действием следующих факторов:
- Повышенный радиационный фон в месте проживания человека.
- Работа с ионизирующим излучением.
- Частые рентгенологические исследования. Взаимосвязь с патологией только предполагается. Во время проведения диагностики под негативное влияние попадает кроветворный процесс организма, однако доза излучений невелика и онкология развивается в крайнем случае.
- Радиационное облучение при лечении злокачественных опухолей. 10% онкобольных сталкиваются с острым раковым состоянием крови после лечебного курса. Рак может проявляться в течение 10 лет.
- Острая форма лимфобластной лейкемии развивается на фоне инфекционных заболеваний.
- История болезни кровных родственников содержит онкологические процессы.
- У ребёнка болезнь может развиться, если родители с рождения создавали стерильные условия. Иммунитет не будет работать при контакте с патогенными возбудителями болезней. Ребёнок должен знакомиться с окружающим миром, контактировать с животными и чужими людьми. Простуды закаляют защитные силы организма, поэтому не нужно их бояться.
Причины развития острого течения лейкоза заключаются в контакте беременной женщины с опасными химическими элементами, при генетических отклонениях плода, к примеру, синдромах Дауна, Швахмана, Фанкони, Клайнфельтера, Вискотта-Олдрича. Педиатрия изучает влияние других патологий на раковый процесс. Рак ребёнка связывают с курением матери в период вынашивания плода.
В патогенезе отмечается развитие атипичных клеток в костном мозге, которые провоцируют нарушение кроветворения. Возникновение цитопений может сопровождаться кровотечениями слизистых и внутренними кровотечениями.
Острую лимфобластную лейкемию взрослых ассоциируют с филадельфийской хромосомой, характерной для В-клеточного рака. Другая форма острого течения заболевания – миелобластный лейкоз. В костном мозге пролиферируется предшественник гранулоцитов. Нелимфобластный рак связывают с переносом участка филадельфийской хромосомы.
Стадии патологии
В онкологической практике острый лейкоз делится на следующие стадии:
- Первая фаза имеет скрытое течение. В костном мозге зарождается злокачественный процесс, падает или поднимается уровень лейкоцитов. Формируются бласты.
- При развернутом этапе болезнь проявляется классическими симптомами. Процесс кроветворения нарушен. Инфекции активно поражают организм. Анализ крови определяет патологическое состояние.
- Рак крови проходит временно или полностью. Во время полной ремиссии восстанавливается уровень кровяных телец. Прекращаются мутации в кроветворном органе. Если болезнь отступает не полностью, на фоне хорошего самочувствия лимфоидный орган содержит повышенное количество бластов.
- Вторичный рак или рецидив характеризуется повторным поражением костного мозга или развитием новообразования в другом органе.
- На терминальной стадии незрелые лейкоциты распространяются по всем тканям и органам. Угнетаются функции систем человеческого тела. Лечение не приносит результатов. Присутствует постоянная угроза жизни пациента.
Клиническая картина
Симптомы для острого лейкоза развиваются в течение одного месяца. Лимфобласт делится, его количество стремительно растет. Увеличение бластов провоцирует замену здоровых клеток костного мозга на атипичные. Кроветворительный процесс нарушается, начинается метастазирование. Вторичное новообразование возникает в любом органе тела.
Для больного ребёнка характерны следующие синдромы:
- Сонливость.
- Бледность кожных покровов вследствие анемии.
- Снижение активности. Ребёнок не хочет играть.
- Потеря веса и отсутствие аппетита.
Симптомы вызывает снижение эритроцитов в сыворотке крови. Снижается уровень кислорода в тканях.
Частые инфекционные заболевания развиваются но фоне снижения лимфоцитов и полном или частичном отсутствии гранулоцитов. К симптомам присоединяется высокая температура. При снижении уровня тромбоцитов происходит поражение кожных покровов ярко-розовой сыпью. Болезнь может характеризоваться воспалениями слизистой рта.
В процесс вовлекается лимфатическая система. Отмечается увеличение узлов на шее, в области подмышек и в паху. Лимфоузлы болят и мешают активным действиям.
Когда опухоль развивается в полостях костей, у ребёнка нарушается двигательная активность. Наблюдается ломота и боль в конечностях.
Внутренние органы при контакте со злокачественными клетками отекают и увеличиваются. Печень и селезёнка значительно выпирают над уровнем кожи. Пациент испытывает боль при пальпации органов. Характерны острые боли в органах брюшной полости, расстройства стула.
Когда лейкоз добирается до головного мозга, развиваются эпилептические припадки, тошнота, головокружение, расстройство координации и зрения. Возникают симптомы менингита, при которых пациент испытывает невыносимые головные боли. Повышается внутричерепное давление. При этом прогноз на жизнь сводится к нулю.
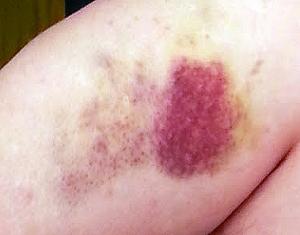
Развитие анемии вызывает учащённое сердцебиение, головокружение и бледность кожных покровов. Снижается уровень тромбоцитов. Развиваются тромбозы. Слабые ушибы провоцируют масштабные подкожные кровоизлияния. Кровь плохо сворачивается. Носовые кровотечения и кровоточивость слизистых возникают внезапно и часто. Для кровотечений внутренних органов характерны рвота с включениями крови и чёрный стул.
Иммунологический аспект представлен покраснением, зудом и нагноением ран после инъекций и порезов. К раку присоединяются микозы, вирусы и бактерии, активно поражающие здоровье человека. Может уменьшаться объём лёгких вследствие увеличения лимфатических узлов. При этом больной ощущает одышку, не может вдохнуть полной грудью, кожные покровы становятся с голубым оттенком, синеют губы, появляется утомляемость и другие признаки кислородного голодания.
Способы определения диагноза
Диагностика подразумевает проведение комплекса лабораторно-инструментальных исследований. Важны показатели формулы крови и миелограммы.
- Развернутый анализ крови показывает уменьшение гемоглобина в 2 раза от нормы. Показатели снижаются при значительных кровопотерях, поэтому не всегда связываются с лейкозами.
- Число эритроцитов и тромбоцитов в сыворотке крови уменьшается в 2-4 раза.
- Снижается количество предшественников эритроцитов.
- Лимфоцит может потерять способность к делению или наоборот ускоренно размножаться. Показатели не будут в норме при лейкозе.
- Базофильные и эозинофильные клетки отсутствуют.
- Скорость оседания эритроцитов увеличивается в 5-10 раз.
- Для лейкоцитов характерен незрелый вид.
При лейкозе миелограмма показывает увеличенное количество бластов.
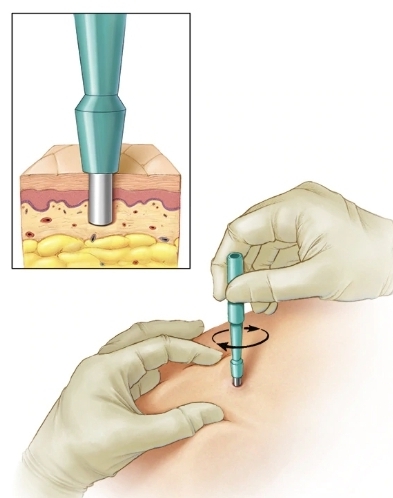
Для уточнения диагноза и диагностики внутренних органов проводят ультразвуковое исследование органов брюшной полости, эхокардиографию, рентген грудины и биопсию ликвора.
С помощью биохимического исследования крови определяют работоспособность и состояние печени с почками.
К методам диагностики острой онкологической патологии крови относятся магнитно-резонансная и компьютерная томографии. Они актуальны для выявления вторичных очагов. Способ исследований позволяет просканировать все участки человеческого тела.
Лечебная тактика
Лечением занимаются врачи в онкогематологическом центре. Протокол лечения подбирается индивидуально. Зависит от симптомов, стадии рака, состояния больного.
Первый этап в выздоровлении занимает химиотерапия. Препараты вводят внутривенно, реже внутримышечно или перорально. Компоненты цитостатиков проникают в структуру злокачественных клеток, блокируют размножение и развитие. Клинические рекомендации включают комплексное использование химиопрепаратов для достижения максимального эффекта. Люди с положительной динамикой выздоровления быстро входят в ремиссию.
При поражении головного или костного мозга используют лечение ионизирующим излучением. Лучевая терапия снимает болевой синдром и убивает аномальные лейкоциты.
В тяжёлых случаях пациентам необходима пересадка костного мозга. Операцию проводят после уничтожения собственного кроветворного органа путём ударных доз химиотерапии. После процедуры выживаемость пациентов возрастает. Метод имеет противопоказания и побочные эффекты:
- Донорский материал тяжело найти.
- Для проведения трансплантации уничтожается иммунитет пациента. В это время человек особо подвержен патогенным бактериям. ОРВИ и другие простые заболевания становятся причиной летального исхода.
- Трансплантируемый материал может не прижиться или начать отвергать организм пациента, распознавая все клетки и органы как чужеродные.
- Операция противопоказана больным с патологиями сердечно-сосудистой системы и почечной недостаточностью.
При достижении положительных результатов пациент отправляется на домашнее лечение. Долгое время ребёнок принимает слабые химиопрепараты для окончательного уничтожения злокачественного процесса.
Прогноз на жизнь
Современные методы диагностики и лечения увеличили шансы на выживаемость среди пациентов. 90% больных острым лимфобластным лейкозом проживают 5 лет со дня определения диагноза. Затем они снимаются с онкологического учёта и считаются здоровыми.
Шансы снижаются при отрицательной реакции на химиотерапию и при высоком уровне лейкоцитов на момент начала лечения болезни.
Каждый седьмой пациент встречается с возникновением рецидива в течение 3 лет после химиотерапии. Вторичное лечение рака эффективно у половины онкобольных.
При хороших жизненных показателях лейкоз может спонтанно ухудшить состояние пациента. При обнаружении подозрительных симптомов необходима срочная диагностика и лечение.