Гепатомегалия у ребёнка
Гепатомегалия у детей – физиологический процесс, связанный с особенностями строения организма ребёнка. В период внутриутробного развития формирование печени происходит на 3-4 неделе. Орган выполняет функцию кроветворения, необходимость в которой отпадает к моменту рождения. В конце первого триместра начинается активное накапливание питательных веществ, которые пригодятся малышу на период становления лактации.
Гепатомегалия у новорождённого может быть физиологической и патологической.
У только что появившегося на свет размер печени достигает 4% от веса, к трём годам сохраняется умеренная гепатомегалия, которая будет считаться возрастной особенностью. При отсутствии патологии исчезает к возрасту 7 лет.
Содержание
Причины гепатомегалии
Под воздействием патогенов происходит аномальное увеличение органа.
Причины развития состояния:
- различные инфекции – гепатиты вирусной этиологии, гельминтоз, мононуклеоз;
- злокачественные и доброкачественные образования;
- отравление лекарственными препаратами, продуктами распада алкоголя и ядами;
- механические повреждения печени;
- нарушение метаболизма;
- сердечная недостаточность;
- нарушения работы эндокринной системы;
- врождённые пороки развития;
- изменения в структуре печени при гепатозе;
- нарушение кровоснабжения печени;
- неправильное питание;
- аутоиммунные нарушения.
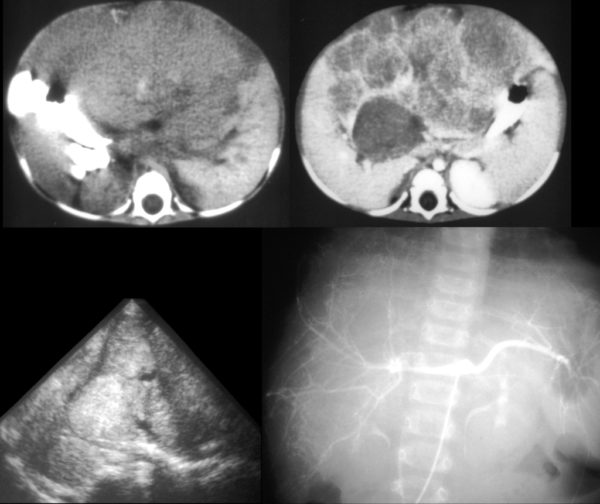
В период беременности при проведении ультразвукового исследования у плода могут быть выявлены признаки гепатомегалии. Развитию синдрома способствуют:
- Наличие наследственных заболеваний.
- Неблагоприятная экологическая ситуация.
- Наличие у матери вредных привычек. Употребление алкоголя и курение во время беременности способствуют развитию различных отклонений у плода.
- Внутриутробные инфекции.
Симптоматика
Гепатомегалия – не самостоятельное заболевание, возникает из-за протекания патологического процесса. Сопутствующие симптомы определяются этиологическим фактором и степенью развития болезни:
- низкая физическая активность ребёнка;
- апатия, отсутствие интереса к изменению обстановки;
- снижение аппетита;
- окрашивание кожи в жёлтый цвет;
- плохо сворачивается кровь;
- скопление жидкости в животе;
- нарушения пищеварения;
- сосудистые звёздочки;
- боль в правой части живота;
- горький привкус во рту.
Если присутствуют перечисленные признаки, следует обратиться к врачу.
Диагностика
При первичном обращении врач производит визуальный осмотр. Анализируется наличие пигментации, сыпи, точечных кровоизлияний.
Далее ребёнка укладывают спиной на кушетку, производится постукивание и прощупывание. В процессе пальпации фиксируется наличие болезненных ощущений, структура печени. Перкуссия позволяет определить нижнюю границу печени, в пределах нормы она может выступать за край рёберной дуги:
- до полугода – 2-3 см;
- в период от 6 месяцев до 3 лет – 1-2 см;
- в возрасте от 3 до 7 лет – 1 см;
- полностью скрывается за рёбрами к 7-8 годам.
В установлении природы заболевания помогают лабораторные и инструментальные методы исследования.
- УЗИ-диагностика.
- Общий анализ крови.
- Биохимическое исследование крови.
При обнаружении признаков патологического увеличения печени назначаются дополнительные методы диагностики:
- КТ – компьютерная томография.
- Рентгенография.
- Иммунологическое исследование.
- Анализ крови на онкомаркеры.
- Исследование на наличие антител к гельминтам.
Наиболее информативные методы – ультразвуковое исследование и компьютерная томография.
Исследование печени с помощью УЗИ
Ультразвуковое исследование органов брюшной полости – современный и безопасный метод диагностики. Не имеет противопоказаний по возрасту, применяется в пренатальном периоде с целью выявления пороков развития. Проводится в первый месяц жизни ребёнка с профилактической целью, при наличии жалоб с помощью УЗИ диагностируются различные болезни.
Рекомендации
В зависимости от возраста ребёнка перед проведением обследования осуществляют подготовительные мероприятия, чтобы добиться более информативного результата. Малышей до года перед процедурой желательно не кормить. Период голодания должен составлять:
- у новорождённого – 3 часа;
- дети на грудном вскармливании – 3 часа;
- младенцы на искусственном кормлении – 3,5 часа.
Осмотр рекомендуется проводить в первой половине дня.
Для детей 1-3 лет также необходимо соблюсти ряд правил:
- за час до проведения осмотра полностью отказаться от употребления жидкости;
- перед последним приёмом пищи и обследованием должно пройти 4-5 часов;
- следовать диете, ограничить потребление продуктов, провоцирующих газообразование.
Детям с 3 лет и старше перед обследованием рекомендуется исключить из рациона продукты, провоцирующие метеоризм:
- хлебобулочные изделия, сдобу;
- молочные продукты;
- калорийные блюда;
- газированные напитки;
- сладости, жевательную резинку;
- бобовые;
- овощи и фрукты.
За три дня до УЗИ рекомендуется соблюдать диету:
- употребление нежирной рыбы, приготовленной на пару;
- отварное мясо птицы;
- допускается одно варёное яйцо;
- нежирный сыр.
Перед процедурой стоит отказаться от приёма пищи за 6-8 часов. Рекомендуется сделать очистительную клизму, при необходимости – принять лекарственные средства, нормализующие процесс пищеварения и устраняющие причину повышенного газообразования.
Изменять диету грудничка не следует, при грудном вскармливании маме важно уделить внимание своему рациону и исключить продукты, способствующие образованию газов.
Расшифровка
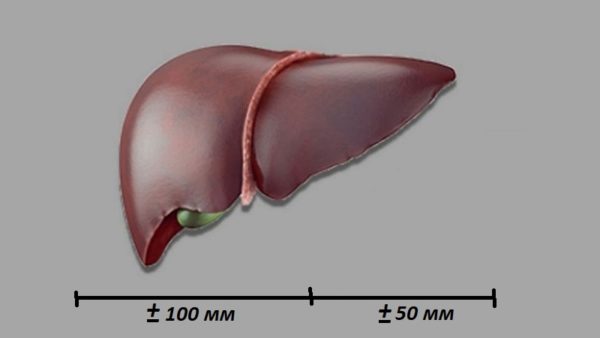
При полном соблюдении рекомендаций изображение получится чётким и контрастным. Размеры исследуемого органа сравнивают с возрастной нормой. До года допустимыми считаются значения:
- длина правой доли – не более 60 мм;
- левая доля – до 40 мм;
- диаметр воротной вены – 5 мм.
Каждый год параметры увеличиваются, правая доля – на 6 мм, левая – на 2 мм. В возрасте 15 лет размер правой доли составляет 100 мм, левой – 50 мм.
Признаки патологических изменений
Структура здоровой печени – однородная, без образований. Нижний край тонкий и острый. УЗИ выявляет эхопризнаки развития патологии, изменение физиологических параметров органа и поражение функциональной ткани.
Патологические изменения в печени отображаются на мониторе:
- При гепатите границы имеют ровный, чёткий срез. Поверхность органа неоднородная, заметно изменение рисунка кровеносных сосудов, низкая эхогенность.
- Жировая болезнь печени – на мониторе визуализируется увеличение органа с негомогенной структурой. Присутствует гиперэхогенность, звукопроводимость понижена. Очертания контуров чёткие, края закруглены.
- Гнойные образования хорошо визуализируются, с разной эхогенностью и подвижным наполнением.
- Наличие дополнительных сосудов означает, что увеличилось давление в воротной вене.
- Нарушение обменных процессов проявляется увеличением печени и гиперэхогенностью.
- При сердечной недостаточности – изменение сосудистого рисунка и повышение эхогенности.
- Доброкачественные образования характеризуются разной эхогенностью, всё зависит от размера опухоли. Чтобы выявить питающие и отводящие сосуды, используется метод допплера.
- Злокачественные образования с первичным поражением других органов. Визуализируются множественные поражения печени метастазами.
Терапия
На основании заключения ультразвукового исследования и оценки результатов анализов врач ставит диагноз. Терапия подбирается с учётом причины и степени гепатомегалии, присутствия дополнительных патологий. Применяются медикаментозная и хирургическая тактики.
Терапия лекарственными препаратами
Увеличение печени у ребёнка – симптом гепатомегалии. Лечение должно быть направлено на ликвидацию первоисточника, который спровоцировал развитие патологического изменения.
- При гепатитах вирусной этиологии проводится противовирусная терапия.
- Детоксикационное лечение применяется при токсических поражениях печени.
- Злокачественные опухоли устраняются с помощью химиотерапии и облучения.
Параллельно назначаются препараты для поддержания железы и снижения побочных эффектов от применения лекарств. К таким средствам относятся:
- Гепатопротекторы применяются с целью восстановления и защиты клеток печени.
- Иммуномодулирующие препараты необходимы для поддержания организма при затяжных инфекционных болезнях. Патологический процесс негативно влияет на работу печени.
Хирургическая терапия
При отсутствии прогресса от медикаментозной терапии врачом принимается решение о хирургическом вмешательстве. После проведения операции требуется длительная реабилитация. Хирургический метод при лечении детей используется редко. Применяется в следующих случаях:
- При абсцессах – гнойные полости вскрывают и производят дренаж.
- Когда удаляют опухоли.
- При повреждениях органа.
- Наличие порока развития – непроходимости желчевыводящих путей.
Диета
Если причина гепатомегалии – неправильное питание, значит, следует скорректировать рацион ребёнка.
- Исключить вредную пищу.
- Изменить режим питания.
- Есть часто, небольшими порциями.
- Использовать продукты, содержащие большое количество витаминов и микроэлементов.
- Предпочтительный способ приготовления пищи – отваривание, приготовление на пару.
Профилактические меры
Для профилактики гепатомегалии женщине необходимо планировать беременность, при вынашивании ребёнка отказаться от вредных привычек, вести здоровый образ жизни. Своевременно проходить скрининги, чтобы выявить патологии в развитии на ранних стадиях.
Важно внимательно следить за детским здоровьем, питанием и самочувствием. При настораживающих признаках обращаться к врачу.