Рак желчного пузыря
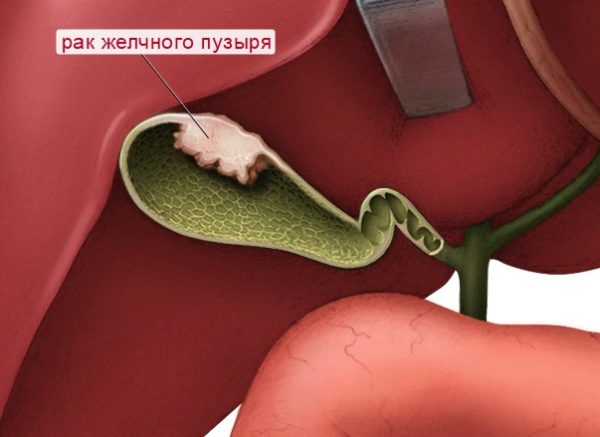
Рак желчного пузыря – это злокачественный процесс, протекающий в органе, который располагается снизу печени и отвечает за сбор, хранение и передачу желчной жидкости. Здоровая клетка видоизменяется и, беспорядочно разрастаясь, образует недоброкачественное новообразование. Больные клетки могут поражать соседнюю ткань или целый орган.
Содержание
Модификации и провоцирующие факторы
Заболевание возникает крайне редко. В медицине рассматривается вкупе с раком путей, выводящих желчь. Клинические рекомендации стандартизированы и включают в себя: диагностику, лечение и профилактику.
Раковая опухоль имеет следующий код по МКБ-10:
- С24 – при раке желчевыводящих путей;
- С23 – при онкологии желчного пузыря.
У женщин болезнь бывает в три раза чаще, чем у мужчин.
Основание для болезни
В науке не выделена классификация причин возникновения патологии. Определены следующие вероятные обстоятельства, влекущие за собой появление:
- Разнообразные болезни в путях и самом пузыре;
- Воспалительные процессы;
- Каменная болезнь;
- Доброкачественный полип;
- Злоупотребление алкоголем, табаком, жирной и вредной пищей;
- Сбои в гормональной системе.
Разновидности заболевания
Форма рака желчного пузыря или желчевыводящих путей определяется в соответствии с общепринятой типологией международной классификации стадий злокачественных новообразований TNM (ТНМ). В зависимости от степени роста раковых клеток, выделяют следующие типы рака:
- Преинвазивный – поражаются только ткани, выявлены признаки изменения в строении, отсутствуют проникновения в органы – Tis.
- Плоскоклеточный – онкологический процесс, протекающий в слизистом и кожном слое – T1.
- Опухоль растет через мышечные и серозные тканевые слои, не распространяясь на другие органы – T2.
- Увеличение опухоли, размером до двух сантиметров, с поражением соседних органов и тканей – T3.
- Инвазивный глубокий рост новообразования в печень или близлежащие пищеварительные органы – T4.
- Лимфатическая система не затрагивается новообразованием – N0.
- Наличие лимфоузлов с метастазами рядом с пораженным органом – N1.
- Проявление метастазов в лимфатических узлах других органов – N2.
- Не заражены удалённые лимфатические узлы – M0.
- Проявляются метастазы в дальних участках лимфатической системы – M1.
Стадия течения заболевания помогает докторам определить и назначить лечение пациенту.
Фазы трансформации новообразования
Клиническая картина заболевания и величина прорастания модифицированных клеток определяет следующие стадии развития ракового поражения.
Нулевая – на ранней стадии гистология клетки изменилась, не образуя злокачественную патологию.
Первая – начинается злокачественный процесс разрастания новообразования. Подстадии:
- A – больные клетки не покидают внешние ткани пораженного органа.
- B – очаг поражения разрастается за пределами внешних границ пораженного участка.
Вторая – болезнетворные клетки прорывают мышечный слой и начинают расти за пределами, поражая близлежащие участки. Подстадии:
- A – раковые клетки достигают наружные ткани рядом находящихся органов.
- B – увеличивается зона поражения других органов, затрагивая лимфатическую систему.
Третья А – раковый очаг поглощает полностью больной орган. B – опухоль заполняет собой ближайшую лимфатическую систему и соседние органы.
Четвёртая A – новообразования образуются в сосудах печени и рядом расположенных органах, а также лимфатической системе рядом с пузырем. B – раковые образования мигрируют по сосудистой системе на лимфатические узлы и органы, расположенные на удалении от очага поражения, образуя метастазы. Начинается интоксикация организма.
Не все стадии поддаются лечению.
Тревожные сигналы
Первые симптомы рака желчного пузыря:
- Чувство боли в области живота;
- Скопление газов;
- Подташнивание;
- Снижение потребления пищи;
- Истощение;
- Повышение температуры.
С увеличением масштаба поражённых участков, из-за нарушений в работе пузыря и протоков, а также печени и других органов могут появиться:
- Расстройство стула различного характера.
- Рвотные рефлексы.
- Цветовое изменение мочи и затруднения в мочеиспускании.
- Развитие желтушного окрашивания частей тела.
- Боли разного характера в разных участках.
- Горечь в ротовой полости.
Нет особых сигналов, отличающих данное заболевание, любой симптом может встречаться при других патологиях.
Диагностические методики
Диагностика осуществляется следующим образом:
- Общим осмотром пациента.
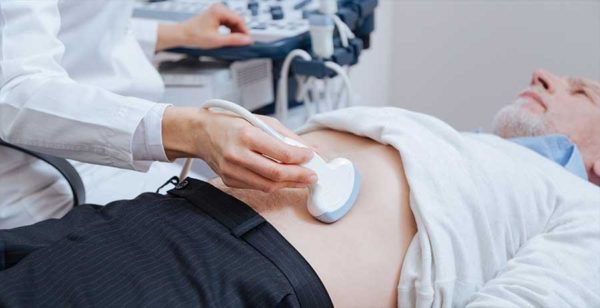
- Ультразвуковым исследованием больного органа и полости. На УЗИ выявляются изменения в пузыре различного генезиса.
- КТ и МРТ исследования предоставляют трехмерное описание состояния органов и сосудов, а также лимфатических узлов.
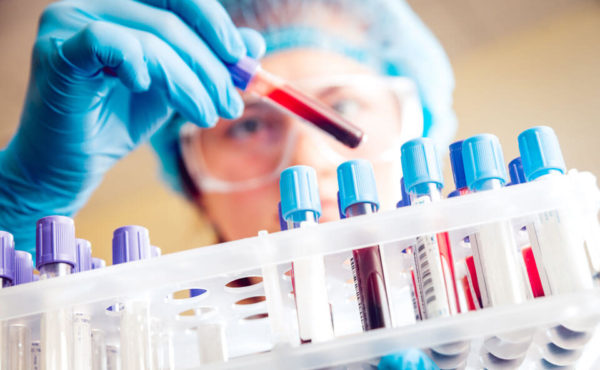
- Обязательно сдаются анализы на рак. Они могут представлять собой:
- Печёночные пробы;
- Анализы на онкомаркеры – специфическая белковая материя, выделяющаяся с начала развития новообразований. Их скопление в кровеносной жидкости или моче происходит уже на начальных стадиях роста опухоли.
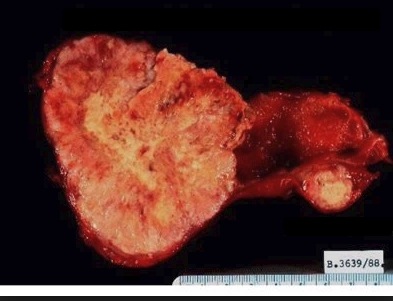
Макропрепарат описывает количество особенных клеток и очаг локализации. Исследование в динамике помогает отследить течение заболевания и влияние выбранного лечения.
При подозрении поражения органов, участвующих в пищеварительной системе, определяют количество стандартного раково-эмбрионального антигена (РЭА), вырабатывающегося тканями пищеварительных органов.
Характерным для образования больных клеток в пузыре и протоках является белково-углеводный антиген 19-9 (СА 19-9). Превышение его нормы с наибольшей вероятностью сигнализирует о росте новообразований в желчегонной системе.
Открыто большое количество онкомаркеров. Назначение на анализы осуществляется исключительно доктором.
Для точности полученных результатов следует соблюдать ряд рекомендаций:
- Анализ сдается преимущественно утром, после последнего приёма пищи должно пройти не менее двенадцати часов.
- За несколько дней исключается из употребления: алкогольная и табачная продукция, жиры, маринад, копчености.
- Организм должен быть отдохнувшим и не подверженным физиологическим нагрузкам.
- Накануне следует исключить медикаменты, кроме указанных лечащим врачом.
- Доктор может рекомендовать воздерживаться от половых актов определённое время.
Врачи ставят диагноз и назначают терапевтические мероприятия, исходя из данных комплексного обследования и значений всех анализов.
Методы терапии
Локальное расположение раковых новообразований в большинстве поддается хирургическому вмешательству. Прогрессирующий рост клеток требует иных видов терапии.
Современная медицина предлагает следующие способы лечения рака:
- Операбельный – удаление пузыря осуществляется полостной операцией или лапароскопом через проколы. Удалению подлежит пузырь и поражённые примыкающие ткани. После удаления желчь начинает постоянно протекать в кишечный тракт, провоцируя различные нарушения и заболевания. Избежать этого поможет правильно подобранная диета.
- Терапия рентгеновским излучением – неоперабельный метод, в результате которого злокачественные клетки погибают под воздействием высокочастотного излучения. Для повышения эффективности процедуры пациенты принимают радиосенсибилизирующие вещества, делающие опухоль более восприимчивой к излучению.
- Химическая терапия – при помощи медикаментозных препаратов происходит уничтожение новообразований или замедление роста. Способы введения в организм отличаются от стадии развития патологии.
- Фотодинамическое лечение – приём фотосенсибилизирующих веществ, которые способствуют выделению кислорода в результате облучения, разрушающего новообразования. Эффективный метод лечения раковых образований в протоках.
- Стентирование – хирургическая процедура по восстановлению желчегонных путей. В проток внедряют трубку, по которой возобновляется ток желчи.
В российских клиниках используют протоколы, по которым осуществляется лечение в Израиле. Больного направляют на лечение в страну в случае необходимости или по желанию.
Сестринский процесс – неотъемлемая часть лечения и после терапевтического восстановления пациента. В течение ухода за онкологическим больным осуществляется:
- Психологическая поддержка – информирование о развитии патологии, примененных методик диагностирования и лечения.
- Соблюдение гигиенических процедур.
- Стимуляция повышения аппетита.
- Применение диетического питания.
- Отслеживание правильности приёма пищи, небольшими частями с полным перемалыванием.
- Регулировка оттока жидкости.
- Содержание кожных тканей – комплексный уход за дермой и ногтями, содержание одежды и постельного белья, смена положения туловища.
- Поддержка полноценной и свободной вентиляции легких.
- Контроль выполнения назначенных процедур и приёма препаратов.
- Предоставление необходимой доврачебной помощи.
Сценарий выживаемости
Прогноз жизнедеятельности организма устанавливается исходя из индивидуальной клинической картины и статистических данных.
Для статистических расчетов берётся за основу пятилетний временной промежуток. Высокая выживаемость происходит при диагностировании и своевременном лечении на нулевой стадии рака.
Первая стадия предполагает выживание половины пациентов. Вторая – четверть. Третья и четвёртая – менее десяти процентов выживают.
Предсмертные дни
Перед смертью участки организма поражены метастазами. Пациенты переживают сильнейшие болевые синдромы во всех участках тела. Помимо обезболивающих препаратов назначают наркотические медикаменты для снижения болевых ощущений.
Помимо усиления специфических симптомов, угасание жизни онкологических больных сопровождается общими признаками:
- Слабое и вялое состояние. Замедление всех процессов жизнедеятельности приводит к чрезмерной усталости, склоняющей в сон. Наиболее характерным признаком наступающей смерти является постоянная усталость.
- Угасание организма сопровождается снижением потребности в восстановлении утраченной энергии и началом отказа от еды и питья.
- Затруднённое дыхание препятствует поступлению воздуха в дыхательные пути, вызывая его недостаток, хриплые звуки и отдышку.
- Угасание мозгового функционирования приводит к нарушению ориентирования на местности, забывчивости, родственной идентификации.
- С наступлением смерти кровь отливает, конечности начинают холодеть и менять здоровый цвет на синий.
- Предвестники приближающейся остановки жизнедеятельности – кровяные пятна на нижних конечностях, возникающие по причине прекращения кровотока.
Наступление смерти чередуется сменой состояний:
- Предагональное – сопровождается нарушениями мозговой и нервной деятельности. Функциональность систем резко падает, в том числе циркуляция кровяной жидкости. Дерма синеет.
- Агональное – прекращаются дыхательные функции и поступление кислорода участкам организма.
- Обратимое смертельное состояние – останавливается сердечное и дыхательное функционирование, исчезают внешние признаки присутствия жизни.
- Истинная смерть – остановка жизненных процессов без дальнейшего восстановления.
Людям с установленным раковым диагнозом требуется психотерапевтическая помощь. Она помогает полноценно жить с болезнью, справляться с последствиями терапии и подготовиться к летальному исходу. Правильный подход близких к больным помогает облегчить существование пациента.