Уротелиальная карцинома мочевого пузыря
Болезни мочевого пузыря включают основные виды опухолей: аденокарцинома, плоскоклеточный рак, переходноклеточный рак (уротелиальный), папиллярная карцинома. Среди злокачественных заболеваний доля опухолей мочевого пузыря всего три процента. Заболеваемость у мужчин превалирует над женской патологией на сто тысяч человек, рак встречается в десяти случаях у мужчин и два случая у женщин. Географически также есть разница по количеству случаев РМП. В западной и южной Европе заболеваемость в два раза выше, чем в восточной части.
Плоскоклеточный рак мочевыводящей системы, в том числе мочевого пузыря – это опухоль, разрастающаяся из эпителия. Способна поражать шиповатый слой, находящийся над базальным слоем слизистой. Эта форма рака встречается только в 3% случаев всей онкологии мочевого пузыря из-за малого количества клеток шиповатого слоя в уроэпителии.
Онкологическая опухоль, развивающаяся из гландулоцитов, залегающих в железистом слое – аденокарцинома. Локализуется опухоль в области верхушки и устья мочевыводящего канала в мочевом пузыре. Эта патология встречается в семи процентах случаев поражения мочевого пузыря.
Переходноклеточный рак – патология, встречающаяся в 90% случаев. Самое распространённое злокачественное новообразование мочевого пузыря в связи с преобладанием в слизистой переходноклеточного эпителия или уроэпителия.
Уротелиальный рак – карцинома CIS (in situ), наиболее агрессивная и злокачественная форма онкологического заболевания.
Содержание
Классификация
РМП классифицируется в зависимости от степени выраженности анаплазии:
- g1 – уротелиальный рак высокодифференцированной степени;
- g2 – уротелиальный рак умеренно-дифференцированной степени;
- g3 – уротелиальный рак низкодифференцированной степени.
По степени дифференцировки применяется разделение на два типа:
- High grade – высокодифференцированные опухолевые клетки имеют схожесть с нормальными клетками органа и частично выполняют функции клеток «прародителей». Имеют слабое стремление к интервенции и прорастанию, злокачественность такого процесса низкая. Клетка не агрессивная и хорошо поддаётся лечению.
- Low grade – низкодифференцированные раковые клетки не проходят циклов развития, имеют отличную структуру от клеток, в которых происходит их разрастание. Такие опухоли отличаются высокой злокачественностью, агрессивностью, быстрым ростом, массированным метастазированием в другие органы и системы.
TNM-классификация:
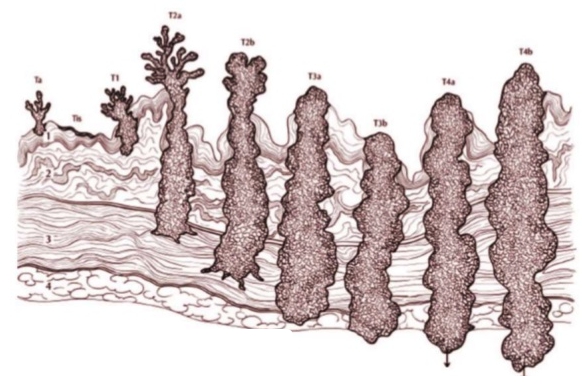
- Стадия 0а, 0is – Ta,TisN0M0 – плоская опухоль, неинвазивная папиллома, не распространяющаяся за пределы переходноклеточного слоя, без метастазов в лимфатические узлы и отдалённый орган.
- Стадия I – T1N0M0 – опухоль выходит за пределы плоскоклеточного слоя и распространяется на соединительнотканный субэпителиальный слой. Метастазы отсутствуют.
- Стадия II – T2a, T2bN0M0 – опухоль распространяется на гладкомышечный слой на внутреннюю и наружную половину, инвазивная форма. Метастазы в лимфоузлы и другие органы не определяются.
- Стадия III – T3a, T3b, T4aN0M0 – определяется разрастание опухоли за пределы мышечного слоя, проникает в ткани матки, предстательной железы, влагалища. Метастазов нет.
- Стадия IV – T4bN0M0, T0-4bN1,2,3M0, TлюбаяNлюбаяM1 – запущенная и опасная стадия онкологической опухоли мочевого пузыря. Насчитывает ряд вариантов морфологического и топографического развития канцерогенного процесса. Опухоль разрастается в соседние органы и ткани, появляются метастазы в отдалённых жизненно важных системах, поражаются регионарные лимфатические узлы.
Уротелиальная карцинома мочевого пузыря – это агрессивное злокачественное новообразование, относится к неинвазивной плоской метаплазии. Называется карцинома CIS (in situ), или переходноклеточный рак. Это наиболее распространённый тип и может составлять 90% больных с онкологическими новообразованиями мочевыводящей системы.
Уротелиальная карцинома разделяется на три клинико-морфологических вида:
- Первичная опухоль, возникшая без фоновых изменений клеточной структуры слизистой мочевого пузыря.
- Вторичная опухоль развивается при наличии ранее диагностированных новообразований мочевого пузыря.
- Сопутствующая карцинома обнаруживается на фоне прогрессирования активной экзофитной опухоли.
Затрагивает в основном слизистый слой, но возможно распространение на мышечный. Железистая оболочка покрывает раковый конгломерат, истончается и приводит к изъявлениям.
Факторы развития
- Неблагоприятная экологическая обстановка в крупных индустриальных городах и мегаполисах. Население всё больше страдает от онкологических заболеваний. Повышенное содержание в атмосферном воздухе солей тяжёлых металлов, производных аммиака, хлора ведёт к возникновению в клетках организма мутаций и появления атипичных злокачественных клеток. Хлорирование воды приводит к повышению риска заболевания онкологическими опухолями в полтора раза.
- Вещества, проникающие в организм во время курения и обладающие канцерогенным действием, запускают механизм малигнизации и образования раковой опухоли. Мужской организм поражается в пять раз чаще, чем женский. Это связано с тем, что женщина менее пристрастна к вредным привычкам. Риск получить РМП у курящих в три раза выше, чем у некурящих. Есть прямая взаимосвязь количества выкуриваемых сигарет с процентом вероятности возникновения опухолей мочевого пузыря, имеющих злокачественный характер.
- Профессиональные неблагоприятные факторы влияют на частоту появления онкологии. У сотрудников предприятий, связанных с контактом с ароматическими аминами, злокачественные новообразования мочеполовой системы в тридцать раз чаще вызывают смерть. В современном мире насчитывается сорок типов производств потенциально вредных и влияющих на частоту возникновения рака.
- Неконтролируемый приём лекарственных препаратов приводит к возникновению онкологической патологии. Исследования Ж.П.Штейна и У.Студера доказали, что приём циклофосфамида при лечении злокачественного гранулематоза и лимфомы повышает риск в пять раз.
- Радиоактивное излучение приводит к возрастанию риска возникновения мутаций и малигнизации клеток переходного эпителия в четыре раза. В исследованиях Prescott S. с соавторами в 2000 году было доказано, у больных, перенесших рентген-терапию при раке предстательной железы, яичников и после терапии онкологии радиоактивным йодом после пятилетнего периода, риск развития высокодифференцированной опухоли возрастает в три раза.
- Наличие фоновых соматических заболеваний в пять раз может увеличить риск заболевания онкологией мочевого пузыря.
- Шистосоматоз в шесть раз, хронический цистит в семь с половиной раз увеличивают риск возникновения злокачественной опухоли. Длительно установленный мочевой катетер повышает риск развития аденокарциномы устья мочевыводящего канала в мочевом пузыре.
- Застой в мочевом пузыре, вызванный недостаточным употреблением жидкости или наличием заболевания, затрудняющего отток мочи, способствует развитию РМП.
Симптоматика
Симптоматически момент начала злокачественной метаплазии выявить невозможно. Появление общей слабости, быстрой утомляемости, немотивированное повышение температуры тела, раздражительность, перепады настроения могут быть первыми вестниками онкологического процесса.
Первым клиническим проявлением, которое обнаруживает у себя больной – является макрогематурия, выраженная в изменении цвета мочи и появлении кровянистых выделений из уретры. В отличие от мочекаменной болезни, макрогематурия при опухоли мочевого пузыря редко сопровождается болями. При онкологическом поражении боли и макрогематурия не взаимосвязаны.
Учащённое мочеиспускание с императивными позывами – это второй по частоте симптом онкологии мочевыводящей системы. Связано с изменением чувствительности к перерастяжению. Инфильтративная форма изменяет объём мочевого пузыря, уменьшая его, и вызывает частое опорожнение.
При развитии карциномы уротелиального эпителия возникают жалобы на чувство дискомфорта в надлобковой области, боли тянущего характера, иррадиирущие в паховую область, в боковые подвздошные области. Боль может усиливаться в зависимости от наполнения мочевого пузыря и приобретать резкий, спастический характер. Боль может появляться в спине и в промежности, отдавать в анальную область.
Именно появление болезненности и гематурии заставляет пациентов обращаться к специалистам.
После акта мочеиспускания возможно появление чувства жжения в надлобковой области, по ходу мочеиспускательного канала и уретры.
В случае развития аденокарциномы в области отверстия мочевыводящего канала наблюдается развитее симптомов механической задержки мочи и чувство переполнения и боли в надлобковой области. Пальпаторно определяется переполненный, напряжённый мочевой пузырь.
Лабораторная диагностика
Проводятся специфические и неспецифические исследования мочи, крови.
Специфические методики исследования позволяют выявить наличие опухолевых клеток в моче и промывных водах мочевого пузыря. Микроскопия осадка мочи при начальных стадиях даёт информацию о слущенных клетках переходного эпителия и недифференцированных атипичных опухолевых мутациях. Исследуемая моча должна быть свежей. Больному надо опорожнить мочевой пузырь, употребить жидкость и после этого производить сбор мочи.
Молекулярный, иммуноферментный анализ выявляет наличие атипичных клеток и определяет онкологический процесс.
Проведение анализа крови и мочи на онкомаркеры – обязательный метод исследования. Проводится исследование на предмет наличия специфического ассоциированного с раковой опухолью антигена BTA. Обнаружение BTA является абсолютным показанием к проведению цистоскопии и высокотехнологических методов диагностики.
Инструментальные методы диагностики
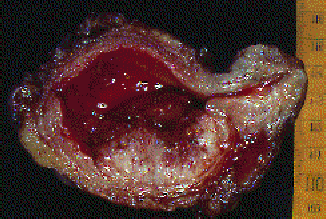
- Цистоскопия – этот метод визуализирует изменения в слизистой. Фото и видеофиксация даёт возможность пересмотреть данные обследования в цветном формате. Полностью даёт информацию о наличии, расположении, форме, степени агрессии опухолевого процесса, насколько стенка мочевого пузыря пострадала.
- Усовершенствованная методика цистоскопии, с применением фиолетового цвета и введением в мочевой пузырь гексаминолевулоната или аминолевулиновой кислоты называется флуоресцентной цистоскопией. Метод определяет участки поражения, не видимые при обычном освещении.
- Трансуретральная резекция выполняется эндоскопическим способом лечения и является методом взятия биопсии раковой опухоли.
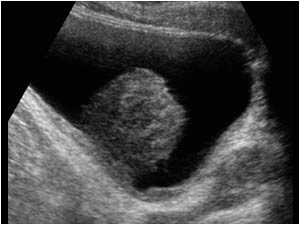
- Ультразвуковое исследование даёт характеристику изменений в стенке, наличия и отсутствия опухолевого процесса.
- Компьютерная томография и МРТ позволяют дать ответ на вопросы наличия новообразования, его размеров, степени врастания в соседние органы. Выявление метастазов в лимфоузлы и органы-мишени.
Терапия
- Трансуретральная резекция проводится при наличии поверхностной опухоли (T0, Tis) мочевого пузыря, без вовлечения мышечного слоя, с целью удаления и недопущения инфильтрации. Экзофитные онкологические разрастания удаляются вместе с основанием, с последующим контролем отсутствия прорастания в мышечный слой. Через три недели проводится повторная трансуретральная резекция.
- При мышечно-инвазивной форме рака применяется радикальная цистэктомия с выводом мочи в подвздошную кишку. Для сохранения эректильной функции у мужчин проводят нервосохраняющую радикальную цистэктомию. Операция включает подвздошно-обтураторную двухстороннюю лимфаденэктомию, удаление покрывающей части брюшины, у мужчин предстательной железы, у женщин матки с придатками.
- Введение интрапузырно в виде инстилляций бациллы Кальметта-Герена (BCG терапия). Этот метод лечения является дополнительным, основывается на иммунологическом ответе организма на введение чужеродного агента. Не изучен полностью механизм ответа организма на бациллу, который проецируется на раковые клетки в мочевом пузыре.
- Химиотерапия применяется после проведения ТУР и радикальной цистэктомии. В первом случае проводится однократное введение в полость мочевого пузыря химиопрепаратов (Митомицин С, доксорубицин и эпирубицин). Во втором случае проводится стандартная химиотерапия в предоперационном периоде и после операции.
- Лучевая терапия является неотъемлемым стандартным методом лечения. Проводится во все периоды заболевания: в предоперационном, интраоперационном и послеоперационном. Суммарная доза облучения достигает 70 Гр. Курс лучевой терапии длится в течение месяца.
Прогноз и диспансерное наблюдение
У больных с переходно-клеточной карциномой мочевого пузыря средняя 5-летняя выживаемость 56,7%. При наличии метастазов в лимфоузлы выживаемость снижается до 12,5%.
Наблюдение больных после курса терапии осуществляется в условиях онкологического диспансера и онколога по месту жительства в поликлиниках.
Условно все пациенты разделяются на три группы по факторам развития рецидива и прогрессирования. При наличии риска рецидива может быть низкий уровень риска прогрессирования и наоборот. Прогноз рецидива и прогрессирования заболевания может не совпадать.
Устанавливается режим медицинского наблюдения. Периодичность осмотров в первый год ежеквартальная, включает перечень обязательных обследований:
- Анализы крови и мочи.
- Биохимия.
- Сонографическое обследование органов малого таза.
- Рентгенологическая КТ-графия органов малого таза.
- Рентгенография лёгких.
- Осмотр онкологом.
Второй год периодичность составляет раз в полгода. В последующем раз в год. Эта система соблюдается, если нет рецидивов и прогрессирования заболевания, когда болезнь отступила.
https://www.youtube.com/watch?v=eZH_rsr1IIM&t=478s
Профилактика
От развития злокачественной опухоли никто не застрахован, но снизить риск заболевания возможно.
- Бросить курение, отказаться от алкоголя.
- Нейтрализовать экологические вредные факторы. Употреблять дехлорированную воду. Не употреблять водопроводную, не обработанную и не проверенную на тяжёлые металлы, наличие анилиновых красителей и других канцерогенных составляющих.
- Поселиться в отдалении от промышленных предприятий.
- Своевременное лечение соматических заболеваний мочевого пузыря. При первых симптомах обратиться к специалистам. Соблюдать периодичность медицинских профилактических осмотров. Выполняются анализ крови и мочи, проводится сонография таза, живота, рентген лёгких.
- Регулярное употребление жидкости не менее литра в сутки. Следить за своевременностью опустошения мочевого пузыря, не допуская застоя мочи.
- Употреблять в пищу экологические продукты, химически не обработанные. Полезно и безопасно есть продукты со своей грядки.
- Проходя рентгенографию, заботиться о защите органов мочеполовой системы, от излучения применяя свинцовые фартуки и защитные экраны. Учитывать полученные дозы.