Нейробластома забрюшинного пространства у детей и взрослых
Нейробластома – это опухоль, в формировании участвует эмбриональный вид клеток нервного происхождения. Характер у болезни злокачественный. Нейробластома у детей встречается чаще. Локализуется в области надпочечника, забрюшинного пространства, средостения, таза и на шее. Симптомы проявляются в зависимости от поражённого участка. Метастазы проникают в соседние ткани и более отдаленные. Раннее диагностирование повышает шансы на выздоровление.
Содержание
Характеристика заболевания
Нейробластома представляет недифференцированный злокачественный вид патологии. В её формировании участвует эмбриональная клетка – нейробласт, представляющий собой симпатический нервный росток.
Диагностируется в основном у детей – есть случаи врождённого поражения. Связано это с хромосомной мутацией. Часто выявляемый детский возраст в медицинской практике – от 2 до 5 лет. У подростков и взрослых диагностируется в единичных случаях.
Диагноз часто ставится при наличии лимфогенных и гематогенных метастазов. Метастазные ростки проникают в лимфоузлы, клетки костного мозга, скелетные кости. Печень с кожей и ткани головного мозга поражаются метастазами редко.
Нейробластома способна дифференцировать клетки до формирования ганглионевромы. Есть случаи развития патологии без проявления симптомов, присутствует вероятность регрессии или мутация в доброкачественное новообразование. Онкология развивается стремительно, рано возникают метастазы.
Болезнь лечат онколог, эндокринолог, пульмонолог и другие специалисты.
Код по МКБ-10 у заболевания С47 «Злокачественное новообразование периферических нервов и вегетативной нервной системы».
Причины развития опухоли
Причина формирования патологии учёными пока точно не установлена. Врачи установили, что в формировании болезни у детей участвуют эмбриональные бласты, не созревшие до зрелых нервных патогенов. У новорождённых опухоль не всегда приводит к заболеванию. Возможно развитие до зрелой ткани или до злокачественного новообразования.
Главной причиной считается приобретенная мутация патогенов под воздействием различных факторов. Что именно вызывает мутацию, пока точно не установлено. Усматривается связь между пороком развития и врождёнными нарушениями в иммунной системе.
Также есть доказанное подтверждение наследственной предрасположенности. При этой неоплазии болезнь формируется в раннем возрасте – ребёнок на 8 месяце жизни. Часто происходит образование нескольких очагов заболевания.
Еще одной причиной развития болезни считается генетический дефект – отсутствие у первой хромосомы короткого плеча. Обнаружение в раковых патогенах экспрессии или амплификации N-myc онкогена говорит о неблагоприятном прогнозе к терапевтическому лечению.
Классификация нейробластомы
Классификация заболевания проводится при учитывании размера, частоты проявления и гистологического строения. В России врачи предпочитают использовать стандартную классификацию:
- На 1 стадии выявляется один опухолевый узел, не превышающий 50 мм. Метастазных пучков нет.
- 2 стадия характеризуется увеличением узла до 100 мм. Метастазов в лимфоузлах нет.
- На 3 стадии образование может быть меньше 100 мм или, наоборот, превышать данные размеры. Метастазы присутствуют в лимфоузлах, но дальнейших ростков нет. Опухоль свыше 100 мм не имеет метастазов.
- На 4 стадии узел с разными размерами имеет метастазы в отдаленных тканях. Появляются множественные очаги поражения организма.
Также иногда используется классификация TNM:
- Первая стадия (T1N0M0) также не имеет больших размеров – менее 50 мм. Лимфоузлы свободны от метастазов.
- Вторая стадия (T2N0M0) – происходит увеличение первичного очага до 10 см. Рак не имеет метастазов.
- Третья стадия (T1-2N1M0) определяется поражением лимфоузлов с единичными метастазными очагами. Выявить распространение сложно (T3NxM0).
- Четвёртая стадия проявляется распространением злокачественных метастазов (T4NxMx). Происходит процесс развития вторичных очагов в отдаленных органах (T1-3NxM1). Чаще страдают кости с кожей и печень.
Согласно гистологическому строению выделяют:
- Злокачественные новообразования – недифференцированная нейробластома, низкодифференцированная нейробластома, дифференцированная нейробластома и ганглионейробластома.
- Ганглионеврома относится к доброкачественным образованиям.
Врачи выделяют особенность патологии в том, что воздействие курсов химиотерапии на опухоль приводит к трансформации злокачественного новообразования в менее злокачественное, иногда происходит перерождение в доброкачественное (ганглионеврому). Есть примеры обнаружения в структуре ганглионейробластомы раковых клеток в пределах 15-20%, всё остальное заполнено ганглионевромой. Но способность к метастазам у подобной патологии остаётся. Лечение рекомендуется проводить на общих правилах.
Признаки болезни
При нейробластоме признаки могут развиваться в степени распространения метастазных ростков и очагов поражения. Диссеминированная опухоль выявляет симптомы поражения нескольких органов – сбой в функционировании целых систем. Первые стадии роста новообразования у каждого протекают индивидуально. Одна часть больных жалуется на сильные болевые ощущения в области поражённого участка. У четверти пациентов повышается температура тела до критических показателей. Некоторые просто начинают резко худеть или отмечается отставание в наборе массы тела согласно возрасту.
Нейробластома забрюшинного пространства может встречаться у каждого – проявляется наличием узла, который легко обнаружить при исследовании брюшной полости с помощью пальпации. Наблюдаются нарушения в работе желудка, кишечника и других органов. Распространение злокачественных клеток в ткани спинного мозга приводит к компрессии с формированием компрессионной миелопатии. Проявляется это параличом нижних конечностей с нарушениями в работе почки и других органов малого таза.
Узел в области средостения может относиться к заболеваниям дыхательной системы по схожим признакам протекания болезни. Присутствуют признаки затруднённого дыхания, сильный грудной кашель, проблемы с глотанием и приступы срыгивания после еды. Увеличение в размерах сопровождается деформацией грудной клетки.
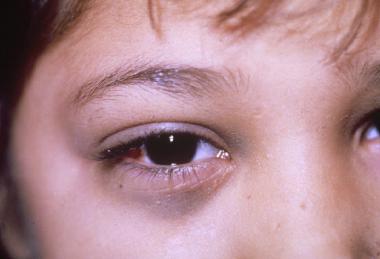
Патология в зоне таза вызывает основной признак нарушения и болевые ощущения при испражнении и мочеиспускании. Симптомы при поражении шеи могут состоять в нарушении дыхания и процессов глотания пищи из-за сдавливания узлом тканей гортани. Выявляется при пальпации больного участка. Иногда наблюдаются отсутствие потоотделения, сухость кожных покровов лица и роговицы глаз, светобоязнь.
Удалённые очаги, образованные метастазами, проявляются в зависимости от расположения. Костная опухоль сопровождается болевыми ощущениями в поражённом участке. Печень сигнализирует признаками желтухи. Патология носа проявляется гнойными выделениями из носа, нарушается ольфакторная функция. Костный мозг выявляет заболевание наличием нарушений в структуре крови – анемии, лейкопении с тромбоцитопенией. Внешне это проявляется вялым состоянием, мышечной слабостью, кровотечениями различного характера, частым инфицированием организма. Данные симптомы ещё напоминают острый лейкоз. Очаги на коже проявляются плотными узлами различного оттенка – голубого, синего или красного.
Также часто наблюдаются нарушения в процессе метаболизма из-за повышения показателей катехоламина и пептида. Кожные покровы приобретают бледный оттенок, состояние отличаются повышенным потоотделением, частым поносом и высоким внутричерепным давлением. При лечении неприятные симптомы постепенно исчезают.
Диагностика заболевания
Диагностика заболевания включает ряд лабораторных и инструментальных исследований:
- Моча исследуется на показатель катехоламина.
- Кровь требуется для изучения ферритина с мембрано-связанными гликолипидами и показатель нейронспецифическойенолазы.
- Забрюшинное пространство, брюшная полость, область таза диагностируется при помощи ультразвукового исследования, компьютерной и магнитно-резонансной томографии.
- Грудная клетка изучается при помощи рентгенографии и компьютерной томографии.
- Радиоизотопная сцинтиграфия позволяет выявить отдаленные очаги патологии.
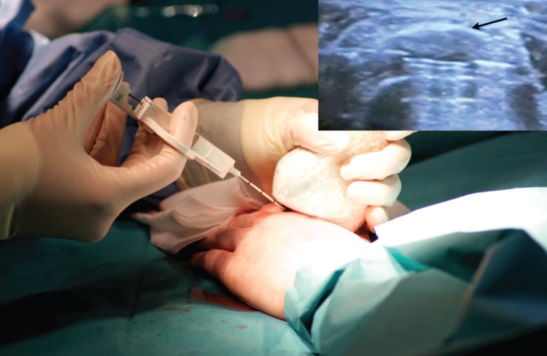
- Проводится пункция костного мозга для изучения структуры на предмет развития раковых патогенов.
- В остальных органах биологический образец исследуется после операции на биопсию.
Лечение болезни
Курс терапии состоит из химиотерапии, облучения гамма-лучами и хирургического удаления узла. В Израиле сегодня успешно проводится лечение подобных патологий. На стадии лечения рекомендуется выполнять все клинические рекомендации лечащего врача. Это позволит предотвратить рецидив и другие возможные осложнения. Процесс терапии составляется с учётом размера опухоли и стадии развития. Ранние сроки болезни требуют оперативного иссечения больных клеток. В некоторых случаях перед удалением проводят курс химиотерапии. Применяются противоопухолевые препараты – Доксорубицин, Цисплатин, Винкристин, Ифосфамид и ряд других. На третьей стадии перед операцией назначают химиотерапию для уменьшения размера новообразования.
Иногда совместно с химиотерапией применяется протонная терапия – облучение. В детском возрасте этот метод используют редко из-за возможности развития нарушений в других участках организма. Облучение используется при каждом случае индивидуально. Воздействие на больной участок гамма-лучей требует защиты других зон, не поражённых раковыми клетками.
На четвёртой стадии проводится курс химиотерапии с высокой дозой лекарственных средств. Проводится процедура трансплантации костного мозга. Иногда совместно применяется хирургическое иссечение и облучение гамма-лучами.
После всех лечебных мероприятий требуется иммунотерапия. Восполнение жизненных сил организма, повышение иммунитета, приём необходимых витаминов и микроэлементов.
Прогноз
Прогноз протекания болезни зависит от возраста и самочувствия пациента, состава опухоли и показателя ферритина в составе сыворотки.
Согласно возрастному критерию – дети до года выживают чаще и легко поддаются лечению.
Расположение узла в забрюшинном пространстве часто приводит к смертельному исходу. В области средостения вылечить удаётся быстрее и легче. Присутствие дифференцированных патогенов повышает шанс на выздоровление.
На первой стадии рака больные могут прожить минимум пять лет (выживаемость 90%), на второй стадии – примерно 80%, на третьей – между 40 и 70%. На четвёртой стадии предсказать срок жизни пациента сложно. Чем младше ребёнок, тем больше у него шансов прожить 5 лет.
Особые профилактические меры предотвращения патологии врачам ещё неизвестны. Доктора советуют вести здоровый образ жизни и соблюдать сбалансированный рацион.