Гепатоцеллюлярная карцинома: симптомы, прогноз, лечение и диагностика
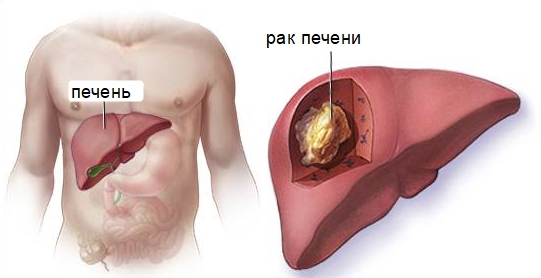
Гепатоцеллюлярная карцинома – самый распространённый вид рака. Опухоль развивается из гепатоцитов печени. Группа риска – мужчины до 50 лет.
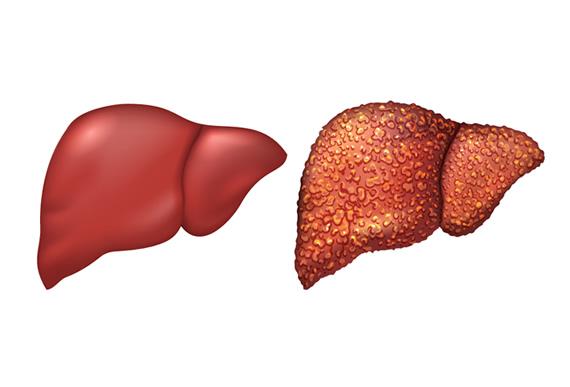
Гепатоцеллюлярный рак – это злокачественное изменение функциональных клеток печени. Его называют чаще карциномой, реже – гепатомой. Статистика ВОЗ сообщает, что средний возраст пациентов – 50 лет. У мужчин болезнь занимает 5 место по частоте раковых заболеваний, у женщин 8 место. Это объясняют тем, что мужчины более склонны к вредным привычкам, разрушающим печень – алкоголизму и наркомании.
Лечение карциномы затруднительно, происходит преимущественно с помощью хирургического удаления органа, пересадки, но при условии отсутствия метастазов. Карцинома с метастазами неизлечима. Пациенту оказывают поддерживающую терапию.
Выживаемость зависит от степени развития опухоли, метода лечения и функционирования печени. Карциному невозможно диагностировать на ранней стадии из-за отсутствия симптомов, поэтому врач всегда работает с полностью сформировавшейся опухолью. По этой же причине прогноз изначально неблагоприятный. Без лечения средний срок жизни – 4 месяца. ВОЗ отмечает ежегодную смертность от карциномы – 1 250 000 человек.
В классификации МКБ-10 гепатоцеллюлярной опухоли соответствует код С22.
Содержание
Происхождение
Гепатоцеллюлярный рак печени выступает первичным и вторичным заболеванием, формируется из метастазов другой опухоли. Факторы, провоцирующие развитие заболевания:
- Повышенный билирубин;
- Печёночная дисплазия;
- Расширенные вены пищевода;
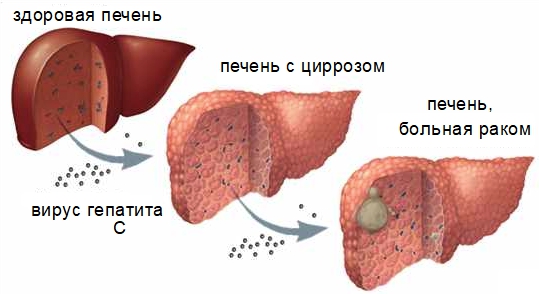
- Гепатит В, С;
- Цирроз;
- Повышенное содержание железа в организме;
- Стероиды;
- Оральные контрацептивы.
Высокое содержание афлатоксина В1 – ещё одна причина. Вещество выделяют грибы рода Aspergillus, которые поражают растение, например, арахис. Люди, страдающие диабетом, ожирением, попадают в группу риска. Повышенный уровень инсулина, холестерина вызывает повреждение печени, на фоне которого развивается онкологический процесс.
Симптомы
Развитие опухоли проходит стадии.
1 стадия. Формирование одного или нескольких узлов до 2 см в диаметре. Узлы обособлены, поэтому их обнаружение на первой стадии даёт самый благоприятный прогноз. Но общие для нескольких заболеваний симптомы не указывают на точный диагноз:
- Тошнота после обильной пищи;
- Постоянные диареи, запоры;
- Внезапное похудение;
- Изжога;
- Отсутствует аппетит.
У пациента также отмечается изменение вкусовых ощущений.
2 стадия. Узлы не растут, но объединяются в очаги – васкулярные инвазии, которые множатся с одной стороны (доли) органа. Симптомы:
- Ноющая боль иррадиирует под правое ребро, усиливаясь с увеличением инвазий.
- Тяжесть, распирание в боку с правой стороны.
- Боль в рёбрах из-за давления увеличенного органа, усиливается вечером и в положении сидя.
Болезнь на второй стадии может пойти по иному пути: узлы продолжают расти, появляются новые обособленные единицы, но отсутствуют васкулярные объединения.
3 стадия. Размер узлов превышает 2 см в диаметре. Они соединены с инвазиями. Орган поражён целиком, увеличен. Гепатома поглощает лимфоузлы, соседние органы. Признаки:
- Скопившаяся жидкость увеличивает живот;
- Отечность рук, ног из-за тромбов в воротной вене;
- Кровоизлияния в брюшной полости;
- Носовое кровотечение;
- Перитонит;
- Сосудистые звёздочки на коже;
- Желтизна кожи и склер;
- Светлый кал;
- Тёмная моча.
Отказ работы печени на этой стадии нарушает движение жидкости в организме, вызывая её застои и тромбоз.
4 стадия. Опухоль может распространять метастазы на брюшную стенку, охватывать печёночную, портальную вены. Усиливаются предыдущие симптомы и добавляются новые:
- Прощупывается неровная поверхность печени, неодинаковый размер долей.
- Значительный размер живота – количество жидкости превышает 3 л.
- Рвота мешает приёму пищи.
- Частая диарея.
Симптомы проявляются по мере роста узлов, интеграции в кровоток и отсутствуют на стадии их формирования. Поэтому лицам группы риска необходимо наблюдаться у гепатолога.
Состояние пациента на 4 стадии рака перед смертью тяжёлое:
- Сонливость, слабость от истощения;
- Нет аппетита;
- Малоподвижность из-за слабости;
- Апатия, вялость;
- Потеря ориентации в пространстве, времени;
- Нарушение памяти, когнитивных функций – пациент не узнаёт родных;
- Галлюцинации, бред;
- Сложность при откашливании из-за отёка лёгких, одышка, редкое дыхание;
- Отёчность тела;
- Сниженное давление;
- Перепады температуры тела – от жара до гипотермии.
Облегчить состояние пациента поможет иглоукалывание – по данным исследований процедура уменьшает тошноту.
Диагностика
Методы постановки диагноза:
- Изучается история болезни;
- Физический осмотр;
- Рентген грудной клетки;
- Анализ крови;
- ЭКГ;
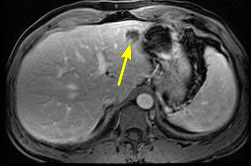
- КТ, МРТ с гепатотропным контрастом – показывают сосудистое строение, типичную васкуляризацию;
- Биопсия;
- Колоноскопия;
- Онкомаркеры;
- Гастроскопия ЭГДС;
- Анализ на гепатит.
Клинические рекомендации относительно дополнительных исследований:
- Костная сцинтиграфия – лучевой метод исследования костной ткани;
- Лапароскопия брюшной полости;
- ПЭТ с холином;
- Эластометрия для установления фиброза.
Пациенту назначают консультацию у гепатолога.
Признак ракового процесса – повышенный альфа-фетопротеин (АФП) в крови. Распространённый симптом характерен для других заболеваний печени и патологий, поэтому необходима дополнительная диагностика.
Классическое отображение гепатоцеллюлярного рака при контрастном МРТ:
- Усиление контраста при притоке артериальной крови;
- Вымывание при оттоке венозной крови;
- Отсроченный период.
УЗИ брюшной полости неэффективно на стадии формирования узлов, но позволяет следить за течением болезни и результатами лечения.
Пункция берется на анализ при гипо- и изоваскулярных очагах, затрудняющих диагностику с помощью МРТ.
Позитронно-эмиссионная томография (ПЭТ) с холином обнаруживает метастазы.
При биопсии случается кровотечение. Полученный при кор-биопсии образец ткани даст больше материала, чем при тонкоигольной процедуре. Показания:
- Опухоль 2 см в диаметре;
- Атипичный очаг;
- Контрастные исследования трактуются неоднозначно;
- Любое образование в печени без цирроза.
Васкуляризация, подтверждённая на контрастном МРТ, отменяет биопсию.
Если в цирротической печени планируется резекция, биопсия также не нужна. Если биопсия не подтверждает диагноз, продолжают наблюдение. Период прогрессирования опухоли – 17 месяцев.
Классификация
Первичный рак печени – гепатоцеллюлярную карциному – вызывает наследственный гемохроматоз. Это нарушение обменных процессов, ведущих к накоплению железа в тканях. Также к генетическим факторам относят болезнь Вильсона, при которой накапливается медь. Гепатоцит карциномы по морфологии похож на здоровую клетку печени.
При метастазах в грудной клетке пациент чувствует одышку, боль, возникают костные боли. Смертельным становится разрыв опухоли и брюшное кровотечение, а также лихорадка вследствие некроза.
Внешние отличия
Морфология делит заболевание на типы:
- Массивная – узелковые объединения с периферическими метастазами.
- Узловая – одинаковые по диаметру узлы охватывают одну или обе доли органа. Скопления узелков по краям и с центральным очагом некроза. Узлы постепенно объединяются и охватывают весь орган.
- Диффузная – редкий злокачественный тип, распространение клеток которого вызывает изменения в строении печени – орган приобретает узелковую структуру.
Типичная печёночная опухоль – узел. Размеры и количество узлов варьируются в зависимости от структуры.
Структурные особенности
Гистология классифицирует виды:
- Трабекулярный – трабекулярные пластины из злокачественных клеток, отделенные сосудами.
- Псевдожелезистый – структура опухоли содержит железистые канальцы с желчью и полости с фиброзом.
- Компактный – тесно расположенные трабекулы сливаются в слаборазличимую структуру.
- Скиррозный – подобен трабекулярной структуре, отличие – фиброзное основание строма.
Форма течения болезни зависит от симптомов гепатита, цирроза, воспаления в тканях:
- Гепатомегалическая – структура печени плотная, бугристая, орган быстро увеличивается. Характеризуется болью в пояснице, желтухой.
- Циррозоподобная – медленно текущая, симптомы не выражены. Нет интенсивного роста и уплотнения печени. Редкие боли сопровождаются асцитом и отёками ног.
- Фиброламеллярная – новообразование считается отдельной злокачественной формой рака. На раннем этапе проявляется болью под рёбрами справа, прощупывается уплотненный орган. Медленное развитие заканчивается метастазами на 4 стадии, но прогноз благоприятный. Опухоль может встречаться у детей до пятилетнего возраста.
- Кистозная – похожа на гепатомегалическую, но с медленным течением.
- Гепатонекротическая – некроз в раковых узлах. Симптомы: гипертермия, интоксикация, боли и рост печени.
- Обтурационная – желтуха и увеличение печени вызваны передавливанием основного желчного протока.
- Нейроэндокринная – медленное течение, поздняя диагностика. Нефроэндокринные клетки печени делятся бессистемно, вызывая нефропатию, энтеропатию и истощение.
Клеточный рак включает также гепатоцеллюлярную аденому. Располагаясь обычно в правой доле печени, образование может перерастать в злокачественное онкологическое заболевание. Доброкачественная опухоль формируется в сосудах и эпителии, также используя гепатоциты.
Стадия рака, возраст пациента определяют прогноз. 80% пациентов с начальной стадией проживают дольше 5 лет после операции.
Терапия
Методы лечения:
- Пересадка – печёночный рак на начальных этапах эффективно лечить с помощью трансплантации.
- Резекция – альтернатива пересадке на последних стадиях, удаление части органа.
- Химиоэмболизация – применяют, если нет нарушений функций печени, опухоль не распространилась за её пределы, а также когда операция невозможна. В сосуды опухоли вводят вещества, которые закупоривают их и клетки лишаются питания.
- PEI – опухоль наполняют спиртом, вызывая некроз, для неоперабельных случаев.
- Термическая абляция – через прокол к опухоли подсоединяют электрод и сообщают злокачественным клеткам высокую температуру разрушительной силы, для удаления опухолей до 3 см в диаметре.
- Криодеструкция – заморозка опухоли аргоном, азотом, применяется редко из-за отрицательного влияния на здоровую ткань.
- Лазерная фотокоагуляция – клетки опухоли разрушают низкочастотным лазером, используют на начальной стадии и размере клеток до 4 см.
- Лучевая терапия – локальное облучение опухолей на поздней стадии, метастаз, лимфоузлов, повышает вероятность выздоровления.
- Внутриартериальная химиотерапия – концентрированные препараты вводят в артерию, питающую опухоль.
- Паллиативная терапия – поддерживает состояние неизлечимо больного пациента, снижая проявление симптомов.
Общая химиотерапия неэффективна. Операция даёт лучшие результаты по сравнению с остальными методами. В случае рецидива оптимальный выход – повторная операция.
Пациентам с тяжёлыми формами рака печени рекомендуется участие в тестировании экспериментальных лекарств.
https://www.youtube.com/watch?v=aoXXgKOsx4I
Профилактика
Несколько рекомендаций для профилактики болезней печени:
- Уменьшить употребление алкоголя, отказаться от спиртосодержащих напитков, настоек.
- Изучать свойства биодобавок перед употреблением, так как некоторые снижают свёртываемость крови. Здоровая печень продуцирует вещества-коагулянты, а рак нарушает эту функцию.
- Исключить из питания продукты, содержащие консерванты, копчёности, жареные, жирные блюда.
Предотвратить онкологические заболевания печени можно с помощью вакцинации против гепатита, лечения инфекционно-воспалительных процессов.