Опухоль головного мозга
Опухоль головного мозга – любые новообразования в черепе, возникающие вследствие активного деления клеток, составляющих ткань мозга. Опухоли затрагивают оболочки, лимфатическую систему, черепные нервы, сосуды, железы. Носят доброкачественный и злокачественный характер. Новообразования одного типа отличаются от другого скоростью развития и возможностью распространять метастазы на другие органы. Злокачественная опухоль растёт быстрее и впоследствии её дочерние клетки вторично поражают другие органы. Оба вида сжимают структуры мозга, разрушая окружающие ткани, поэтому даже от доброкачественной опухоли можно умереть, если вовремя не начать лечение.
По статистике из всех пациентов с онкологическими заболеваниями опухоль мозга диагностируют у 15%. Симптомы болезни зависят от локализации новообразования, его гистологического типа и величины. Патологии мозга обычно лечат хирургическим методом. Исключения бывают в тех случаях, когда барьеры между естественной и поражённой тканью разрушены. В таких случаях прибегают к радио- и лучевой хирургии и химиотерапии.
Содержание
Классификация
В современной медицине выделяют более 100 разновидностей опухолей, поражающих мозговые структуры. Для удобства их разделили на группы. В зависимости от характера и локализации у каждого новообразования есть собственный код по МКБ-10. Злокачественные образования в разных частях центральной нервной системы в Международной классификации болезней обозначены общим классом C71. Патологии неизвестного характера определены в группу D43, а доброкачественные опухоли головного мозга отмечены кодом D33. Если у новообразования неуточненная локализация, ему приписывают номер C80.
По источнику новообразования
По происхождению все новообразования разделены на две большие группы:
- Первичные – новообразования, возникающие из мозговых оболочек, тканей мозга, гипофиза, сосудов, нервов и любых других структур, расположенных в черепной коробке. К группе относятся преимущественно глиомы. Такие патологии трудно удалить и для их лечения применяют радиационную терапию и облучение.
- Вторичные – опухоли, возникающие из-за распространения патологических клеток других органов – метастазов. Эта группа встречается преимущественно у пациентов старше 50 лет. Чаще всего в мозг они проникают от новообразований молочных желёз, меланомы, дыхательных органов или кишечника. Паразитические клетки из остальных областей реже распространяются на головной мозг.
По составу клеток
Исходя из молекулярного строения клеток, выделяют множество разновидностей опухолей головного мозга. Все новообразования первичного типа разделены на два больших класса: глиомы и не-глиомы.
Глиомы
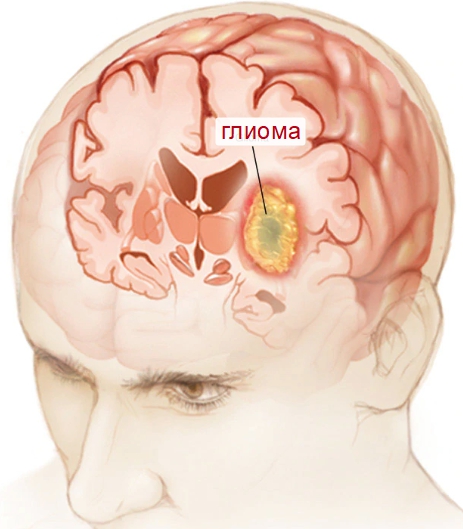
Глиомы – обобщающее понятие для всех патологий, которые берут начало из клеток, располагающихся вокруг основы мозга. Они предоставляют нейронам микроклимат, необходимый для нормальной работы. Более 60% всех патологий головного мозга и 80% злокачественных новообразований состоят из глии.
С учётом дифференцировки патологических клеток глиомы делят на группы. Чем менее дифференцировано новообразование, тем быстрее оно будет разрастаться и давать метастазы. Глиомы первой и второй группы растут медленнее всего и относятся к наименее злокачественному виду. Четвёртая группа – наиболее опасные быстрорастущие патологии, имеющие название глиобластома.
Классификация такова:
- Астроцитома. Эта глиальная опухоль диагностируется чаще всего. Из всех патологий мозга, образовавшихся первично, она встречается в 60% случаев. Чаще всего диагностируется у детей и мужчин. Возникает из астроцитов – нейроглиальных клеток, входящих в состав мозговой ткани и способствующих росту нейронов. Они являются основой ограждения, которое разделяет кровь и клетки головного мозга. Патология может возникать в любой части черепа, чаще всего это зрительные нервы, большие полушария или мозжечок. У подростков и детей часто фиксируется в стволе головного мозга. Во время развития образуется киста. Наиболее распространена диффузная астроцитома, имеющая низкую степень злокачественности.
- Эпендимома. Берёт начало из клеток эпендимы, которые покрывают стенки мозговых желудочков, сливаются с кровью и производят спинномозговую жидкость, являющуюся поверхностным слоем для спинного и головного мозга. Эпендимальные новообразования обычно относятся к доброкачественному типу, обнаруживаются и у взрослых, и у детей. Они нарушают циркуляцию жидкости и вызывают чрезмерное её скопление. При незамедлительном медицинском вмешательстве прогноз выживаемости высокий. Выделяют следующие виды опухолей этой группы: высокодифференцированные, среднедифференцированные и анапластические. Первые два вида метастазов не дают, их основное отличие в скорости роста. Патологии последнего типа особенно опасные, они растут быстрее и способны метастазировать.
- Олигодендроглиома. Рак мозга, развивающийся из клеток-олигодендроцитов. Встречается достаточно редко, в основном в среднем возрасте. Относится к злокачественному виду со средней дифференциацией. Новообразования этого типа развиваются медленно, но вырастают до больших размеров и могут перерастать в глиобластому, расположенную в теменной доле, абсолютное иссечение которой невозможно.
- Опухоль ствола головного мозга. Эта глиома начинает развитие в стволовых клетках. Ей свойственна разная степень дифференциации. Чаще диагностируется у детей возрастом до 12 лет. На первых стадиях патологию распознать трудно. Из-за того, что опухоль находится в области моста головного мозга, при лечении не прибегают к хирургическому методу, чтобы не затронуть части мозга, отвечающие за жизненно необходимые функции.
- Смешанные виды. Этот тип глиом состоит из комбинации нескольких клеток разной дифференциации. Диагностируется в возрасте 20-50 лет. Степень устанавливают исходя из самой агрессивной опухоли в составе.
Не-глиомы
Вторая большая группа злокачественных образований включает в себя следующие основные типы:
- Менингиомы. Этот вид опухолей происходит из клеток оболочек мозга и составляет четвёртую часть от всех первичных новообразований. Патология развивается медленно и обычно не даёт метастазы. Встречается преимущественно у женщин. Менингиомы принято делить на 3 класса: доброкачественные, атипичные (новообразования с клетками-мутантами), анапластические. Последний носит злокачественный характер и диагностируется редко.
- Лимфомы центральной нервной системы. Новообразования злокачественного типа формируются в лимфатических сосудах черепа. Возникают у пациентов после перенесения тяжёлых операций и при слабой иммунной системе, в частности у ВИЧ-инфицированных.
- Аденомы из клеток гипофиза. Патологии этого вида преимущественно доброкачественные, чаще поражают женский организм. Проникая в головной мозг, они начинают синтезировать гормоны, которые вырабатывает гипофиз, но в огромном количестве. Из-за этой особенности гипофизарные аденомы называют гормональными новообразованиями. При этом из-за гормональных сбоев у ребёнка может развиться гигантизм, а у взрослого ускоренный рост определённых участков тела. Заболевание появляется чаще всего после серьёзных травм и нарушений ЦНС либо как последствие тяжёлых родов. Благодаря современной медицине лечится успешно с применением лучевой терапии. При оперативном вмешательстве исход благоприятный.
- Невринома – доброкачественная патология, которая развивается из клеток, составляющих нервную оболочку. Встречаются новообразования этого типа в любом возрасте, чаще у женского пола. Составляют 8% от всех случаев возникновения первичных патологий головного мозга. Удаляется невринома хирургическим путём, прогноз утешительный.
- Медуллобластомы – раковые опухоли. Развиваются из эмбриональных стволовых клеток. Этот вид новообразований имеет агрессивный характер и активно метастазирует, чаще диагностируется у детей. Болезнь сопровождается тошнотой, судорогами и резкими болевыми ощущениями.
Причины образования опухолей
Любые внешние факторы и травмы могут спровоцировать образование патологии головного мозга. Все причины возникновения опухолей разделены на следующие категории:
- Генетический тип, появление которого связано с наследственностью и изменением клеток.
- Механические травмы.
- Внешние факторы: загрязнённая экологическая среда, воздействие ультрафиолетовых лучей и вредных химических веществ.
- Вторичные новообразования – появление метастазов у пациентов, болевших онкологией.
- Врождённые патологии. Нарушениями во время внутриутробного развития мозга обусловлено возникновение ангиомы, герминомы, дермоидной и супраселлярной кисты, тератомы и прочих новообразований.
Риск возникновения новообразований повышается при слабой иммунной системе, в частности у ВИЧ-инфицированных больных. Причиной возникновения заболевания может стать неправильное развитие плода во время беременности или тяжёлые роды.
Общие симптомы
Признаки появления новообразований головного мозга чаще всего ощутимы уже на первых этапах развития. Но бывают случаи, когда барьер из клеток, окружающий головной мозг, не даёт возможность иммунной системе выявить патологию. Тогда симптомы заболевания могут не беспокоить пациента, пока опухоль не станет разрастаться и сдавливать другие клетки. Иногда патологии гипофиза выявляют только после смерти пациента.
Важно помнить, что ранний диагноз даст больше шансов на успешное лечение, поэтому при любых признаках развития новообразования следует незамедлительно обращаться к врачу.
Симптомы на ранних стадиях включают в себя:
- Снижение чувствительности. Ощущения притупляются, пациент может не реагировать на боль, ожоги и другие раздражители.
- Головные боли преимущественно с утра. Носят распирающий характер и обостряются при напряжении и резких движениях. В вертикальном положении, когда кровь из сосудов лучше оттекает, наступает облегчение. Обезболивающие препараты не помогают устранить ощущения, которые постепенно усиливаются.
- Приступы тошноты, возникающие вне зависимости от употребляемой пищи. Рвота в таких случаях не приносит облегчения. Сопровождается нарушениями в работе пищеварительной системы и ухудшением аппетита. Для очаговой патологии характерны сбои в работе сердца и дыхательной системы, спонтанное потоотделение при смене положения.
- Головокружения и потеря сознания. Новообразования разрастаются, сдавливая окружающие клетки и сосуды. При внутричерепной гипертензии возможны обмороки.
- Ухудшение процесса запоминания. При поражении коры головного мозга наблюдается нарушение памяти, полная или частичная её потеря. Больному трудно анализировать события и акцентировать внимание на чем-либо.
- Нарушение зрительных функций. Постоянное ухудшение зрения, туман перед глазами и боль в области глаз возникают в том случае, если поражен участок, контролирующий зрительные функции. Постепенно опухоль приводит к потере зрения.
- Эпилептические припадки. Из-за повышенного давления возникают внезапные судороги, иногда провоцирующие потерю сознания.
- Нарушение слуха. Если новообразование поразило слуховой нерв, больной перестает распознавать речь и воспринимает всё в виде шума.
- Ухудшение письменной и устной речи. Симптом проявляется постепенно, и постепенно пациент теряет способность выстраивать связные предложения.
- Психологические нарушения. Нарушение контроля эмоций, нестабильное психическое состояние, нестандартное поведение, необоснованная агрессия – последствия повышенного давления в черепной коробке.
- Усталость, нарушение работоспособности, угнетение сознания.
- Нарушение координации движений. При поражении мозжечка изменяется походка, пациенту трудно устоять на ногах.
- Галлюцинации разного характера, в зависимости от области поражения.
Симптомы в зависимости от поражённой области
Первые признаки заболевания в большей степени зависят от локализации опухоли. Исходя из симптомов, можно быстро определить расположение патологических клеток.
Мозжечок
Чаще всего клетки паразитируют в мозжечке. Из первоначальных признаков выделяют:
- Изменения в координации движения.
- Постоянные головокружения.
- Постоянная усталость, слабость, ухудшение мышечного тонуса.
- Нарушение походки, неспособность устоять на ногах.
- Неконтролируемые перемещения глазных яблок.
- Нетипичное поведение, неконтролируемые эмоциональные состояния, частые вспышки гнева.
Затылочная кора
Когда опухоль локализуется в затылочной коре, пациента беспокоят галлюцинации, нарушается возможность распознавать предметы (глядя на вещь, больной не может её назвать и сказать, для чего она предназначена), возникают сбои в работе зрительной системы, яркие всплески света перед глазами.
Височная доля
Опухоли, расположенные в височной доле, вызывают:
- Слуховые галлюцинации.
- Нарушения восприятия речи.
- Провалы в памяти или частичную её потерю.
- Чувство дежавю.
- Эпилептические припадки и судороги.
- Сбои в работе зрительной системы. Ухудшается зрение, предметы частично становятся невидимыми.
Лобная доля
При локализации опухолей в передних участках лобной доли признаки на первых стадиях отсутствуют. Первые симптомы – изменения в характере и несвойственное для больного поведение, схожее с реакцией на стрессовую ситуацию. Снижается мозговая активность, из-за чего пациент совершает необдуманные действия. С развитием разрастания новообразования в лобной части у пациента возникает обонятельный галлюцинаторный синдром.
При опухоли, образовавшейся в левой, правой или задней лобной части, происходит нарушение речи. Сам пациент замечает, что неверно произносит слова, смешивает звуки, но исправить ситуацию не в силах. С развитием патологии тело начинает частично неметь. Когда опухоль затрагивает верхнюю область, ноги становятся вялыми и походка меняется.
Турецкое седло
Образования, поражающие эту часть мозга, вызывают:
- Сужение поля зрения, больной видит только один конкретный участок.
- Гормональные сбои.
- Усиленное отделение пота.
- Нарушение восприятия запахов, полная или частичная потеря обоняния.
- Возрастание частоты сердечных сокращений.
- В подростковом и детском возрасте наблюдается чрезмерное увеличение отдельных частей тела.
Основание ножки мозга
При возникновении паразитических клеток в этой области больного беспокоит постоянное онемение лица и резкие болевые ощущения. Возникает косоглазие, из-за чего объекты двоятся. Наблюдается неконтролируемое перемещение зрачков.
Четвёртый желудочек
В связи с повышенным давлением наблюдается подсознательное расположение больным головы и шеи в комфортной позиции. Возникает беспрерывная тошнота, рвота, возможны обмороки и неконтролируемые перемещения зрачков. У женщин наблюдаются гормональные сбои.
Подкорковые доли
Развитие патологий этой локализации приводит к ухудшению мышечного тонуса. Пациент начинает неосознанно шевелить конечностями и мышцами лица. Повышается потоотделение, движения сопровождаются резкими болевыми ощущениями.
Ствол мозга
Выделяют следующие признаки поражения ствола головного мозга:
- Нарушение в работе дыхательной системы.
- Изменение мимики лица.
- Вялость, подавленность, головная боль.
- Внезапные перепады давления.
- Сутулость, изменения походки.
- Вспышки неконтролируемых эмоций, странности в поведении.
- Асимметричность лица.
Симптомы по-разному совмещаются между собой.
Стадии развития патологии и прогноз
Прогноз выживаемости для каждого организма на разных этапах поражения индивидуален, так как зависит от многих факторов. Врачи выделяют 4 стадии развития патологий головного мозга.
1 стадия
На первой стадии новообразования расположены на поверхности. Паразитирующие клетки неагрессивны, поэтому обнаружение патологии на этом этапе вызывает затруднения. Обычно опухоль 1 стадии распознается при возникновении начальных симптомов, когда больной жалуется на мигрени и ухудшение работы вестибулярного аппарата. После детального обследования и точной установки диагноза пациента оперируют для удаления клетки-паразита частично или полностью.
При оперативном вмешательстве больной способен прожить дольше 5 лет, регулярно принимая приписанные лекарства и подвергаясь терапии. Правильный образ жизни и соблюдение рекомендаций поможет продлить жизнь. Пациенту необходим частый отдых, здоровое питание. Противопоказаны стрессовые ситуации, перенапряжение, чрезмерное влияние ультрафиолетового излучения.
2 стадия
Рост паразитических клеток активно прогрессирует, они пробираются глубже и распространяются на другие участки головного мозга, поражая лимфатические и кровеносные сосуды. Единственный способ сохранить больному жизнь – хирургическое вмешательство. Из-за повышенной сложности необходимой операции не каждый хирург готов её провёсти. При удачном удалении опухоли и соблюдении полного перечня рекомендаций прогноз выживаемости составляет от двух до трёх лет.
Большую роль играет возраст. Ребёнок имеет больше шансов на восстановление организма после терапевтических процедур, чем взрослый.
3 стадия
На этой стадии больного беспокоят серьёзные симптомы. Головная боль усиливается и становится постоянной, появляются галлюцинации, нарушение речи и умственной активности. Патология головного мозга на третьей стадии не поддаётся полноценному лечению. Для неё характерно стремительное развитие и распространение на остальные органы.
Прогноз выживаемости не превышает 2 года. Некоторые страны начали практиковать нетрадиционные методики лечения, которые временами дают позитивные результаты, но все ещё носят экспериментальный характер и проводятся с позволения больного.
4 стадия
Когда диагностируют четвёртую стадию, надежды на то, что пациента можно вылечить, не остаётся. Удаление новообразования на этом этапе невозможно, так как оно захватило все оболочки мозга и активно метастазирует в остальные органы. У больного наблюдаются серьёзные нарушения сознания, эпилептические припадки, усиливаются галлюцинации, боль становится нестерпимой.
Клетка-паразит с огромной скоростью поглощает микроэлементы. Люди с таким диагнозом живут недолго. Продолжительность жизни больного зависит от особенностей организма.
Диагностика
В первую очередь, чтобы выявить опухоль, пациента осматривает невролог. Он проверяет рефлексы, функции вестибулярного аппарата, качество слуха, зрения. После этого врач направляет к другим медспециалистам: отоларингологу и офтальмологу для осмотра глазного дна и проверки слуха. Затем, чтобы выявить очаг судорожной готовности и установить уровень его активности, проводится электроэнцефалография. Дальнейшая диагностика включает в себя уточнение размеров и локализации новообразования. Для этого существует четыре основных методики:
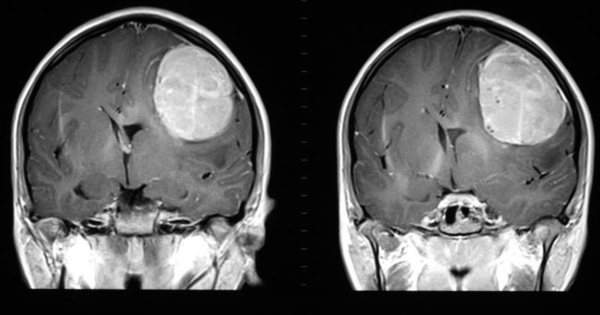
- МРТ – магнитно-резонансная томография. Наиболее распространённый способ, применяется к пациентам, у которых отсутствуют металлические частицы в организме. Процедура позволяет определить, как выглядит новообразование.
- Двухфотонная эмиссионная томография. Используется для точного определения размеров опухоли.
- Компьютерная томография. При наличии противопоказаний и невозможности выполнения МРТ прибегают к этому методу.
- Ангиография. Помогает изучить сосуды, питающие новообразование. Для этого в кровь вводят контрастную субстанцию, которая окрашивает капилляры.
Эти методы дают только неточное обобщенное представление о строении новообразования. Для его точного определения и составления прогноза выживаемости и плана лечения необходимо применение биопсии. Биопсия материала производится в ходе операции повышенной сложности, выполнять которую должен опытный нейрохирург. Перед проведением иссечения создаётся 3-D модель головного мозга, на которой видно, как расположена опухоль, чтобы ввести зонд точно в нужную часть.
После окончательной постановки диагноза больной в обязательном порядке подлежит госпитализации. Производят картирование опухоли для установки порядка расположения генов, затем назначают лекарственные препараты и повторно отправляют пациента на МРТ либо компьютерную томографию.
Лечение
Не все паразитические клетки поддаются лечению. Главный метод избавления от опухоли – хирургическая операция по её удалению. Когда удаление новообразования хирургическим путём невозможно из-за угрозы жизни пациента, говорят, что опухоль неоперабельная. Такой диагноз врачи ставят по разным причинам:
- Место локализации паразитических клеток труднодоступно либо находится рядом с важными для жизни центрами, которые могут быть затронуты при удалении опухоли.
- Участие в процессе мозолистого тела либо сосудов.
- Удаление очага способно спровоцировать осложнения и быстрый рост метастазов.
- В голове расположено множество первичных очагов либо метастазы, которые после хирургического вмешательства начнут интенсивно развиваться.
Если новообразование сжимает важную часть головного мозга, возможно срочное хирургическое вмешательство с целью частичного удаления опухоли.
Если опухоль операбельная, в предоперационный период больному вводят гормональные и мочегонные препараты, чтобы уменьшить отёк. При необходимости пациент принимает медикаменты против судорог. Может понадобиться проведение лучевой терапии для ограничения опухоли от нормальных клеток и уменьшения её размера. Источник излучения вводится в мозг (стереотаксический метод) либо расположен удалённо.
В случаях, когда новообразование вызывает затруднения прохождения крови, осуществляется шунтирование – создание альтернативного пути прохождения крови с помощью специальных трубочек.
Операция по удалению патологии головного мозга проводится подобными способами:
- С помощью скальпеля – наиболее распространённый традиционный метод.
- При помощи ультразвука. Под действием звука высокой частоты новообразование дробится на частицы, которые затем удаляют. Этот метод применяется только в случаях с доброкачественной опухолью.
- Лазерное излучение: высокая температура способствует удалению паразитических клеток.
- Радио-ножом. Специальный кибер-нож помогает остановить кровотечение и удалить образование с помощью гамма-лучей, не оставив шрамов и надрезов.
Через 15-20 дней после резекции при необходимости проводят лучевую терапию удалённого типа. Это происходит, когда опухоль удалили не полностью, и остались частицы или имеются метастазы. Пациент проходит от 10 до 30 сеансов по 1-3 Грея. Процедура тяжело переносится организмом, поэтому больному дополнительно приписывают обезболивающие и противорвотные препараты. В некоторых случаях лечение не обходится без химиотерапии.
В случаях, когда приходится обходиться без операции, чтобы продлить или облегчить жизнь пациенту, заболевание приходится лечить альтернативными методами.
Химиотерапия
Заключается во введении в организм медикаментов, которые выборочно воздействуют на патологические клетки. Для её проведения необходимо знать точный иммунногистотип новообразования.
Курс длится от 10 до 20 дней, препарат вводится раз в 2-3 дня. Больному дополнительно прописывают курс лекарств с целью облегчить переносимость химических веществ организмом, а также обезболивающие и противорвотные препараты, чтобы избавить от побочных действий.
Радио- или лучевая терапия
Когда опухолевые клетки удалить невозможно, болезнь лечат при помощи радиохирургии. Врачи облучают патологию и метастазы с помощью направленных гамма-лучей. Для этого предварительно создаётся 3D модель головного мозга и новообразования.
В случаях, когда опухоль образовалась вторично, проводится удалённое облучение поверхности головы, но с меньшей дозировкой. После процедуры у больного выпадают волосы.
Криохирургия
Заключается в воздействии низких температур на паразитирующие клетки. Ткань замораживают криоаппликатором либо используют специальный зонд, вводимый внутрь.
Криохирургия применяется в следующих случаях:
- Новообразования расположены в жизненно важной зоне.
- Глубокое расположение метастазов.
- Опухоль относится к неоперабельным.
- Фрагменты патологических клеток соединены с оболочкой мозга.
- Пациент пожилой.
Стоимость операций
Прошло время, когда пациенты стремились лечить рак за рубежом. Отечественные больницы сейчас оснащены современным оборудованием для борьбы с новообразованиями, которое не уступает иностранному. Россия предоставляет возможность получить качественное бесплатное лечение пациентам с медицинской страховкой.
В Израиле резекция обходится в сумму от 10 до 18 тысяч долларов, а немецкая клиника предлагает услуги стоимостью до 15 тысяч евро.
Реабилитация
Восстановление больного после операции зависит от того, какие остались последствия. Если у больного проблемы с двигательной активностью, необходим регулярный массаж конечностей и лечебная физкультура. В среднем продолжительность реабилитации составляет от 3 до 4 месяцев.
По окончании курса лечения необходимо проведение регулярных сеансов психолога для морального восстановления после тяжёлой болезни.
После удаления патологии пациентам противопоказаны тяжёлые нагрузки, эмоциональное перенапряжение, стрессовые ситуации, курение, употребление алкоголя и наркотических веществ.
Профилактика заболевания
Чтобы минимизировать риск развития патологии головного мозга, необходимо соблюдать профилактические рекомендации, которые включают в себя:
- Посещение невролога каждые 6 месяцев.
- Отказ от сигарет, алкоголя и наркотиков.
- Отказ от вредных пищевых добавок, преимущественно здоровое питание.
- Регулярные физические нагрузки и частые прогулки на свежем воздухе.
- Минимизация риска сотрясений и повреждений головного мозга.
- Своевременное обращение к врачу при появлении симптомов, схожих с признаками развития патологии.
- Поддержание иммунитета на должном уровне.
- Ограничение влияния негативных внешних факторов: ультрафиолетового излучения, вредных химических веществ.
Большую роль играет возраст человека и состояние его организма. В зоне риска находятся старики, люди со слабой иммунной системой, ВИЧ-инфицированные, больные, перенесшие тяжёлые операции или онкологические заболевания. При выявлении опухоли на первой стадии и незамедлительном лечении более 50% больных полностью выздоравливают. Чтобы не умереть от рака, пациентам необходимо изменить образ жизни и следовать всем рекомендациям врача.
Регулярные профилактические обследования и постоянная поддержка организма поможет избежать влияния негативных факторов, способствующих развитию болезни.