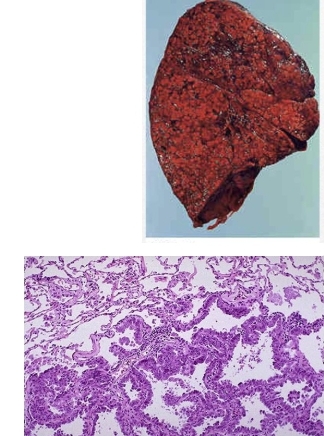
Аденокарцинома лёгкого
Немелкоклеточный рак лёгких разделяется на плоскоклеточный рак, недифференцированную опухоль и аденокарциному.
Аденокарцинома лёгкого – это злокачественный вид опухоли, поражающей дыхательную систему человека. Бронхопульмональный рак формирует малигнизированный железистый эпителий. Аденокарцинома – самый распространенный и агрессивный вид новообразования среди лёгочных патологий.
Опухоль поражает железистый слой бронхов и альвеол. Серого или розово-жёлтого цвета. Внутри каждого узла прозрачная жидкость. Новообразование быстро растёт, в течение 6 месяцев объём увеличивается вдвое. Периферический рак встречается чаще центрального. Диагностируется у мужчин пожилого возраста. Реже у женщин и детей.
Онкологический процесс развивается скрыто на первых стадиях.
По МКБ-10 код аденокарциномы как злокачественного новообразования лёгкого и бронхов С34.
Содержание
Этиология заболевания
Точная причина возникновения опухоли неизвестна. Называют определённые факторы, влияющие на развитие рака лёгких:
- Курение – активное и пассивное. При вдыхании табачного дыма в органы дыхательной системы поступают токсичные вещества, оказывающие разрушительное влияние на клетки лёгких. Однако учёные не выявили точную связь зависимости и новообразования. Курение снижает местный иммунитет лёгких, поэтому позволяет раку распространяться в тканях.
- Облучение радиацией и ультрафиолетом. При этом в клетках тела происходят аномальные процессы, провоцирующие мутации.
- Проживание в неблагоприятной экологической обстановке. В мегаполисах и городах с развитой металлургической и угольной промышленностью лёгочные патологии встречаются гораздо чаще.
- Нездоровое питание. Фабричные полуфабрикаты, искусственно выращенная рыба и птица, жирное мясо, газированные напитки, фаст-фуд и консерванты негативно влияют на все органы и системы. В пище должны преобладать натуральные продукты и растительного происхождения.
- Издержки профессии. Люди, контактирующие с асбестом, страдают аденокарциномой из-за постоянного попадания молекул вещества в ткань лёгких.
- Вирусные и инфекционные заболевания, способные нарушать генетический код человека.
- Хронические процессы органов дыхания.
- Наследственный фактор.
- Некоторые гормональные препараты.
При аденокарциноме выделяют 4 степени развития заболевания:
- 1 стадию может представлять новообразование размером до 30 мм. Располагается в одном сегментарном бронхе. Метастазы отсутствуют. Прогноз на жизнь положительный после удаления опухоли с поражённой частью лёгкого.
- 2 стадия характеризуется злокачественным узлом до 60 мм. Поражён один сегментарный бронх. Раковый процесс не провоцирует возникновение симптомов. В бронхопульмональных лимфоузлах могут встречаться вторичные очаги. При своевременно начатом лечении человек имеет высокий шанс на выздоровление.
- При аденокарциноме 3 стадии опухоль разрастается по всей доле лёгкого и проникает в лимфоузлы. Размер превышает 6 см. Заболевание проявляет первые симптомы. Лечение не приносит желаемых результатов. Пациент проживёт не больше 5 лет. Это связано с метастазами в жизненно необходимых органах и системах.
- Для 4 стадии характерны поражения двух лёгких. Рак стремительно выходит за пределы органа, поражая соседние ткани. Возникает плеврит онкологического типа. Метастазы проникают в головной мозг, в кости и остальные органы тела. Процент выживших сводится к 0. Пациент может умереть в любое время.
Разновидность аденокарциномы по степени злокачественности:
- Высокодифференцированная опухоль проявляется быстрым делением аномальных клеток, вырабатывающих слизь в большом количестве. Форма рака характерна для ацинарного и папиллярного типа новообразований.
- Умеренно дифференцированная патология представлена нарушением функционирования клеток, продуцирующих слизь. Её создается в 2 раза меньше.
- Низкодифференцированная опухоль прорастает в строму. Половину опухоли представляет солидная клетка, вторую половину – слизеобразующая.
Виды лёгочной опухоли:
- Бронхиолоальвеолярный рак. В патологический процесс вовлечены бронхи и альвеолы. Схож с доброкачественными заболеваниями лёгких, к примеру, склерозирующей гемангиомой. Гистологический анализ определяет точную дифференцировку очага.
- Муцинозная опухоль. Встречается редко. Отсутствуют контуры новообразования. В его теле содержатся кисты со слизью (муцины). Цвет светло-серый.
- Периферический вид опухоли длительно не провоцирует возникновение симптомов. Обычно новообразование множественного строения. При распространении рака на бронхиальное дерево человек отмечает одышку и повышенную утомляемость. На терминальной стадии возникает мокрый кашель.
- Папиллярная аденокарцинома формирует сосочки и бугорки в трубчатых и железистых комплексах. Имеет высокую дифференцировку.
- Инвазивная микропапиллярная аденокарцинома отличается агрессивным течением и активным метастазированием в регионарные лимфатические узлы.
При обнаружении метастазов прогноз на жизнь больного снижается. Уже на второй стадии начинается активный рост вторичных очагов в регионарных лимфоузлах. К третьей стадии в злокачественный процесс вовлекается вся лимфатическая система. Для четвёртой стадии характерны очаги в головном мозге, что является главной причиной летального исхода.
Терминальная стадия заболевания и поражение двух лёгких исключают возможность тотальной резекции опухоли. Удалению подлежит одна доля органа, вторую лечат с помощью комплексной терапии.
Клиническая картина
На начальном этапе симптомы слабовыраженные или отсутствуют, часто принимаются за другие заболевания.
- Необоснованная слабость;
- Утомляемость;
- Отвращение к пище;
- Лёгкая анемия;
- Потеря веса.
Зачастую пациенты не обращаются в больницу с данными симптомами. Аденокарцинома лёгкого развивается и поражает больше клеток тканей органа. Возникают следующие признаки болезни:
- Мокрый кашель с выделением слизи (мокроты);
- Боль в грудной клетке, усиливающаяся при кашле;
- Повышенная температура тела плохо поддаётся лечению нестероидными противовоспалительными средствами;
- Отмечается увеличение подчелюстных и подмышечных лимфатических узлов;
- Одышка в состоянии покоя и при минимальных телодвижениях;
- Воспалительные заболевания органов дыхания, не поддающиеся классическому лечению;
- Больной приобретает все признаки кислородного голодания.
Вторичные очаги вызывают симптомы, характерные для поражённого органа.
Диагностические исследования патологии
Лечением заболевания занимается пульмонолог и онколог. Для определения диагноза назначается ряд лабораторных и инструментальных исследований:
- Общий анализ крови и мочи позволяет отследить наличие воспалительного процесса в организме. Особенно важен показатель СОЭ.
- Микроскопическое исследование мокроты определяет наличие раковых клеток и позволяет отличить их от прочих патологических процессов в тканях лёгких.
- Рентген грудной клетки показывает наличие новообразования в органе.
- С помощью компьютерной томографии (КТ) оценивают локализацию опухоли, её способ кровоснабжения, размер и наличие метастазов в других отделах тела.
- При бронхоскопическом исследовании врач оценивает состояние лёгких, проводит забор биоптата для изучения.
- Сонография определяет область поражения организма злокачественным процессом.
- Гистология опухолевой ткани выясняет природу новообразования. Завершающее исследование для постановки диагноза.
Лечебная тактика
Подход к лечению аденокарциномы лёгкого выбирают после получения всех результатов диагностики. Для достижения ремиссии назначают комплекс лечебных мероприятий:
- На начальных стадиях рака рекомендовано оперативное вмешательство. Удаляется опухоль и прилежащие ткани. Обычно это часть органа или целое лёгкое. Существует ряд противопоказаний, к примеру, заболевания сердца и сосудов, не позволяющие введение наркоза. Проведение операции на терминальной стадии заболевания нецелесообразно ввиду обширного поражения лёгких и распространения метастазов.
- После операции назначают курс лучевой и химиотерапии:
- Лучевая терапия актуальна до и после проведения резекции опухоли. Вначале она способствует уменьшению объёма новообразования. Затем положительно влияет на заживление рубца, снимает болевой синдром и убивает оставшиеся клетки рака.
- Химиотерапия обычно вводится внутривенно. Препарат разносится по кровотоку во все отделы организма, останавливает деление атипичных клеток и прекращает рост метастазов. Лечение циклично, потому что при химиотерапии часто возникают побочные эффекты.
- Брахитерапия позволяет радиации точечно действовать на злокачественный очаг. Элемент помещен в капсулу, не наносит вреда соседним тканям.
- Таргетная терапия направлена на целевое удаление молекул рака, при этом не повреждаются другие клетки. Возможно сочетание с иными методами.
Если оперативное вмешательство невозможно, пациенту назначают паллиативное лечение для устранения симптомов заболевания и продления жизни. Оно включает приём химиотерапевтических препаратов и облучение.
Народных методов лечения для борьбы с онкологией не существует! Пациенты, откладывающие традиционное лечение на длительный срок, подвергаются смертельной опасности.
Послеоперационный период включает наблюдение за состоянием рубца и жизненными показателями пациента: температура тела, давление, анализы крови. Возможны осложнения, к примеру, нагноение раны, отклонения в работе сердца и органов ЖКТ, заражение крови. Важна психологическая консультация и недопущение депрессивного расстройства больного. Оптимистически настроенные пациенты имеют больше шансов на выздоровление.