Увеличение лимфоузлов
Увеличенные лимфоузлы характеризуют заболевания на фоне инфекции, раковых, аутоиммунных процессов и называются лимфаденопатией или лимфаденит. Постановка диагноза и лечение зависят от причины возникновения. Лимфаденопатия имеет код по МКБ-10 R59.
Содержание
Классификация
Лимфаденопатия подразделяется по месту расположению:
- подчелюстная – под подбородком или нижней челюстью;
- шейная;
- над ключицей – супраключичная;
- подмышечная;
- медиастинальная (в средостении);
- абдоминальная (брюшная полость);
- инвагинальная (паховая область);
- бихиарная (от корня лёгкого в обе стороны).
Разделение по распространению:
- Локальная – воспаление одного узла.
- Лимфаденопатия регионарного развития: увеличиваются с одной стороны тела, расположенных рядом образований.
- Генерализованная лимфаденопатия – измененные в объёме узлы встречаются в трёх и более областях.
Также болезнь подразделяется по времени развития: острая, хроническая (присутствие гноя), рецидивирующая.
Причины увеличения
Увеличение лимфоузлов сигнализирует о начале воспалительных процессов. Изменение размера характеризует воспаление в рядом находящемся органе. Лимфатическая система начинает вырабатывать увеличенное количество иммунных клеток для предотвращения дальнейшего распространения патогенных организмов. Высокое содержание инфекционных клеток приводит выражено к возрастанию лимфоузлов – до 5 см.
В этот период необходимо лечение причины заболевания. Если затянуть с необходимой терапией, то болезнь перетекает в воспаления узлов с гнойным содержанием – лимфаденит.
Онкологическое развитие, системные инфекционные болезни могут спровоцировать увеличение капсул всего организма или некоторых групп.
Заболевания, вызывающие лимфаденопатию:
- краснуха, корь;
- вирус Эпштейна-Барра, герпес, свинка;
- цитомегаловирус, сальмонеллез, ВИЧ;
- туберкулёз, сифилис, токсоплазмоз;
- малярия, инфекции грибкового характера;
- красная волчанка, ревматоидный артрит;
- болезнь Гоше, болезнь Ниманна-Пика;
- иммунодефицит врождённый;
- ангина, отит, подагра;
- синуситы, синдром Шегрена;
- кариес, гингивит;
- лимфома, фурункулёз;
- поражение костей инфекционного характера;
- болезнь Филатова, травмы, раны сосудов и узлов лимфосистемы;
- инфекции кровяной системы;
- аллергические реакции;
- повышенное употребление алкогольных напитков;
- потребление некоторых медикаментов.
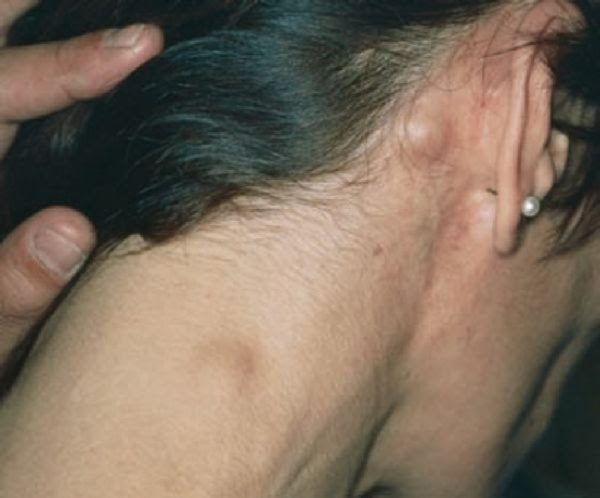
Лимфоузлы расположены по телу человека неравномерно. Высокое количество определяется на шее, по нижнему краю челюстной кости, в паховой и в подмышечных областях, на участках внутренних органов. Не болят.
Различаются объёмом, формой – около челюсти небольшие (не превышают 1 см), плоские узлы. В паху расположены продолговатые, достигающие размера 15 мм, узлы. В подмышечной впадине объём достигает 20 мм.
Увеличение лимфоузлов подразумевает новообразования доброкачественного или злокачественного характера. К лимфомам доброкачественного развития относятся саркоидоз, синдром Кавасаки. Злокачественные опухоли возникают при заболеваниях лейкемией, раком молочной железы, болезнью Ходжкина и неходжкинской лимфомой.
Лимфаденопатия может проявиться при приёме лекарственных средств или веществ. Метилметакрилат относится к препарату, который применяется в стоматологическом лечении. Его употребление приводит к побочным проявлениям: раздражение глаз, кожи, слизистых оболочек, дерматит на фоне аллергической реакции, невропатия, стоматит и астма, увеличение лимфоузлов, сбой в работе нервной системы.
Причиной возникновения лимфаденита может быть стресс – психический или физический. Острый тип провоцирует повышение уровня лимфоцитов в крови, а при хроническом наблюдается снижение лимфоцитов. Увеличение происходит из-за вероятности возникновения инфекции.
Изменение узлов появляется из-за синдрома хронической усталости.
Симптоматика
Воспалительный процесс проявляется следующими явлениями:
- температура тела повышается, озноб;
- отёк, краснота области узла;
- сыпь на коже (крапивница);
- боль, дискомфорт при движениях головы или глотании;
- заметное снижение веса, увеличиваются печень (гепатомегалия) и селезёнка (спленомегалия);
- потоотделение, слабость;
- кашель, насморк, болезненность горла;
- тошнота.
Лимфоузел увеличен и не болит при пальпации – наблюдается при аллергии, туберкулёзе, снижении иммунитета. Присутствие инфекции в организме характеризуется болезненными ощущениями. Увеличенный, безболезненный узел с неровными границами относится к признаку ракового заболевания. При прощупывании капсулы ощущается твёрдость или средняя плотность.
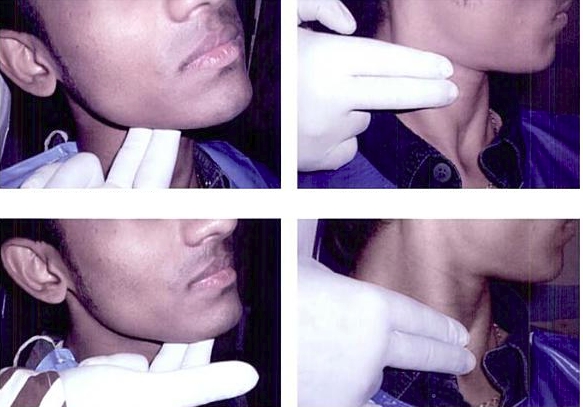
Появление лимфаденопатии под челюстью приводят инфекционные заболевания шеи, головы, ушей, синусов, глаз и глотки, кожных головных покровов. К редким причинам подчелюстного воспаления относятся злокачественные образования, нарушения деятельности иммунной системы (синдром Шегрена).
Проявление узла на затылке, на шее у ребёнка вызывает краснуха. Увеличение может возникнуть после вакцинации, при скарлатине, простудных болезней.
Изменение лимфатических капсул средостения наблюдается из-за рака лёгких (болезнь с высоким процентом смертности), бронхопневмонии. Основные симптомы воспаления – шум в ушах, западание глазного яблока, набухание шейных вен.
Грудные лимфоузлы поражает туберкулёз, их изменения незаметны из-за глубокого расположения. Сифилис влияет на увеличение в паховой области. Узлы заметны на поздней стадии развития заболевания, может наблюдаться лимфангит. Чаще выявляется у мужчин из-за инфекции или венерического заболевания, лимфатического туберкулёза, грибкового возбудителя. Воспалительный процесс паховых узлов распространяется на другие лимфоузлы.
У женщин воспаления возникают на лице, шее, в паху и под челюстью. В паховой зоне проявляется при попадании инфекции (токсоплазмоз), после удаления репродуктивных органов, заболеваний венерического характера и молочницы влагалища. На лимфоузлы, расширенные подмышкой, уделяется особое внимание. Такой симптом возникает при раке груди.
При ВИЧ лимфоузлы воспаляются в любой области, а СПИД характеризуется постоянным воспалением и изменением в объёме.
Мононуклеоз инфекционного течения увеличивает шейные узлы до 50 мм. В лёгких воспаление вызывает саркоидоз, туберкулёзный бронхоаденит, метастазы.
Мезентеральные узлы лимфатической системы, расположенные в брюшной полости, сложно диагностировать визуально. Симптоматикой напоминает аппендицит: понос или запор, обезвоживание, боль в желудке, тахикардия и сухость во рту. Чаще выявляется у детей. Запущенная форма приводит к возникновению перитонита или абсцесса из-за появления гноя.
Диагностирование
Увеличенный узел можно определить самостоятельно. Если при пальпации нащупывается бугорок, это проявление лимфаденита. В нормальном состоянии лимфоузел не увеличен, его сложно прощупать.
Первичный осмотр проводится терапевтом или педиатром. После диагностических обследований подключаются узкие специалисты: эндокринолог, онколог, венеролог, иммунолог и пульмонолог. Мужчин направляют к урологу при увеличении паховых образований, женщин – к гинекологу.
Консультация врача начинается с физического осмотра. Проводится пальпация (изучается консистенция, расположение, перемещаемость и наличие болезненности), пациент рассказывает о симптомах и продолжительности заболевания.
- Увеличены лимфоузлы на шее – указывает на инфекционные болезни горла.
- Онкологический процесс лимфатической системы характеризуется увеличением на нескольких участках тела.
- Доброкачественное новообразование проявляется мягким, эластичным уплотнением, которое легко перемещается.
- Острый лимфаденит проявляется острой болью, покраснением.
Дополнительно проводятся лабораторные исследования:
- анализ крови общий и биохимический;
- УЗИ;
- флюорография;
- рентген;
- при подозрении на туберкулёз назначают бронхоскопию;
- гистологическое изучение лимфатической ткани и жидкости на присутствие злокачественных клеток;
- компьютерная и магнитно-резонансная томографии позволяют полностью изучить онкологическое заболевание путём визуализации.
Терапия
Запущенная хроническая форма лимфаденита с гнойным наполнением приводит к осложнениям: периаденит (воспаляются ткани около воспалённого образования), флегмона, тромбофлебит, появляются в органах свищи и сепсис, перитонит. Может возникнуть тромбоэмболия лёгочной артерии.
Инфекционный мононуклеоз редко приводит к осложнениям, они считаются самыми опасными. Болезнь может спровоцировать разрыв селезёнки, кровотечение внутри организма. При этом наблюдается головокружение, темнота в глазах, резкая боль в животе.
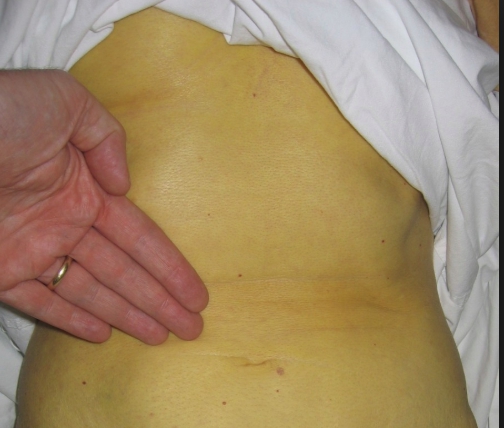
На этом фоне развивается бактериальная инфекция, выявляется желтуха.
Не допускается во время лечения делать следующие манипуляции: массаж измененного узла, прогревание, обработка согревающими и бактерицидными кремами. Эти действия приводят к обострению, инфекция выходит за границу лимфоузла, попадает в кровяную систему и распространяется по всему телу.
Медикаментозное лечение направлено на ликвидацию причины заболевания. После курса лечения узлы возвращаются в первоначальную форму. Лечение проходит по следующим направлениям:
- При бактериальной инфекции назначают антибиотики.
- Вирусные болезни требуют симптоматической терапии. Иногда назначаются противовирусные медикаменты.
- Инфекция грибкового происхождения лечится антимикотическими лекарствами.
- Терапия заболевания аллергического характера проводится с применением антигистаминных средств и исключения возбудителя аллергии. Перед приёмом лекарственных препаратов проводится тест для подтверждения аллергена.
Доктор рекомендует увеличить потребление жидкости до двух литров в сутки. Предписывается постельный режим. При повышенной температуре допускается приём противовоспалительных, жаропонижающих медикаментов. Если воспалительный процесс затяжной, назначаются гормональные средства (глюкокортикоиды).
Если выявлено злокачественное развитие, то назначается курс химиотерапии, лучевой терапии.
Лимфаденит, спровоцированный стрессовыми ситуациями, лечится релаксацией или аутогенной тренировкой. Иногда может потребоваться консультация психотерапевта, психиатра, которые назначат антидепрессанты.
Оперативное вмешательство
Операция по удалению лимфоузлов называется лимфаденэктомией. Удаление назначается для следующих диагнозов:
- опухолевые новообразования брюшной полости, органов таза, молочной железы;
- лимфадениты специфического и неспецифического характера;
- лимфома, саркома, лейкемия;
- ВИЧ;
- сифилис, туберкулёз, саркоидоз.
Хирургическое вмешательство проходит поэтапно:
- Период перед операцией – пациента осматривает хирург, анестезиолог. Определяются показания, выбирается анестезия, подготавливается операционное место.
- Выполнение лимфаденэктомии. Узел высекают в границе здоровых тканей. Антисептиком обрабатывают разрез и зашивают, после устанавливают дренаж.
- Реабилитация и период после операции. Заключается в предотвращении осложнений и восстановлении работы организма.
К осложнениям после операции причисляют отёчность тканей на фоне нарушения дренажа лимфатической жидкости. Если отток лимфы нарушен от конечности, то она увеличивается в объёме. Для заживления ран назначают физиотерапию – воздействие импульсами, током, магнитным полем.
В профилактических целях рекомендуется организм не переохлаждать (особенно страдает шея), не затягивать с посещением медучреждения при первых изменениях лимфоузлов, чтобы болезнь не перешла в хроническую форму с гнойным наполнением. Не нужно заниматься самолечением – можно пропустить ранние стадии развития онкологии и начало метастазирования. В рацион стоит включать фрукты, овощи, витамины и стараться избегать стрессовых ситуаций. Необходимо ввести физические нагрузки и вовремя лечить и удалять зубы.