Тромбоцитопения
Тромбоцитопения – патологическое явление, характеризующееся сниженной концентрацией тромбоцитов в артериальной крови, код по МКБ-10 – D69. Ситуация провоцирует повышенную кровоточивость и слабое прекращение кровотечений из сосудов. Заболевание встречается как самостоятельное, порой становится следствием других патологий внутренних органов. Пик болезни приходится на дошкольный и средний возраст от сорока лет.
Среди женщин патология встречается в три раза чаще, чем у мужчин. Дети болеют данным заболеванием ещё реже. Внезапное излияние крови к внутренним органам – угроза жизни человека. Морфология тромбоцитов такова, что у этих компонентов крови отсутствует ядро. Это плазма клеток костного мозга, маленькие пластинки, состоящие из крови. Продолжительность жизни клетки – 12 дней. Умершие тромбоциты перерабатывают макрофаги в организме, тканях и клетках. На смену мёртвым микроорганизмам формируются новые в костной жидкости.
Стенки тромбоцитов содержат специальные молекулы, чувствительные к повреждениям вен и кровяных артерий. В момент кровотечения они выстраиваются в ряд, преграждая путь кровотока, останавливая кровоизлияние. Задача тромбоцитов – образовать защитную пробку в поврежденной артерии, сузить сосуды, способствовать процессу свертывания крови. При тромбоцитопении перечисленные функции не выполняются, потому что содержание тромбоцитов в кровяных клетках недостаточное.
Содержание
- 1 Появление и формирование тромбоцитов
- 2 Разрушительные процессы
- 3 Причины возникновения тромбоцитопении
- 4 Симптоматика болезни
- 5 Стадии заболевания
- 6 Первичная стадия заболевания
- 7 Начальная тромбоцитопения у взрослых
- 8 Диагностирование заболевания
- 9 Методы лечения тромбоцитопении
- 10 Профилактика заболевания
- 11 Питание при тромбоцитопении
Появление и формирование тромбоцитов
Образуются пластинкообразные компоненты крови в костной жидкости из мегакариоцитов – гигантских клеток костного мозга, внутри которых цитоплазма. Во время созревания микрочастицы, называемые тромбоцитами, отсоединяются от мегакариоцитов, позднее поступают в кровоток. Формирование и рост мегакариоцитов контролирует особый гормон белкового происхождения – тромбопоэтин. Он образуется в печени, тканях почек и мышцах. Затем с потоком крови проникает в красный костный мозг и обеспечивает кровяной процесс формирования тромбоцитов и мегакариоцитов. В это же время происходит угнетение выработки тромбопоэтина. Это способствует балансу данных микроорганизмов, поддержанию их количества на нормальном уровне.
Основные задачи тромбоцитов
Компонент крови выполняет две функции в человеческом организме:
- Прекращение кровотечения, гемостаз. В момент повреждения структуры артерии или кровеносного сосуда моментально происходит выброс тромбоцитов. Потом вырабатывается серотонин – вещество, которое спазмирует сосуды. Отростки тромбоцитов, соединяясь со стенкой поврежденного сосуда, образуют преграду, тормозящую кровотечение. В течение нескольких минут кровоизлияние прекращается.
- Снабжение сосудов питательными веществами. Разрушаясь, активированные тромбоциты способствуют фактору роста, питающему стенки поврежденного сосуда или артерии. Описанное действие помогает ускорить процесс восстановления.
Тромбоциты – жизненно необходимые клетки крови, без которых остановка кровотечений и заживление ран невозможны.
Разрушительные процессы
В привычных условиях тромбоциты остаются в периферической крови по прошествии восьми дней, совершая стандартные функции. По окончании указанного периода изменяется их строение и структурирование. В результате микроэлементы поглощаются, разрушаются селезёнкой – внутренним органом, который участвует в исключении из кровообращения элементов крови с изменённой структурой.
Причины возникновения тромбоцитопении
Нарушения физических процессов приводят к тому, что количество тромбоцитов в крови резко уменьшается. Это становится причиной кровотечений, сбоев циркуляции кровообращения. От принципа действия и системы распределения тромбоцитопения бывает:
- Наследственной.
- Продуктивной.
- Разрушительной.
- Вид потребления.
- Распределительной.
- Вид разведения.
Далее в статье подробно рассказано о каждом виде.
Наследственная патология
Недостаток тромбоцитов в крови способен передаваться по наследству. В этом случае человек с рождения обнаруживает аномалию крови. К примеру:
- Наследственная патология Мея-Хегглина. Аутосомно-рецессивный тип заболевания. При наличии болезни у одного из родителей вероятность заражения ребёнка 50%. Наблюдается нарушенный процесс деления тромбоцитов, содержащихся в красной костной жидкости, вследствие чего снижается концентрация клеток внушительных размеров. Вдобавок происходит лейкоцитоз, нарушенное функционирование лейкоцитов в периферический тип крови.
- Болезнь Вискотта-Олдрича, транзиторная патология. Характеризуется образованием слишком маленьких тромбоцитов. По причине неправильной структуры их распад в селезёнке увеличивается, а продолжительность жизни сокращается до двух-трёх часов. Болезнь сопровождается воспалительными процессами на коже, снижением иммунитета. Поэтому дополнительно происходит заражение инфекциями и вирусами. Заболевание встречается только среди мальчиков школьного и дошкольного возраста.
- Патология Бернара-Сулье. Встречается у ребёнка только в случае болезни обоих родителей одновременно. Проявляется дефектный синдром в раннем детстве. Происходит образование гигантских, но не функционирующих тромбоцитов. Они не крепятся к поврежденной стенке артерии, массово разрушаясь в селезёнке.
- Амегакариоцитарная тромбоцитопения. Аутосомная болезнь, проявляется в младенчестве. Происходит процесс деформации в гене, вырабатывающем чувствительную реакцию к появлению и формированию мегакариоцитов. Вследствие этого нарушается выработка тромбоцитов костным мозгом.
- TAR-синдром. Редкая врождённая патология, проявляющаяся при рождении. Сопровождается отсутствием лучевых костей, дефицитом тромбоцитов. Ген, благодаря которому растут и развиваются мегакариоциты, мутирует. В результате количество данных клеток сокращается и приводит к недостаточному содержанию тромбоцитов в крови.
Генетические мутации выявляются в раннем детстве и младенчестве. Обнаружить патологию и поставить диагноз может врач, специализирующийся в указанном направлении, после внимательного обследования.
Продуктивный вид заболевания
Этот вид патологии отличается нарушением процесса формирования тромбоцитов в костном мозге. Дефект крови наблюдается при заболеваниях описанного характера:
- Апластическая анемия. Процесс, происходящий в красном костном мозге, угнетающий кроветворение, способствующий снижению концентрации всех кровяных клеток. Причины тромбоцитопении бывают разными: приём медикаментозных препаратов, загрязнение окружающей среды, повышение уровня радиации и при ВИЧ-инфекции.
- Миелодиспластическая патология, истинная полицитемия. Комплекс опухолевых новообразований, которые нарушают кровоток красных костных тканей. Происходит стремительное размножение кровяных клеток, но нарушается процесс созревания. Это приводит к повышенной концентрации клеток, не способных выполнять возложенные на них функции в организме.
- Мегалобластная анемия. Развивается при недостаточном содержании в организме фолиевой кислоты. Происходит нарушение в функционировании клеток ДНК, которые отвечают за хранение генетических информационных данных, а также за развитие и формирование клеток крови. Под удар попадают в первую очередь кровеносная система и слизистые оболочки человека.
- Острая форма лейкоза. Являет собой опухолевые образования кровеносной системы, вызывающие процессы деформации стволовых клеток костного мозга. Сопровождается чрезмерно стремительным делением данных клеток, не способных к выполнению стандартных функций. Впоследствии опухолевые клетки заполоняют красный костный мозг, устраняя из него кроветворные, жизненно необходимые микроорганизмы.
- Миелофиброз. В процессе данного заболевания образуются фиброзные ткани и мутирование стволовых клеток организма человека. Специфическая ткань со временем заполняет собой все пространство, вытесняя жизненно необходимые микроэлементы. Патология развивается также в других внутренних органах, способствуя их увеличению.
- Злокачественные новообразования. Завершающая стадия онкологии отличается распространением метастазов по организму и внутренним процессам. Это также влияет на нарушение выработки кроветворных клеток, влечёт дефицит тромбоцитов и других микроорганизмов.
- Повышенная чувствительность к действию медикаментозных препаратов. Некоторые организмы имеют особенность – чрезмерную чувствительность к медикаментозным препаратам. Действие некоторых лекарственных средств оказывает негативное влияние на костный мозг, блокируя образование и формирование тромбоцитов.
- Радиоактивное излучение. При лечении онкологии лучевая терапия оказывает негативное влияние на функции костного мозга, замедляя образование тромбоцитов. Возможен процесс образования опухолей кроветворной системы.
- Чрезмерное употребление алкоголя. Этанол, содержащийся в спиртных напитках, в неумеренных количествах приводит к деформирующим процессам в костных тканях. В составе крови уменьшается количество нужных компонентов и клеток. Разрушительный процесс наблюдается при систематическом и регулярном употреблении алкогольных веществ. В последнем случае в организме и мозге происходят необратимые процессы, осложнения.
Перечисленные выше причины возникновения влияют на развитие продуктивной аномалии, когда компонент крови нарушается на этапе формирования. Данные случаи патологических процессов исследуются клинически.
Разрушительная тромбоцитопения
В данном виде патологий болезнь наблюдается в процессе разрушения тромбоцитов во внутренних органах человека. К примеру, возможны виды:
- Аутоиммунная тромбоцитопения. Количество тромбоцитов в крови уменьшается, при этом последствия для других клеток организма минимальные. Точная причина возникновения патологии неизвестна. Считается, что дефект носит врождённый, генетический характер. Предположительно, заболевание могут вызвать: переохлаждение организма, вирусные инфекции и бактерии, а также действие медикаментозных лекарственных препаратов. Также патология может развиться после прививки, сделанной в целях профилактики вирусного заболевания. При попадании антигена на поверхность тромбоцита он разрушается. Это приводит к внезапным кровоизлияниям.
- Тромбоцитопения младенцев. Проявляется и возникает в случае, когда тромбоциты у новорождённых имеют индивидуальные антигены, которых не содержится в организме женщины.
- Посттрансфузионная, постцитостатическая патология. Проявляется после проведённой процедуры переливания крови, может характеризоваться распад и разрушение тромбоцитов в крови. Кровяная масса чужого человека не сразу воспринимается организмом. К ней вырабатываются антитела, снижается концентрация тромбоцитов на ближайшие десять дней после проведения процедуры.
- Снижение тромбоцитов из-за приёма медикаментов. Избранные лекарственные препараты способствуют выработке антител. Это приводит к распаду тромбоцитов в составе крови. Развивается ЭДТА-зависимая тромбоцитопения, изолированная патология.
К возникновению патологии приводят порой медикаментозные препараты, вирусные заболевания, переливание крови, генетическая предрасположенность. Выявить заболевание и установить верный диагноз и клинические рекомендации сможет опытный врач.
Тромбоцитопения потребления
При данном виде патологии тромбоциты приходят в активность, находясь в сосудистом русле. Это способствует свёртываемости кровяного потока. Тяжёлый дефект крови развивается в результате высокой выработки клеток, при этом истощаются возможности костного мозга. К заболеванию приводят подобные явления:
- ДВС-синдром, или эссенциальная патология. Возникает при повреждении внутренних органов и их тканей, с последующей свёртываемостью крови, истощением функций организма. Тромбоциты стремительно активируются в большом количестве из органа или ткани, которые оказались повреждены. Данное действие образует тромбы, преграждающие кровоток к сосудам, артериям, внутренним органам организма. Это явление активирует противосвёртываемую реакцию, которая направлена на то, чтобы восстановить привычное течение. На этом фоне кровь постепенно утрачивает свою функцию к свёртываемости, что приводит к обильным наружным и внутренним кровотечениям. При лечении происходит спленэктомия – удаление селезёнки, образовавшихся опухолей. Указанная патология становится причиной внезапной смерти человека.
- Тромботическая пурпура ТТП. Вид заболевания возникает при недостаточном содержании свертывающего компонента в составе крови. Это объясняется высокой концентрацией простациклина – вещества, которое препятствует свёртываемости, образованию тромбов, закупорки вен и артерий. Тромбоциты при этом разрушаются.
- Гепарин индуцированная тромбоцитопения. Проявляется в результате применения гепарина – медикаментозного препарата для разжижения крови, предотвращающего тромбы в кровеносных артериях. Сопровождается некрозом на кожном покрове, возможна идиопатическая крапивница. Наблюдается тахикардия, боль в грудной клетке, лихорадка.
Причиной развития патологии становятся аллергические реакции на внешние факторы, а также на действие лекарственных препаратов. Снижение иммунитета, процесс переливания крови снижают количество клеток в крови. Часто тромбоцитопения, эритроцитопения и лейкопения имеют врождённую форму, проявляются в младенчестве и раннем детстве. Онкологические заболевания, распространённые метастазы, нехватка витаминов в организме – все это способствует развитию патологии.
Симптоматика болезни
Клиническая картина заболевания проявляется при снижении тромбоцитов до 50000 в мкл крови. Норма для взрослого человека – 150000 на микролитр. Тромбоцитопения разных форм проявляется в организме следующим образом:
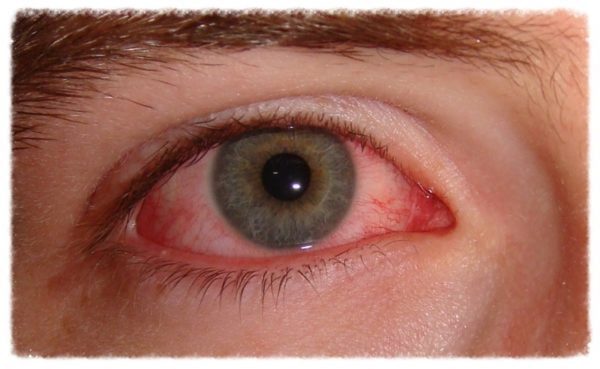
- Появление подкожных гематом и кровоизлияний при небольшом ударе или давлении на поверхность тела.
- Сыпь на теле в виде жёлтых, синих, красных пятен.
- Кровоподтеки на глазном яблоке.
- Кровотечения внутренних органов. В отдельных случаях происходит кровяное излияние в головной мозг.
- Сильные головные боли неясного генеза.
- Кровотечения из носа, повышенная чувствительность десен.
- Увеличенная в размерах селезёнка.
- Длительный менструальный цикл у женщин, выделения крови между циклами.
- Открывающиеся кровотечения на месте перенесенных хирургических операций.
Все симптомы тромбоцитопении сводятся к тому, что кровь теряет способность к свёртываемости, а стенки сосудов приобретают повышенную проницаемость. Кровь не сворачивается по причине нарушенного фермента, отвечающего за соединение клетки с поврежденной стенкой сосуда или артерии. Сосуды теряют привычную проницаемость из-за того, что нарушены питающие их каналы, зависящие от тромбоцитов. Негативное влияние оказывает сниженный показатель серотонина в организме. Признаки патологии в отдельных случаях выглядят идентичными другим заболеваниям, нарушениям в организме. Устанавливать диагноз и лечить болезнь, составлять клинический протокол должен врач после проведённых процедур и анализов.
Стадии заболевания
Яркость, очевидность симптомов патологии зависит от снижения тромбоцитов в организме. Разработана классификация по степени тяжести. При начальной стадии заметны периодические носовые кровотечения, продолжительные и обильные месячные у женщин, кровоподтёки при небольших ударах, повреждениях кожи. Начальную стадию болезни чаще выявляют случайно, во время комплексного обследования или диагностирования другого, сопутствующего заболевания.
При второй, средней степени развития патологии наблюдаются крошечные кровоизлияния по всему телу в виде точек. Данный процесс наблюдается на теле, внутренних органах, в ротовой полости человека. При тяжёлой, запущенной стадии происходят обильные излияния крови во внутренние органы и ткани головного мозга. При болезни доктором назначается лекарственная терапия.
Первичная стадия заболевания
Аутоиммунная пурпура – патология, в процессе которой разрушаются кровяные пластинки под влиянием аутоантител. Для лёгкой формы болезни характерна головная боль, наблюдаются скачки артериального давления, недомогания. В то же время содержание тромбоцитов в костном мозге находится в норме или повышено. Причина, по которой развивается заболевание, до конца не известна. При остром протекании процесс патологии не занимает дольше шести месяцев.
Заболевания у детей
Аутоиммунная первичная пурпура возникает у детей возрастом до шести лет. Патологический процесс наблюдается после перенесенной прежде вирусной болезни. В отдельных случаях развивается гетероиммунная патология после того, как была сделана вакцинация от вирусов. Заболевание имеет одинаковую статистику среди мальчиков и девочек. Но в период взросления и полового формирования девочки заболевают в два раза чаще.
Патологический процесс возникает внезапно, беспрецедентно и протекает бурно. Симптомы болезни у детей:
- Высыпания на теле разных цветов: жёлтых, красных, синих, зеленоватых.
- Пятна на коже принимают ассиметричные формы.
- Высыпания появляются неожиданно. Чаще это происходит после пробуждения от ночного сна.
Течение заболевания сопровождается кровотечениями из десен, носа. У девочек в период полового созревания наблюдаются маточные выделения. Мочеиспускания сопровождаются кровью. Поражение головного мозга случается крайне редко. О кровоизлиянии в мозг сигнализирует сыпь в ротовой полости, на слизистых оболочках, чрезмерная чувствительность дёсен, покраснения глазного яблока.
При протекании данной патологии у детей наблюдается увеличенная до больших размеров селезёнка. При этом температура тела остаётся умеренной. Длительность протекания заболевания – от шести недель до шести месяцев. После курса терапии в 80% случаях достигается стойкая вызванная ремиссия. У отдельных детей аутоиммунная патология приобретает хроническую форму. Способствуют данному прогнозу факторы, перечисленные ниже:
- Расположенность к кровотечениям, сигнализирующая за полгода до вспышки заболевания.
- Беспрецедентное возникновение болезни.
- Присутствие у ребёнка инфекционных очагов, хронической формы.
- Лимфоцитарные патологические реакции в костной ткани.
- Кровоподтеки и подкожные гематомы, не проходящие в процессе терапевтического лечения.
- Острая пурпура у девочек, достигших возраста полового созревания.
У детей при хронической патологической форме наблюдаются неожиданные ремиссии. В целом заболевание протекает по одному сценарию у взрослых и детей.
Начальная тромбоцитопения у взрослых
Хроническая форма идиопатической пурпуры образуется преимущественно у женщин от двадцати до сорока лет. Данная патология – неуточненная тромбоцитопения. Женское население болеет в два раза чаще мужского. Патология имеет медленный процесс течения. Внешний раздражитель определить не получается. В некоторых отдельных случаях наблюдается связь с тонзиллитом хронической формы, контактом с веществами, имеющими химическую основу.
Продолжительный период патология принимает субклиническую форму течения, выявляется неожиданно во время обследования другого заболевания. Затем медленно формируется геморрагический процесс, выраженный появлением гематом на теле, отличающихся формой и оттенком. Наблюдается выделение крови при кашле, рвоте, мочеиспускании, при диарее. Гематомы возникают чаще всего на животе, руках и ногах, в точке недавних инъекционных прокалываний. Кровоподтеки на лице, конъюнктиве, губах, слизистой ткани сигнализируют о развитии серьёзной патологии.
В период завершающей, последней стадии происходит анемия, кровотечение в глаза и головной мозг. Предупреждать о данном явлении могут возникающие кровяные водянки в ротовой полости, на слизистых тканях. Неожиданное отступление болезни у взрослых происходит в виде исключения из правил. Патология требует наблюдения врача, которым назначается терапевтическое лечение тромбоцитопении.
Тромбоцитопения во время беременности
Патология гестационная при беременности встречается редко. По статистике, 7% женщин сталкиваются с заболеванием в третьем триместре вынашивания плода. Форма болезни не выраженная, поэтому видимых клинических проявлений и симптомов не наблюдается. Заболевание протекает без геморрагического синдрома. Процесс возникновения патологии в данном случае не исследован до конца. Аутоиммунная тромбоцитопения у беременных опасна тем, что антитела могут проникать в организм неродившегося ребёнка, разрушая в нем тромбоциты.
Это приводит к развитию патологий у новорождённых, открытию кровотечений. Но чаще заболевание обнаруживает благоприятный прогноз для женщины и для малыша. Опасный исход происходит при внезапной вспышке скачка артериального давления, возникающей в период позднего токсикоза. Происходит резкое снижение тромбоцитов и увеличивается риск кровотечения, развивается трансиммунная патология у ребёнка. В этот период необходимо стационарное наблюдение врача, может потребоваться экстренная помощь.
Диагностирование заболевания
Исследованием болезней крови занимается гематология – медицинская наука. Для выявления необходимо сдать анализ крови для лабораторного исследования, чтобы увидеть количество содержащихся в ней клеток и компонентов. После этого проводится комплексная диагностика организма с целью исключить повторное образование тромбоцитопении. Патология может оказаться ложная, поэтому её следует исследовать скрупулезно. Причинные болезни, которым сопутствует сокращение концентрации тромбоцитов, имеют выраженные симптомы, поэтому опытному врачу не составит больших усилий, чтобы определить их. Это сокращение тромбоцитов при циррозе печени, лейкозе, злокачественных опухолях и других болезнях.
В отдельных случаях довольствуются тщательным сбором анамнеза. Но чаще проводится комплексный анализ, берётся пункция костной ткани, иммунологическая проба для дальнейшего скрупулезного исследования в лабораторных условиях. Прежде чем диагностировать аутоиммунную тромбоцитопеническую пурпуру, основываются на следующих критериях:
- Снижение концентрации тромбоцитов при отсутствии других патологий в ходе исследования анализа крови.
- Отсутствие клинических патологий крови у близких родственников.
- Наличие мегакариоцитов в костном мозге сверх допустимой нормы.
- Отсутствие диагностирования дополнительных, сопутствующих заболеваний.
- Выявление антител, имеющих антитромбоцитарные свойства.
- Результативность терапии кортикостероидного типа.
Диагноз должен устанавливать врач, специализирующийся в данном направлении, на основании проведённых обследований.
Анализы, которые назначает доктор
При каждом виде тромбоцитопении назначается клинический анализ крови для клинического обследования и подсчёта содержания её компонентов, а также морфологический анализ тромбоцитов. Обследуется уровень свёртываемости крови. Эти действия определяют степень заболевания и дальнейший ход лечения, дополнительных обследований. Если в результате проведённых анализов отсутствуют характерные симптомы, то проводят пункцию костного мозга, чтобы исследовать характер стволовых клеток и наличие антител, наблюдается агрегация тромбоцитов.
После установления точного диагноза тромбоцитопении первой стадии проводится УЗИ брюшной полости с целью обследовать состояние и здоровье внутренних органов. Также делается рентгенография, биопсия и томография для исключения серьёзных поражений организма. Если в результате проведённых обследований была обнаружена вторичная форма болезни, то алгоритм последующих действий завит от того, какое заболевание диагностируется причинным. Назначаются дополнительные анализы и обследования организма с целью выявить патологию.
Так, подозревая онкологическое заболевание крови, наблюдается сниженная концентрация тромбоцитов, слабость мышц, скорая утомляемость. Заметно уплотнение и увеличение в размерах лимфатических узлов, образование гнойных ран, частые простудные заболевания. Врач назначает сделать анализ пункции костного мозга, а также лимфоузлов. Пункция подвергается детальному микроскопическому исследованию с целью выявить тип и стадию развития онкологии, распространённость метастазов в организме.
Для подтверждения диагноза онкологии назначаются дополнительные обследования внутренних органов, чтобы исключить распространённость метастазов. Делается УЗИ брюшной полости, рентгенография, томография, биопсия и другие методы. В отдельных случаях сдаются анализы на выявление ВИЧ и СПИД инфекций. Способ обследования пациента назначает лечащий врач, основываясь на симптомах болезни, общем состоянии больного, его возраста и пола.
Методы лечения тромбоцитопении
Способ лечения пациента определяет врач, основываясь на стадии патологии, доминирующего, причинного заболевания, а также учитывается возраст и самочувствие больного. Все методы терапии преследуют следующие цели:
- Предотвратить смертельный исход.
- Снизить вероятность инвалидности.
- Укрепить физическое состояние больного.
- Улучшить качество жизнедеятельности пациента после курса лечения.
При начальной стадии болезни ёмкого терапевтического курса не проводится. Врач ограничивается специальными рекомендациями, которые нужно соблюдать пациенту для стойкого удовлетворительного самочувствия. Прилагаются усилия, чтобы не допустить неожиданного открытия кровотечения.
Если сниженная концентрация тромбоцитов обусловлена приёмом медикаментов, врач прописывает другой препарат или изменяет схему приёма лекарства. В отдельных случаях назначается специально разработанный препарат для свёртываемости крови. При аутоиммунной патологии, когда иммунная система блокирует тромбоциты, назначаются медикаментозные средства, подавляющие данные реакции организма. Больному вводят внутривенно иммуноглобулин – раствор сыворотки крови для нормализации тромбоцитов. Часто нормализовать состояние пациента помогает плазмаферез. Прописывают также Дексаметазон для укрепления иммунитета и нормализации функций крови.
Лечение тяжёлой стадии заболевания
Для улучшения физического состояния пациента с тяжёлой формой патологии применяются указанные методы:
- Медикаментозные препараты. При необходимости врач назначает стероиды, замедляющие распад тромбоцитов. Также используются иммуноглобулины для нормализации реакции иммунитета.
- Переливание крови или кровезаменителей. Применяется при обильных кровопотерях с целью восполнить объём жидкости в организме.
- Спленэктомия. Хирургическое удаление селезёнки. Применяется в том случае, когда медикаментозное лечение оказалось безрезультатным.
Метод лечения устанавливается лечащим врачом. Самолечение может привести к осложнениям. Опасность болезни порой необратима.
Профилактика заболевания
Возможность применения профилактических мер зависит от причины возникновения патологии. Невозможно избежать наследственной болезни или возрастных изменений. Следующие рекомендации помогут избежать тромбоцитопении и улучшить физическое состояние при болезни:
- Алкоголь препятствует формированию тромбоцитов, поэтому употребление спиртных напитков нужно свести к минимуму.
- Избегать контакта с токсическими, химическими и радиационными веществами.
- Не принимать медикаментозные препараты, которые приводили к снижению концентрации тромбоцитов. Также лучше не пить лекарства, повышающие риск кровотечения.
- Сделать прививки от вирусов, способных привести к развитию патологии.
Соблюдение вышеперечисленных советов снизит риск заболевания, облегчит симптомы и предотвратить рецидив у излечившихся.
Питание при тромбоцитопении
Разработана специальная диета для больных с нарушенной структурой крови. Рекомендуется употреблять в пищу продукты, которые оказывают благотворное влияние на строение кровотока, формирование кровяных клеток и компонентов. Следует исключить из дневного рациона животные жиры, а питаться преимущественно свежими фруктами, ягодами и овощами. Они содержат витамины, минералы, полезные микроэлементы. Продукты должны быть диетическими, но в то же время питательными. Для приготовления блюд можно использовать растительные масла.
Можно готовить куриные бульоны, каши, макароны твёрдых сортов. Рекомендуется выбирать цельнозерновой хлеб из ржаной муки. Также в меню включаются рыбные блюда, содержащие фосфор и кальций, и мясо птицы, прошедшее необходимую термическую обработку. Питание выстраивается сбалансированным, с большим содержанием белков и витамина В. Правильный образ жизни, умеренные физические нагрузки, грамотный выбор пищи помогут достичь стойкой ремиссии при заболевании, укрепить здоровье.