Нейтропения
Нейтропения – состояние организма, при котором содержание нейтрофилов в крови не соответствует норме. В одном микролитре крови содержится менее 1500 нейтрофилов. Когда это количество падает до 500, повышается риск летального исхода.
Распространённая причина возникновения нейтропении – химиотерапия. Изучая много случаев болезни, учёные пришли к выводу, что у неё нет симптомов, кроме риска заражения бактериями, инфекциями. Фебриальный вид патологии предусматривает неотложную медицинскую помощь.
Содержание
Характеристика заболевания
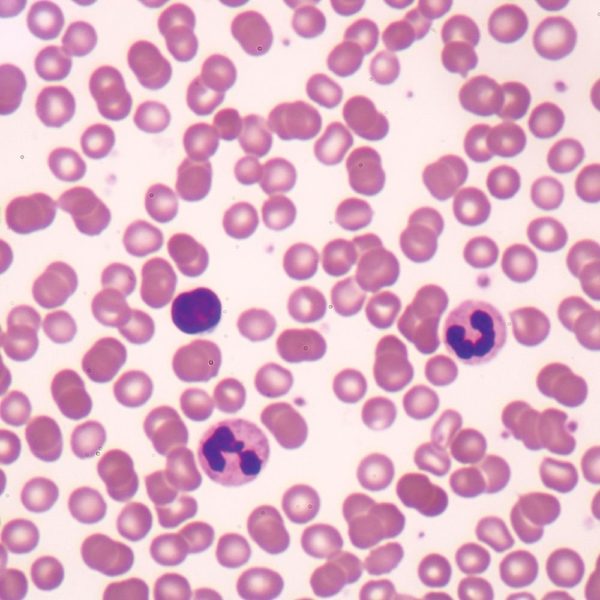
Вид лейкоцитов, отвечающих за уничтожение бактерий, и борьбу с инфекциями – нейтрофилы. Задачей этих клеток значится фагоцитоз, то есть переработка посторонних частиц и снабжение организма некоторыми веществами. Главная сила нейтрофилов в гранулах, которые содержат лизосом, имеющий в составе кислую среду, которая расщепляет биополимеры. Разделяют три типа лизосом:
- первичные;
- вторичные;
- остаточные тельца.
Каждая лизосома выполняет соответствующую функцию.
Нейтрофилы одними из первых клеток крови попадают к источнику воспаления. Как раз эти клетки несут ответственность за защиту организма от инфекций на первой стадии. Они функционируют 8-10 часов в крови, потом переносятся в лёгкие, печень, селезёнку, костный мозг. Живёт нейтрофил 3-5 дней. Другое название – гранулоцит. А болезнь нейтропения соответственно называется – агранулоцитоз.
Нейтропения бывает временной или хронической, врождённой или приобретённой. Делится на 7 видов:
- Циклическая (врождённый синдром, встречается редко, у единственного человека на миллион. Во время болезни происходит колебание численности нейтрофилов).
- Синдром Костманна (генетическая патология, когда вырабатывается маленькое количество нейтрофилов).
- Хроническая идиопатическая (болезнь поражает женщин).
- Миелокатексис (нейтрофилы, зарождающиеся в костном мозге, не могут покинуть пределы костного мозга).
- Аутоиммунная (иммунная система уничтожает нейтрофилы).
- Синдром Швахмана-Даймонда (генетическое расстройство с множественными патологиями, к примеру, карликовость, критическое количество нейтрофилов, болезнь поджелудочной железы).
- Изоиммунная, врождённая (антитела матери уничтожают нейтрофилы плода).
Степени
В мире один человек из 150 тысяч заболевает нейтропенией. По степени тяжести заболевания выделяются три стадии: лёгкая, средняя и тяжёлая.
При лёгкой стадии количество нейтрофилов в микролитре крови соответствует 1000\1400. Средняя – показатели колеблются от 500 до 100. Тяжёлая – содержание нейтрофилов ниже 500.
При нейтропении тяжёлой формы гранулоциты сильно ослаблены и не могут бороться с чужеродными частицами. Вследствие этого в организме возникают очаги инфекций. У новорождённых при тяжёлой форме прогноз жизни неутешительный.
Диагностика
Таблица – нормы нейтрофилов в крови:
| возраст | норма нейтрофилов | |
| сегментоядерные | палочкоядерные | |
| новорождённые | 50-70% | 5-12% |
| 5 сутки | 35-55% | 1-5% |
| 10 сутки | 27-47% | |
| 1 месяц | 17-30% | |
| 1 год | 20-35% | |
| 2-5 лет | 32-55% | |
| 6-7 лет | 38-58% | |
| 8-10лет | 40-60% | |
| 12 и старше | 45-79% | |
Точный диагноз нейтропении врач вправе поставить исключительно после лабораторных исследований:
- Общий анализ крови выявляет количество гранулоцитов.
- Биохимический анализ – информативный, может обнаружить заболевание лейкоз в самом начале.
- Исследования функции кроветворения костного мозга.
- Двукратный посев крови находит в организме бактерии, грибки.
- Посев из дренажного выпускника послеоперационных больных также определяет патогенную зону.
- Исследования кала выявляют инфекционные заболевания.
- Миелограмма может определить качественную, количественную составляющую клеток.
- Гемограмма помогает выявить, на какой стадии происходит патологический процесс в организме больного.
При гнойных воспалениях нужно взять бакпосев крови. При показателях нейтрофилов в интервале 500-1000 в анализе срочно сделать миелограмму. Своевременное обращение в поликлинику способствует правильному диагнозу и подобранному лечению. Исход предвидится благоприятный. Обнаружив в детском возрасте признаки нейтропении, важно определить злокачественный или доброкачественный характер.
Если в лабораторных исследованиях обнаружен моноцитоз, это означает повышение общего числа моноцитов (лейкоцитов, агранулоцитов). Это не всегда патология. В организме больного наблюдается относительный и абсолютный моноцитоз. Если увеличиваются только моноциты, а количество лейкоцитов в норме, можно говорить об относительном виде. Абсолютный моноцитоз свидетельствует об инфекции организма.
Причины возникновения
В процессе кроветворения происходят важные фазы деятельности кровяных клеток. Пролиферация в костном мозге, свободная циркуляция в кровяном потоке, физиологическое разрушение. Нарушение каждой этой фазы может послужить возникновению нейтропении. Нарушение пролиферации отображает нарушение аутоиммунной системы. Ранняя стадия злокачественных новообразований – клональная пролиферация. Если нейтрофилы не находятся в свободном состоянии кровяного потока и прилипают к стенке сосудов – это псевдонейтропения (общее количество нейтрофилов достаточное, но в кровяной поток их мало поступает).
Нейтропения бывает первичным состоянием либо возникает как следствие заболевания. Врождённые заболевания:
- циклическая (периодическая);
- иммунодефицитная;
- генетический агранулоцитоз (снижение уровня лейкоцитов);
- ацидемия (аномально высокая кислотность в крови);
- гликогеноз (дефекты ферментов, участвующих в синтезе и расщеплении гликогена);
- миелокахексия (белые кровяные клетки не могут активно выходить из костномозгового канала);
- хондродисплазия (нарушение развития скелета);
- дискератоз (патологический процесс нарушения ороговения эпителия).
Приобретённые заболевания, сопровождающиеся нейтропенией – аутоиммунные:
- анемия у детей, чаще доброкачественная;
- системная красная волчанка (иммунная система повреждает здоровые клетки соединительных тканей);
- гранулематоз Вегенера (воспаление стенок мелких, средних сосудов).
- патологии костного мозга:
- апластическая анемия (нарушение кроветворной функции костного мозга) – редкое заболевание;
- сепсис;
- ВИЧ, СПИД;
- цитомегаловирусное поражение (вирус, относящийся к группе герпеса);
- туберкулёз различной локации.
Лекарственной формой называется патология, возникающая из-за употребления медицинских препаратов.
Пять факторов, влияющих на появление заболевания:
- Радиация.
- Приём медикаментов (анальгетики, диуретики, препараты против воспалительных процессов).
- Заболевания (туберкулёз, рак кости, красная волчанка, ВИЧ).
- Воздействие антител.
- Врождённая генетическая мутация.
У детей
Причина детской нейтропении – изменение состава крови, когда костный мозг производит недостаточно нейтрофилов. Детские болезни крови:
- апластическая анемия (приобретённая болезнь, при которой происходит массовая гибель стволовых клеток костного мозга);
- синдром миелодисплазии (острый лейкоз – злокачественное заболевание кроветворной системы – белокровие);
- синдром Швахмана-Даймонда (сложное и опасное заболевание поджелудочной железы, чаще встречается у мальчиков);
- синдром Костманна.
Также встречаются патологии соединительных тканей, или иммунодефициты:
- общая вариабельная иммунологическая недостаточность (рецидивы инфекций уха, горла, носа);
- Х-сцепленная агаммаглобулинемия (нарушение созревания B-лимфоцитов, отсутствие плазмоцитов, иммуноглобулинов, дефект мужского пола);
- Х-сцепленный гипер IgM (расстройство иммунной системы – иммунодефицит с повышенным содержанием иммуноглобулина, встречается исключительно у мужского пола).
Часто младенческая нейтропения наступает после ОРВИ, бактериальных заболеваний. У детей до года отмечается доброкачественная форма болезни, не требующая медикаментозного вмешательства. Количество нейтрофилов в крови приходит в норму к трём годам.
Аутоиммунная нейтропения диагностируется при врождённых патологиях иммунной системы, когда иммунитет вырабатывает антитела, разрушающие нейтрофилы либо сильная инфекция попала в костный мозг. Болезнь разделяется на два вида: первичная, вторичная.
Первичная нейтропения не связана с другими заболеваниями. Несформированная клетка нейтрофила воспринимается иммунной системой больного как чужеродный элемент.
Вторичная – антитела к нейтрофилам уже присутствуют в иммунитете. Это заболевание характеризуется болезнями:
- красная волчанка;
- синдром Фелти;
- артрит;
- миастения.
Когда невозможно определить точную причину низкого количества гранулоцитов, назначают иммуноглобулин, форма патологии называется идиопатической. У детей возникает после 2 лет, чаще наблюдается у женщин. При этой болезни крайне низкое количество нейтрофилов на микролитр. Клеточный иммунитет нарушается, тогда бактериальные инфекции проникнут в организм и вызовут рецидив.
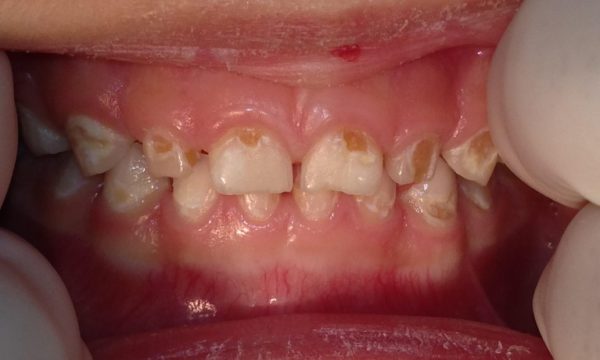
Редкий вид нейтропении – циклический, встречающийся у младенцев до года. Генетическая мутация, где нейтрофилы подвергаются быстрому разрушению. Эта болезнь характеризуется бактериальными, грибковыми процессами. Патология возникает в грудничковом возрасте. Физиологическая картина такая: рецидивы заболеваний ротовой полости. Это гингивиты (кровотечение из дёсен), стоматиты (воспаление слизистой), периодонтиты (воспаление периодонта), глосситы (воспаление слизистой языка).
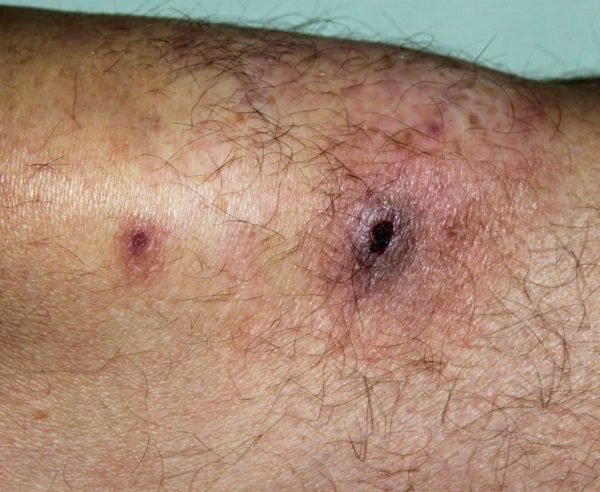
Кожные поражения: фурункулы, гнойнички, глубокие язвы кожного покрова также свидетельствуют о тяжёлой форме нейтропении. Заболевание уха, горла, носа, воспаление лимфатических узлов – первый симптом циклической нейтропении у ребёнка. Возможно воспаление брюшины, кишечника. Указанные симптомы требуют медицинского вмешательства. Летальный исход может наступить от бактериальной инфекции.
Единственное, что можно сделать при циклической нейтропении – начать лечение раньше, не дожидаясь тяжёлой формы заболевания.
У взрослых
Одни группы белых клеток занимаются поиском чужеродных элементов, другие – нейтрофилы – эти элементы уничтожают, разлагают. Если не хватает в крови гранулоцитов, повышается риск инфекционных заболеваний.
Инфекционная нейтропения характеризуется острыми вирусными болезнями (фарингит, уретрит).
Лекарственная нейтропения возникает от аллергии, токсикоза, при применении медицинских препаратов. Пенициллиновый ряд антибиотиков, антиконвульсанты подавляют действия нейтрофилов.
Фебрильная нейтропения обусловлена появлением микроорганизмов в момент слабого иммунитета. Это тяжёлая форма болезни, когда происходит искажение нейтрофилов. Сепсис, туберкулёз, ВИЧ, рак кости, красная волчанка – эти заболевания способствуют возникновению фебрильной нейтропении.
В стоматологии легче обнаружить начальные признаки нейтропении. Признаками болезни принято считать стоматит, гингивит, ангину. Заболевание циклической формы можно обнаружить уже в младенческом возрасте. В ротовой полости развиваются афты, язвы пародонта, гингивит. Ребёнок 12-14 лет теряет постоянные зубы.
Симптомы
Повышенная температура, пневмония, рвота, грибковые инфекции на теле – показатели нейтропении. Некротические язвенные изменения грудной полости (плевриты, пневмония), кожных покровов (панариций, фурункулы), мягких тканей параректальной области – симптомы заболевания.
Когда некротические процессы затрагивают кишечник, развивается энтеропатия, сопровождается болями. Возникает болезнь Крона – заболевание неясного генеза, неуточнённое учёными. Опасность заключается в осложнениях (перфорация кишечника, перитонит), которые могут привести к гибели. При болезни Крона воспаление начинается в тканях заднепроходного отверстия и заканчивается ротовой полостью. Недуг протекает чередованием острых приступов и ремиссий, характер неизлечимый. Версия возникновения – паразиты. Причины болезни Крона:
- наследственность;
- сбой иммунной системы;
- неправильное питание;
- вредные привычки;
- инфекция.
Иммунный агранулоцитоз проявляется лихорадкой, головными болями, болями в суставах, резкой слабостью. Количество нейтрофилов в крови начинает снижаться. В тканях и органах появляются изъязвления с воспалительным процессом, приводящим к сепсису. Патология приводит к летальному исходу.
Если человек часто болеет инфекционными заболеваниями, отмечается хронический кашель, насморк, нужно пройти полное обследование, чтобы исключить нейтропению. Больные, получающие лучевое, цитостатическое лечение, после химиотерапии в группе риска. Особое внимание уделяется пациентам с фебрильной лихорадкой.
У детей
У младенцев младше месяца может выявиться иммунная, хроническая (доброкачественная), генетически детерминированная форма нейтропении. Бессимптомная нейтропения не требует вмешательств. Болезнь средней тяжести, подразумевает гнойно-септические рецидивы, вплоть до токсического шока. Тяжёлая степень болезни детского возраста характеризуется интоксикацией организма. У малыша воспалилась слизистая оболочка во рту, кашель, хрипы – налицо признаки первичной аутоиммунной нейтропении.
Высокая температура, некротические поражения слизистой рта, некротический энтерит, колит – опасные признаки тяжёлой формы нейтропении. Если не начать вовремя лечение, возможен сепсис и летальный исход. Наследственные симптомы видны уже с первых дней жизни: на коже младенца поражения, вызванные инфекцией. Также поражены дыхательная и пищеварительная системы.
Первичная наследственная нейтропения:
- Синдром Костманна (у грудничка уже наблюдаются бактериальные заболевания, он находятся в группе риска по заболеванию острым лейкозом).
- Миелокахексия (если к основным признакам прибавляется бактериальная инфекция, то лейкоцитоз перерастает в лейкопению).
- Редкая форма нейтропении в детском возрасте – циклическая.
У взрослых
Фебрильная нейтропения – тяжёлая форма болезни, при которой наступает фебрильная лихорадка, озноб, сильная потливость. Отмечаются частые сердечные сокращения и одновременно низкое артериальное давление.
Возникает у пациентов, подвергающихся лучевой, цитостатической терапии, которая применяется при злокачественных новообразованиях. Инфекционные заболевания при такой форме нейтропении протекают очень тяжёло, могут привести к генерализованному сепсису. Главные причины такой патологии – анаэробные микроорганизмы.
Признаки детской болезни присущи людям в возрасте. Явные симптомы нейтропении у взрослых – гриппоподобные проявления, необычные выделения из влагалища, боль при мочеиспускании. А также пониженная температура, психически неуравновешенное поведение, обрамление раны покраснением или отёком.
Особенности развития
К детской нейтропении может привести любое инфекционное, бактериальное заболевание, а также нехватка витамина B12, лейкоз – злокачественное заболевание костного мозга, при котором его клетки мутируют в раковые. Различают острый лейкоз и хронический. Острый лейкоз – это когда клетки крови не дозревают в костном мозге и клонируют подобных себе, создавая, таким образом, опухоли. Из костного мозга они распространяются метастазами в органы.
Также в костный мозг попадают клетки, поражающие лимфоидные ткани – развивается лейкемия (лейкоцитоз). Часто бывает нейтрофильный лейкоцитоз, когда в кровь выбрасывается большое количество нейтрофилов. Отдельные типы лейкемии успешно лечатся, избранные не поддаются лечению. Последствия нередко приводят к смерти.
У детей
При аутоиммунном виде нейтропении иммунитет ребёнка принимает нейтрофилы за чужеродные клетки и уничтожает их.
Может произойти заражение костного мозга инфекцией. Это случается у детей и подростков. Возбудитель инфекции (золотистый стафилококк, кишечная палочка, стрептококк) может проникнуть в костный мозг по кровеносным сосудам.
Врождённая патология – агранулоцитоз, отличается тяжёлым протеканием. Диагностируют эту болезнь у грудничков, если анализ крови показал наличие нейтрофилов 350/мкл. У старших детей тяжёлая степень заболевания наступает при количестве гранулоцитов менее 500/мкл.
У взрослых
Лейкоцит, в переводе с греческого, белый. Поэтому и начали называть кровяные тельца – белые клетки крови.
Снижение количества лейкоцитов у взрослых – признак лейкемии. Это происходит при отсутствии достаточного количества веществ, и клетка получается недоразвитая для синтеза лейкоцитов; при исчезновении лейкоцитов в структуре крови, при сбое работы костного мозга.
Также патологией костного мозга называют лимфоцитоз. Вид этой болезни – относительная форма лимфоцитоза, когда происходит повышение уровня лимфоцитов за счёт снижения нейтрофилов. Любая вирусная инфекция, попавшая в организм, сопровождается относительным лимфоцитозом. Абсолютная форма лимфоцитоза сигнализирует о злокачественных изменениях в кроветворении и иммунодефиците.
Больные с лимфоцитозом неукоснительно должны следовать комплексному лечению:
- приём противовоспалительных препаратов;
- приём антибиотиков;
- химиотерапия;
- оперативная трансплантация костного мозга.
Своевременное обращение к врачу, профессиональная диагностика спасут жизнь.
Дефицит нейтрофилов определяет вид болезни. Нейтропения – это последствия вирусных, бактерицидных инфекций, но случается самостоятельное заболевание.
Истощение гранулоцитов происходит в крайне тяжёлой степени заболевания. Встречается скопление разрушенных нейтрофилов в селезёнке у больных нейтропенией. В случае этой патологии требуется хирургическое вмешательство по удалению органа.
Лечение
Международная классификация болезни (МКБ-10) может идентифицировать лекарственное средство, вызвавшее нейтропинию. Подобрать препараты для лечения болезни. К примеру – лейкопения имеет код по МКБ-10 D72.8.0 – по этому коду можно найти медикаментозные средства.
Лейкопения характеризуется малым количеством лейкоцитов в крови. Важно выявить её на ранних сроках. В поздний период уже никакие препараты не будут действовать. Эта болезнь может быть у взрослых и у детей. Женщины чаще страдают недугом.
Заболевание характеризуется признаками:
- онкология матки;
- интоксикация органического ресурса;
- наследственность;
- дефицит витаминов B;
- осложнение после лучевой терапии;
- почечная недостаточность;
- длительная вентиляция лёгких;
- апластическая анемия.
Для лечения лейкопении тяжёлой формы больного помещают в отдельную палату, изолируют от людей. Единственно медицинский персонал может контактировать с больным, соблюдая стерильность. Начинается лечение:
- медикаментозно воздействуют на первичное заболевание;
- соблюдение постельного режима;
- коррекция приёма пищи;
- профилактика возможных заболеваний;
- приём гормональных средств;
- переливание лейкоцитарной массы;
- применение лекарств: Азатиоприн, Метотрексат, Циклоспорин.
Нетяжёлая лейкопения разрешает больным лечиться амбулаторно.
Больным прописывают фолиевую кислоту, Лейковорин, препараты улучшающие метаболизм: Пентоксил, Лейкоген, Метилурацил.
Профилактическая мера – деконтаминация кишечника, малые дозы гормональных препаратов.
Нейтропения лечится способами в соответствии с видами, степенью тяжести. В зависимости поставленного диагноза, будет определён метод лечения. Как правило, усилия медикаментозного вмешательства брошены на укрепление иммунитета.
Лекарства, применяемые в лечении заболевания: витамины, антибиотики, иммуностимуляторы. Если не наступило улучшение при лечении антибиотиками после 72 часов, меняются лекарственные препараты или увеличивается доза предшествующего лекарства. Лечение врождённой нейтропении предполагает пересадку костного мозга. Это заболевание редкое. Тяжёлая врождённая нейтропения – синдром Костманна. Предполагает нарушение строения гранулоцитов. Характерны болезни: микроцефалия, катаракта, низкорослость, замедление умственного развития. У младенцев наблюдается отсутствие лимфоузлов, миндалин, тимуса.
Способы лечения:
- Болезнь, возникающая из-за применения лекарственных препаратов, лечится отменой этих медикаментов. Нейтрофилы придут в норму сами.
- Тяжёлая форма протекания заболевания предполагает госпитализацию.
- Транзиторная нейтропения, появившаяся после химиопреператов или облучения у онкологических больных, лечится антибиотиками до количества нейтрофилов 500 на мкл.
- Если организм поразила грибковая инфекция, назначают фунгициды.
- Тяжёлая форма патологии (врождённый иммунодефицит) у ребёнка лечится Филграстимом.
- В качестве поддерживающей терапии применяются: фолиевая кислота, метилурацил, пентоксил (лекарства, влияющие на обменные процессы и регенерацию).
Игнорирование серьёзных заболеваний крови может привести к смертельному исходу.
Рекомендации
Клинические рекомендации по диагностике и лечению нейтропении. Сбор семейного анамнеза позволит уточнить диагноз. Желательно посчитать количество инфекционных и вирусных заболеваний в семье. Важно обращать внимание на состояние кожи, при наличии сыпей, фурункулов, абсцессов срочно больному сдать кровь. Также стоматиты, гингивиты – признаки нейтропении.
Врождённая нейтропения – это наследственная генетически обусловленная болезнь. Выявляется с помощью лабораторной диагностики, инструментальной. Больные с врождённой нейтропенией нуждаются в применении препаратов гранолуцитарного колониестимулируещего фактора – филграстим, ленограстим.
Рекомендовано диспансерное наблюдение, в случае тяжёлой формы нейтропении оформить инвалидность.
Сдавать кровь на анализ один раз в месяц.
При соблюдении личной гигиены и гигиены полости рта больной находится в коллективе.
Если уровень нейтрофилов 1000/мкл, ограничений в выборе профессии нет.
У женщин, если не проводилась трансплантация стволовых клеток, детородная функция не нарушена.
Чтобы избавиться и не заболеть этой болезнью, нужно придерживаться правильного питания. Такие продукты должны быть на столе:
- молоко пастеризованное, йогурт, сыры;
- разнообразные виды мяса;
- яйца, сваренные вкрутую;
- картофель, рис, макаронные изделия;
- свежеприготовленные супы.
Народные средства – рекомендуют употреблять заваренные в кипятке листья грецкого ореха по четверти стакана для укрепления иммунитета. Также делают луковый настой: 250 г натёртого лука смешать со стаканом сахара, долить воды и варить на слабом огне один час. Смесь яблока, клюквы, сахара, грецкого ореха также укрепляет иммунитет.
Заваренный настой листьев шалфея лечит микротрещины и язвочки в полости рта. Нужно полоскать горло 3-5 раз в день. Слизистую рта разрешается обрабатывать облепиховым маслом.
Врачи советуют поменьше времени проводить в местах скопления людей. Не пренебрегать вакцинами против гриппа и других заболеваний. Мыть руки как можно чаще. Не употреблять морепродукты. И нужно помнить, что процесс лечения нейтропении должен контролировать врач.
Профилактика
Профилактика поможет не заболеть нейтропенией. У людей с этим недугом высокий риск заразиться инфекционными и бактерицидными болезнями. Гигиенические процедуры: мытьё рук, слежение за слизистой ротовой полости, ежедневное полоскание полости рта – снизят риск инфицирования, опасных осложнений. Стоит избегать контакта с вирусными больными, не допускать ранок и порезов. Полагается объяснить ребёнку меры профилактики, выполнять гигиенические процедуры под наблюдением взрослого.
Желательно соблюдать:
- режим дня (сон не меньше 8 часов);
- физическое здоровье (заниматься физкультурой, плаванием, пешими прогулками);
- правильное питание (продукты нужно покупать свежие, термически обработанные);
- мера в физических нагрузках;
- естественная температура тела (не охлаждаться, не перегреваться);
- спокойствие и быть терпеливее (избегать стрессовых ситуаций);
- здоровый образ жизни (запрещены вредные привычки: курение, алкоголь, переедание).
Желательно ежегодно сдавать анализ крови, проходить обследование. При первых же симптомах обращаться к врачу.