Рак тонкого кишечника
Рак тонкого кишечника – это серьёзный вид злокачественного новообразования (по МКБ-10 имеет код C17), характеризующийся поражением тканей двенадцатиперстной (около половины случаев), подвздошной (20%), либо тонкой кишок (30%). По утверждениям общемедицинской статистики, болеют им преимущественно мужчины возрастом около шестидесяти лет и старше, гораздо реже он может встречаться у женщин. Наибольшее число больных фиксируется в Средней Азии.
Содержание
Типы раковых опухолей тощей кишки
В зависимости от характеристик роста злокачественные новообразования условно делят на следующие виды:
- Экзофитные – развивающиеся внутрь просвета кишки. Раковые процессы на первоначальном этапе провоцируют застой каловых масс в поражённых участках тощей кишки, с развитием заболевания переходящий в непроходимость. Внешне опухоли похожи на грибки или полипы с чётко обозначенными структурализованными границами, приобретающие блюдцеобразный вид при изъязвлении.
- Эндофитные, или инфильтративные – тяжелее и опаснее. Новообразования этого вида без чётко обозначенных граней, распределяются по стенам кишечника, слой за слоем поражая его ткани, и постепенно произрастают в дальний орган через лимфосистему. Такие опухоли могут привести к разрыву стенки кишки и кровоизлиянию.
Структура раковых клеток на гистологическом уровне
На основании гистологического строения онкологический процесс тощей кишки делят на:
- Аденокарцинома – достаточно редкий вид новообразования. Поражая двенадцатиперстный кишечник, локализуется в районе дуоденального сосочка.
- Карцинома – опухолевый процесс может развиваться из клеток эпителия. Локализуется в одном из отделов толстой или тощей кишки, но преимущественно обнаруживается в прямой и подвздошной кишке или аппендиксе.
- Лимфома – этот вид рака встречается не часто. Основное проявление – лимфогранулематоз и заболевание Ходжкина.
- Лейомиосаркома – поражение органа настолько велико, что ощущается при пальпации через брюшную стенку. Большие размеры опухоли грозят непроходимостью кишечника с последующим разрывом стенок кишечника и кровотечением.
Причины развития
По большей части заболевание развивается у страдающих хроническими болезнями органов желудочно-кишечного тракта, сопровождающихся опухолевым процессом, проходящим в различных частях тощего кишечника. По этим факторам делается вывод, что к раку могут привести:
- синдром Пейтца-Егерса;
- колит;
- дуоденит;
- язвенные заболевания;
- целиакия;
- симптом Крона;
- энтерит;
- генные патологии;
- доброкачественные опухоли;
- метастазирование злокачественного процесса других органов.
Провоцирующие обстоятельства, способствующие развитию недуга:
- табакокурение и злоупотребление спиртным;
- чрезмерное употребление жирной, жареной, копчёной пищи и красных видов мяса;
- радиационное облучение.
Возможная причина того, что злокачественный вид опухоли зачастую разрушает двенадцатиперстный кишечник, кроется в том, что указанный орган является началом тощей кишки и первым контактирует с канцерогенами в еде, желчи и соке поджелудочной железы.
Симптомы проявления болезни
Изначально скрытые, первые признаки рака проявляются лишь после начала изъязвления опухоли и сужения просвета заражённого участка кишки. Сопровождаются перечисленными расстройствами:
- регулярная тошнота и рвота;
- раздутый живот;
- спазматическая боль в области пупка, либо в эпигастральной зоне;
- частые поносы, сопровождающиеся выделением слизи, или запоры;
- кишечная непроходимость разной степени тяжести;
- боль во время испражнения.
Обобщенная симптоматика
Для общих признаков онкологии кишки на ранних стадиях характерно:
- перманентное недомогание и слабость;
- быстрая утомляемость;
- ухудшение аппетита;
- стремительная потеря веса;
- снижение белков в кровяной плазме;
- малокровие;
- бледность кожных покровов;
- головокружение и мигрень;
- рост температуры.
В отличие от новообразований тонкого кишечника, симптомы рака толстого кишечника могут обнаружиться у человека вне зависимости от пола и возраста. Заболевание диагностируется даже у детей, хоть и довольно редко.
Втрое реже, чем кистозные образования, диагностируются опухоли брыжейки, и относятся они к эндотелиальным или ретикулоцитарным патологиям.
Проявления злокачественных процессов у разных полов
Развитие опухоли на первоначальном этапе у женщин и мужчин происходит почти одинаково. Прогрессирующее новообразование и его разрастание на близлежащие органы вносит разграничение в симптоматику: переходя на соседние системы организма, рак первоначально поражает влагалище женщин и органы простаты у мужчин. Далее аномальные процессы разрушают прямую кишку и сфинктерный канал, вызывая у обоих полов жалобы: болит в районе анального отверстия, поясничного отдела позвоночника, копчиковой области и крестца. Представители мужской части пациентов испытывают проблемы с мочеиспусканием, означающие, что болезнь, дойдя до мочевого пузыря, поражает его ткани. Значительно повышается температура тела, вероятно развитие инфекций мочеточника.
Подразделение онкозаболевания на этапы
Медики различают следующие 4 этапа, дающие определить злокачественный процесс, поражающий кишечный тракт:
- 1 период – новообразование не больше двух сантиметров, ограничивающееся стенками тощего кишечника, не метастазирующее и не поражающее ближние ткани.
- 2 вид опухоли характеризуется увеличивающимся диаметром, выходя за границы кишечных стенок, проникает в соседние органы, но без метастазов.
- 3 этап – опухоль больших размеров, метастазируя, повреждает систему лимфоузлов, расположенных рядом с тощим кишечником.
- На 4 стадии поражаются прилегающие органы, рак даёт множественные метастазы во все органы, в частности разрушая клетки печени, брюшной полости, лёгких, яичников, поджелудочной железы, надпочечников, мочевого пузыря, лимфосистему в забрюшинном пространстве.
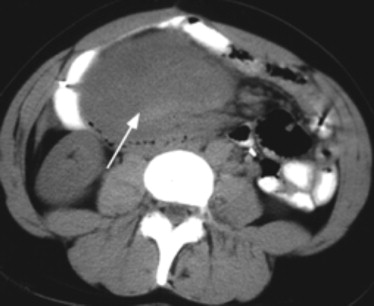
Обследование пациента
Способы, с помощью которых будет осуществляться диагностика, зависят от месторасположения аномалии:
- Фиброгастродуоденоскопия и контрастная рентгеноскопия – для исследования двенадцатиперстной кишки;
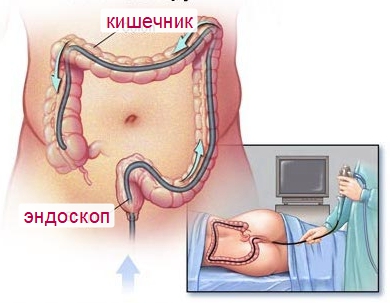
- Ирригоскопия и колоноскопия – для обследования и получения достоверных результатов состояния подвздошного кишечника;
- Метод пассажа бария в просвете тракта – выявляет стеноз и присутствие преград продвижению взвеси бария сульфата.
При обследовании методом эндоскопии изымаются образцы раковых клеток с дальнейшим лабораторным изучением и подтверждением или опровержением диагноза.
Метастазирование и прорастание раковой опухоли медики выявляют с помощью:
- УЗИ брюшины;
- компьютерная томография органов кишечного тракта;
- рентген органов грудной клетки;
- сцинтиграфия костных тканей.
В случае возникновения сомнений по поводу диагноза, наравне с хирургическим вмешательством проводится лапароскопия.
Лабораторные анализы играют вспомогательную роль. При злокачественных образованиях исследуют:
- При помощи общего анализа крови выявляется понижение гемоглобина, повышение СОЭ, что характерно для любого онкозаболевания.
- Биохимия – при выявлении в плазме карциноэмбрионального антигена диагностируется опухолевая болезнь и устанавливается её степень.
- Как итог разложения белков, в кишечном тракте возникает токсическое соединение – вещество индикан. Его наличие покажет общий анализ мочи.
- Исследование крови на наличие онкомаркеров – рак тощего кишечника имеет вероятность сопровождения маркерами СА 242, РЭА, СА 19-9.
- На основании анализа кала выявляется наличие скрытой крови в отходах жизнедеятельности больного.
Адекватные методы терапии
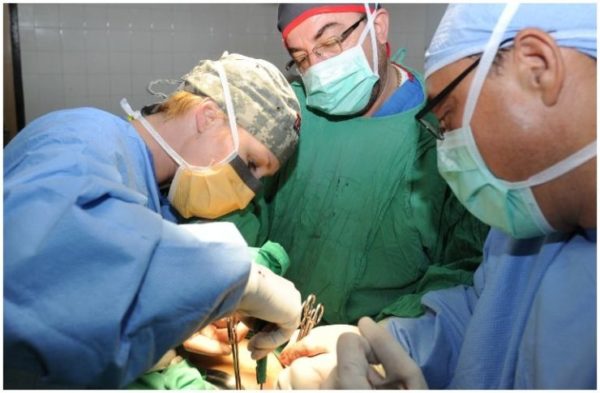
Хирургическое вмешательство было и остаётся самым эффективным способом лечения онкологии тонкого кишечника.
Полное удаление, или дуоденэктомия двенадцатиперстной кишки, эктомия желчного пузыря и поджелудочной железы, а также желудочная дистальная эктомия – методы вмешательства при борьбе с раком. Если болезнь слишком запущена, может потребоваться резекция всей правой части толстого кишечника.
Соединение хирургическим методом петли прооперированного органа (энтероанастомоз) способствует восстановлению участков, подверженных резекции. С аналогичной целью может применяться сочленение петель толстой и тощей кишок (энтероколоанастомоз).
Вспомогательную функцию оказывает химиотерапия. В тяжёлых случаях, когда опухоль не операбельна, такая терапия направлена на облегчение болезненных проявлений и страданий пациента.
Ради улучшения послеоперационных результатов в период реабилитации, а также для паллиативного способа, для продления жизни больного используется лучевая терапия, поскольку для лечения рака она неэффективна.
Послеоперационный период
Реабилитация пациента, перенесшего хирургическое вмешательство, занимает довольно длительное время, потому как функционирование пищеварительной системы будет представлять собой сложнейший биохимический процесс, и восстановить работу кишечного тракта сложно. В правильный уход за швами входит ежедневная обработка и смена повязки.
Главная роль отводится диетическому питанию. Первые несколько дней употребляются преимущественно жидкие супы с овощами, овощное пюре, бульоны, каши, компоты из мяты, душицы, чабреца, шиповника. Далее пищевой рацион после операционной терапии ракового заболевания тонкой кишки может не сильно отличаться от привычного меню больного. При возникновении симптомов нарушения работы кишечника, таких как отрыжка, запоры, изжога, следует скорректировать питание таким образом, чтобы устранить эти симптомы. При отёках конечностей лучше исключить соль и приправы, при поносе, спазмах и расстройствах желудка кушать растительную пищу. Это нормализует пищеварительный процесс. В частности, можно вернуться к диетическому питанию до полного восстановления. Есть рекомендуется малыми порциями несколько раз в день, между приёмами пищи важно пить как можно больше жидкости.
Помимо питания, применяется комплексное лечение лекарственными препаратами, такими как Лейковорин, Фторурацил, Оксалиплатин, а также лучевой терапией и химиотерапией, чтобы до конца уничтожить раковые клетки.
Профилактические меры
Для предотвращения появления и рецидива онкологических образований, поражающих тонкий отдел кишечника, необходимо соблюдать элементарные правила:
- активный образ жизни, независимо от возраста;
- в составе питания должны преобладать грубые растительные волокна, а животные жиры – ограничиваться;
- обязательное ежегодное профобследование всего организма;
- входящие в группу риска люди обязательно должны состоять на диспансерном учёте у специалиста-онколога;
- своевременное лечение хронических болезней органов ЖКТ;
- безотлагательное обращение к врачу в случае возникновения тревожных симптомов.
Прогнозы на исцеление
Сроки жизни пациентов, страдающих раком тонкой кишки, зависят от нескольких факторов: возраст больного, гистологическое строение, диаметр, тип злокачественной опухоли, своевременность проведения резекции. Новообразование, обнаруженное вовремя, не метастазирующее в лимфоузлы и близлежащую ткань желудочно-кишечного тракта, после проведения операции позволяет 40% пациентов прожить ещё как минимум пять лет. Таков прогноз врачей.