Рак кишечника
Рак кишечника – это общее название злокачественных новообразований, развивающихся из эпителия толстого и тонкого кишечника. В 99% случаев злокачественный процесс поражает отдел толстого кишечника. Онкологи объясняют это тем, что в тонком кишечнике эпителий быстро отторгается и заменяется новыми клетками, поэтому образовавшиеся злокачественные клетки не успевают дать инвазивный рост.
В МКБ-10 опухоли толстого кишечника обозначены как «новообразования ободочной кишки» и кодируются С18, однако в этот раздел входит также рак аппендикса, слепой, сигмовидной кишки и всех отделов ободочного кишечника: восходящего, поперечного и нисходящего. Опухоль, развившаяся на границе сигмовидной и прямой кишки, уже будет кодироваться как С19 и относится к группе «новообразования ректосигмоидного соединения».
Содержание
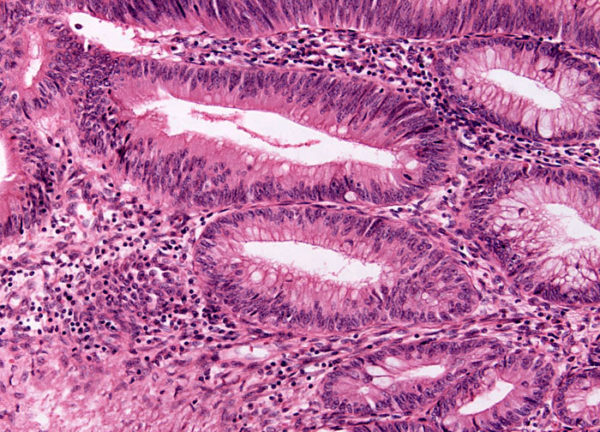
Гистологическое строение эпителия толстой кишки
Рак развивается в слизистой оболочке кишечника. Оболочка включает в себя эпителий, собственную пластинку слизистой и тонкий слой мышечных клеток. Слизистая образует многочисленные микроскопические складки – крипты.
Эпителий представлен тремя типами клеток:
- Столбчатые эпителиоциты – высокие призматические клетки с выростами на апикальной поверхности.
- Бокаловидные клетки – характерной формы, производят и выделяют кишечную слизь.
- Камбиальные клетки – недифференцированные. Они находятся на дне крипт и по мере отторжения старого эпителия развиваются в столбчатые и бокаловидные эпителиоциты.
Поскольку процесс замены эпителия и деления камбиальных клеток идёт постоянно, высока вероятность возникновения патологических изменений в ДНК и начала злокачественного процесса.
Эпидемиология
Доля опухолей толстого кишечника в структуре злокачественных новообразований составляет в среднем 15% с тенденцией к постоянному увеличению. Отмечается, что чаще умирают от рака жители развитых стран и крупных городов.
Не выявлено чётко выраженной разницы между заболеваемостью у мужчин и у женщин.
Чаще рак обнаруживается у взрослых возрастом 50-60 лет. С увеличением возраста повышается риск заболеваемости и ухудшается прогноз выживаемости при обнаружении опухоли, так как течение заболевания осложняется наличием хронических заболеваний сердца, сосудов, нервной системы. У детей опухоли кишечника обнаруживают крайне редко.
Смертность от рака кишечника составляет 12%.
При этом сохраняется низкий процент рано диагностированных опухолей. Это происходит из-за неспецифических симптомов, характерных для первой стадии заболевания.
Этиология
Причины возникновения злокачественного процесса точно не установлены. Достоверно установлена связь рака толстого кишечника с аденомой – доброкачественной опухолью эпителиального происхождения.
Наблюдается повышенная заболеваемость раком у больных, отказавшихся от оперативного лечения аденомы, и снижение заболеваемости у людей, перенесших операции. Чаще заболевают люди с семейным полипозом кишечника, не получающие лечения.
Также наличие изначального опухолевого процесса объясняет тот факт, что не зафиксировано рака кишечника размером менее 3 мм.
Факторы риска для рака кишечника
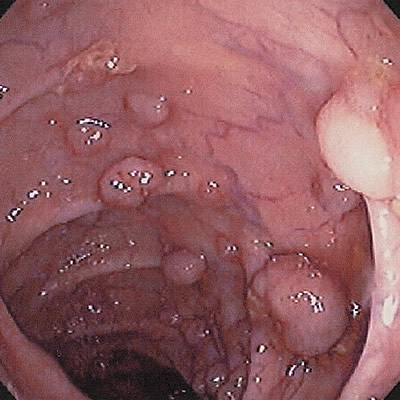
Наличие доброкачественных опухолеподобных заболеваний – полипозов кишечника. Эти заболевания обусловлены генетической предрасположенностью, и риск малигнизации таких полипов составляет 90-100%.
- Диффузный семейный полипоз – его можно заподозрить при наличии хронической диареи, периодически появляющейся примеси крови в каловых массах, болях в животе разной интенсивности.
- Ворсинчатый полипоз – сопровождается большим выделением слизи во время опорожнения кишечника.
- Синдром Тюрко – диагностируется, если кроме полипов в кишке обнаруживается новообразование в головном мозге.
- Синдром Пейтца-Егерса-Турена – проявляется сочетанием полипов и невусов на коже лица.
Хронические воспалительные заболевания кишечного тракта:
- Неспецифический язвенный колит – заболевание с невыясненной этиологией, характеризующееся развитием хронического воспаления и некроза слизистой оболочки кишечника. Катаральный колит сопровождается хронической диареей с дефекацией до 20 раз в день, примесями крови и гноя в испражнениях, вздутием кишечника.
- Болезнь Крона – хроническое заболевание, поражающее разные отделы пищеварительного тракта, преимущественно подвздошную и ободочную кишку. При этом в стенке органов развивается гранулематозное воспаление. Оно также проявляется учащённым стулом и болями в животе, что усложняет дифференциальную диагностику.
- Дивертикулёз толстого кишечника – патология стенки органа, приводящая к образованию выпячиваний кишки. В таких карманах могут задерживаться каловые массы, непереваренные остатки и кишечные паразиты. Они подвержены развитию воспаления.
- Хронические колиты – любой этиологии.
- Хроническая кишечная непроходимость – спаечная, возникшая после операции, в результате спонтанно развившейся спаечной болезни или динамическая, вызванная нарушениями иннервации стенки органов.
- Дисбактериозы – вызванные приёмом антибиотиков или погрешностями при выборе рациона. Риск рака возрастает, если болезнь продолжается дольше 8-10 лет.
Внешние факторы:
- Погрешности в питании. Есть отдельные исследования, показывающие возрастание риска рака ободочного кишечника при употреблении большого количества термически и химически обработанного красного мяса. Недостаток клетчатки, вызывающий нарушение перистальтики.
- Воздействие физических и химических канцерогенов – радиационного облучения, анилиновых красителей и других менее распространённых веществ.
Классификация
Рак толстого кишечника классифицируется по месту, где возникает первичная опухоль.
Различают рак:
- Червеобразного отростка.
- Слепой кишки.
- Восходящей, поперечной и нисходящей ободочной кишки.
- Иногда отдельно выделяют опухоли печёночного и селезёночного угла.
- Сигмовидной кишки.
По типу опухолевого роста
- Экзофитный (полиповидный) – в просвет полого органа. В данном случае быстрее всего появляются симптомы, и доминирующей становится обтурационная кишечная непроходимость. Чаще наблюдается в слепой и восходящей ободочной кишке. Аннулярный – частный случай экзофитного роста. Опухолевая ткань образует кольцо, сужающее просвет кишки и вызывающее непроходимость.
- Эндофитный (эндофитно-язвенный) – растёт в стенку органа и за его пределы. Характеризуется поздним появлением симптомов и высоким риском контактного метастазирования и прорастания в прилежащие органы. Более характерна для нисходящего отдела.
- Диффузный (инфильтрирующий) – опухоль разрастается в стороны от первичного очага, не сужая просвет. Трудно диагностируемый вариант.
- Смешанный – рост опухоли без чёткой направленности.
По гистологическому строению
Виды клеток, из которых построена опухоль, определяют скорость роста, склонность к метастазированию и чувствительность к тому или иному типу лечения.
- Интраэпителиальная неоплазия – атипия и полиморфизм клеток эпителия, нарушение их взаиморасположения. Часто обнаруживается в удалённых полипах.
- Инвазивный колоректальный рак – опухоль, проросшая через базальную пластинку кишечного эпителия. К этой группе относятся все диагностируемые виды рака.
Аденокарцинома
Самый распространённый тип опухолей.
- Высокодифференцированная – раковые клетки образуют тубулярные или цилиндрические структуры, которые занимают более 95% объёма опухоли. Они расположены близко друг к другу и разделены тонкими прослойками соединительной ткани.
- Умеренно-дифференцированная – доля тубулярных образований составляет 50-95%.
- Низкодифференцированная – организованные структуры составляют 5-50%. Остальная масса узла представлена отдельными скоплениями и солидными, то есть сплошными полями клеток.
- Недифференцированный тип – представлен солидными полями атипичных клеток, не похожих на эпителиоциты.
Также в паренхиме узлов могут встречаться клетки, похожие на железистые или на клетки плоского эпителия – это следствие метаплазии кишечного эпителия.
- Муцинозная аденокарцинома (слизистый рак). Характеризуется высоким содержанием слизи в межклеточном пространстве. Занимает не менее 50% площади опухоли в гистологическом срезе. Опухоль прорастает в мышечную пластинку слизистой оболочки.
- Перстневидно-клеточная. В гистологическом срезе 50% массы опухоли представлено изолированными перстневидными клетками, заполненными слизью.
Плоскоклеточный рак
Это редкая форма опухоли. Встречается в правых отделах ободочной кишки. Клетки опухоли низкодифференцированные, образуют солидные поля.
Железисто-плоскоклеточный (аденосквамозный) рак
В узле обнаруживаются участки аденокарциномы и плоскоклеточного рака. Редкий тип, обладающий высокой степенью злокачественности. К моменту постановки диагноза 80% заболевших имеют отдалённые метастазы в печень и лимфоузлы.
Анапластический
Не имеет признаков дифференцировки клеток.
Нейроэндокринные новообразования
Чаще встречаются в прямой кишке. Такие опухоли также называют карциноидами. Они построены из мелких слабо дифференцированных клеток, образующих полосы, тяжи и отдельные гнезда. При прорастании их в слизистую и серозную оболочки ставят диагноз злокачественного карциноида.
Первичная колоректальная лимфома
Составляет 0,1% от опухолей кишечника. Построена из В-лимфоцитов MALT типа. Чаще всего она образуется в концевых отделах кишечника, но может поражать и ободочную кишку. При этом на слизистой образуются множественные бугры, или полипы.
Классификация опухолей по ТНМ
Классификация по ТНМ – одна из самых важных при определении объёма оперативного вмешательства. Эта аббревиатура на английском выглядит как TNM и расшифровывается Tumor – опухоль, Nodus – узлы, Metastasis – метастазы.
- T – оценка размеров опухолевого узла и его прорастания в стенку органа или соседние ткани.
- N – наличие, отсутствие и количество метастазов в ближайших лимфоузлах. В случае кишечного рака – это лимфоузлы брыжейки.
- M – наличие или отсутствие метастазов в паренхиму других органов. Для опухолей кишечника это чаще всего печень.
По совокупности характеристик выставляют стадию рака.
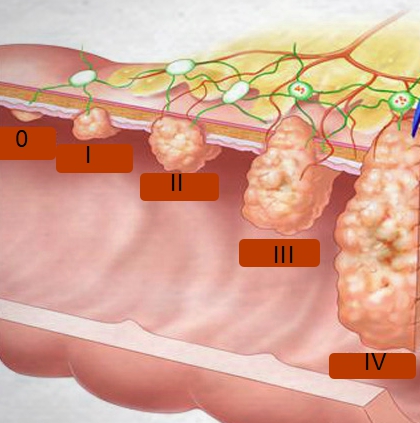
Стадия 0 – TisN0M0. Означает, что опухоль в пределах эпителия и не проникла через базальную мембрану в слизистый слой. Метастазов нет. Такая стадия обнаруживается случайно при гистологическом исследовании удалённых полипов.
Стадия 1 – T1-2N0M0. Опухоль в пределах подслизистого (1) или мышечного (2) слоя, без региональных и удалённых метастазов.
Стадия 2 – T3-4N0M0. Узел прорастает в брюшину или клетчатку, окружающую кишку на тех участках, где она не покрыта брюшиной (3) или прорастает в соседние органы (4). Региональных и отдалённых метастазов нет.
Стадия 3 – Т1-4N1-3M0. Опухоль любого размера и глубины инвазии с метастазами в регионарные лимфоузлы или узлы по ходу сосудистого пучка, питающего поражённый отрезок кишечника.
Стадия 4 – T1-4N0-3M1. Выставляется при любой глубине инвазии, если обнаружены отдалённые метастазы.
Пути метастазирования рака толстого кишечника
Раковые клетки при прорастании стенок кровеносных, лимфатических сосудов и серозной оболочки поражённого органа могут разноситься по всему организму и образовывать узлы вторичного опухолевого роста – метастазы.
Поэтому при установленном диагнозе необходимо обследовать не только кишечник, но и органы, в которые обычно идёт метастазирование.
Лимфогенный путь метастазирования приводит к поражению лимфатических узлов:
- брыжейки кишечника;
- ворот печени;
- по ходу нижней полой вены.
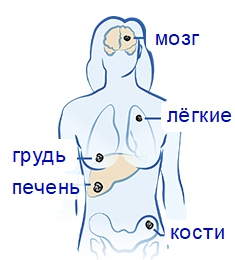
По току крови рак метастазирует в:
- Печень – в 50% случаев. Часто масса метастазов в печени превышает объём первичной опухоли.
- Головной мозг – у 9% пациентов.
- Лёгкие – в 5% случаев.
- Кости – у 3,3% больных. Чаще всего поражаются кости таза.
- Яичники и надпочечники – у 1-2% заболевших.
Метастазы в кости, надпочечники и яичники обнаруживаются у больных при длительно текущем заболевании, не получавших лечения.
Контактное метастазирование
Происходит при попадании раковых клеток в брюшную полость. Они попадают на брюшину соседних петель кишечника, в жировые подвески, в том числе большой сальник, яичники у женщин, могут образовывать узлы в малом тазу.
Прорастание в соседние органы. В зависимости от места первичного узла даёт метастазы в:
- В брюшную стенку.
- Другие петли кишечника.
- Печёночно-двенадцатиперстную связку.
- Большой и малый сальник.
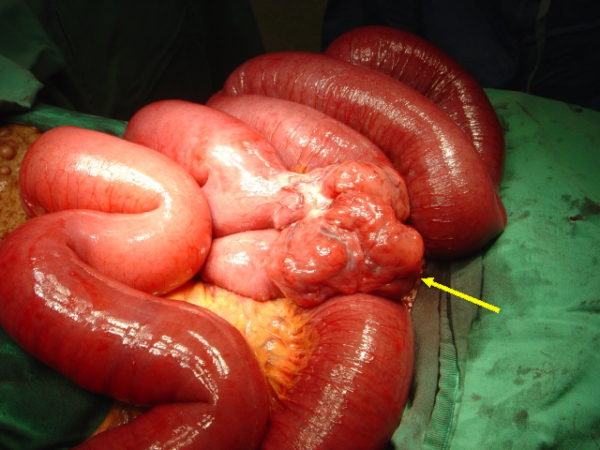
В поздно диагностированных случаях в брюшной полости формируется конгломерат опухолевой ткани, включающий несколько петель кишечника с брыжейками, припаянных друг к другу и стенкам брюшной полости.
От локализации метастазов также зависят симптомы заболевания, объём оперативного вмешательства и прогнозы дальнейшей жизни.
Симптомы
Клиника рака кишечника изменчива, на нее влияет расположение опухоли и характер её роста. Первые признаки на ранних стадиях – это симптомы общей интоксикации и кахексия, возникающие из-за злокачественного роста, иммунного ответа организма и нарушения всасывающей способности толстого кишечника. Эти симптомы не зависят от локализации узла и не являются патогномоничными.
Общие симптомы рака кишечника:
- Утомляемость и слабость – должны насторожить, если появляются на фоне общего благополучия, не связаны со стрессами, усилившимися нагрузками или недостаточностью питания.
- Слабые ноющие головные боли.
- Суставные боли при отсутствии в анамнезе артрита или артроза. Возникают как результат аутоиммунных реакций, так как в кровь поступают опухолевые токсины и активируется иммунная система.
- Субфебрильная температура – стойкое повышение температуры до 37 градусов без признаков инфекционного заболевания.
- Потеря веса, не связанная с уменьшением количества пищи.
- Появляется отвращение к запаху отдельных продуктов, чаще всего мяса. Снижается аппетит.
- Бледность кожных покровов, расслоение ногтей, повышенная сухость и ломкость волос – это внешнее проявление анемии.
- Тупые ноющие боли и неприятные ощущения в животе без чёткой локализации.
- Тошнота.
- Повышенное газообразование: метеоризм и вздутие живота, кишечные колики.
- Изменения стула: могут чередоваться диарея и запоры.
- Цвет кала резко темнеет, в нём появляется слизь.
В лабораторных исследованиях можно выявить изменения:
- Снижение количества гемоглобина.
- Снижение уровня общего белка.
- Лейкоцитоз.
- Эозинофилия.
- Повышение скорости оседания эритроцитов.
Эти симптомы свидетельствуют о поражении кишечника и сохраняются на всех стадиях заболевания, по мере роста опухоли и её метастазировании общая интоксикация усиливается, клиника становится более выраженной.
По мере роста опухоли будут нарастать кишечные симптомы. Выраженную клинику дают опухоли с экзофитным типом роста. Ведущими будут проявления обтурационной кишечной непроходимости, появляющиеся, когда узел перекроет весь или большую часть просвета кишки.
К ним относятся:
- Периодические схваткообразные боли – возникают во время перистальтической волны. Обычно каждые 10-15 мин.
- Задержка стула и газа. Этому может предшествовать жидкий стул и метеоризм. Симптом меняется в зависимости от расположения опухоли. При локализации в слепой и восходящей кишке период диареи будет дольше, а запор возникнет позже. При поражении нисходящей и сигмовидной кишки диарея кратковременная.
- Вздутие и асимметрия живота.
- Рвота – следствие повышения давления в пищеварительном тракте и общей интоксикации.
Если просвет кишки перекрыт неполностью, по мере нарастания давления может произойти отрыв части опухоли, проходимость кишки восстановится. Это проявится частым жидким стулом с примесью крови и слизи и временным облегчением состояния.
Примеси крови в кале могут проявляться как чёрный кал – при поражении слепой и восходящей кишки. Сгустки и полосы тёмной крови – из поперечной и нисходящей кишки. Неизменённая кровь – если опухоль в конце сигмовидного кишечника или ректосигмоидном отделе.
При длительно текущей непроходимости из-за перерастяжения стенки органа, нарушения кровообращения быстро развивается некроз стенки кишечника и перитонит.
Симптомы перитонита:
- Переход острых схваткообразных болей в постоянные ноющие.
- Напряжённый и болезненный «доскообразный» живот.
Для рака с эндофитным и эндофитно-язвенным типом роста будут характерны симптомы энтероколита и диспепсии:
- Постоянные ноющие боли в средней части живота.
- Хронический запор или понос. Диарея наблюдается чаще.
- Повышенное газообразование: метеоризм, колики, вздутие живота.
- Примеси крови и слизи в кале. Характер крови также зависит от локализации опухоли. Слизь часто мутная белая или зеленоватая из-за примеси гнойных и некротических масс.
Симптомы могут усиливаться после употребления мяса, сладкого или большого количества овощей.
При прогрессировании заболевания и углублении язв есть риск перфорации стенки кишки с развитием перитонита.
При переходе заболевания в 3-4 стадии появляются симптомы регионального и отдалённого метастазирования.
Метастазы в лимфатические узлы проявляются усилением симптомов общей интоксикации: повышением лихорадки, лейкоцитоза.
Симптомы отдалённых метастазов зависят от поражённого органа.
Печень:
- Боль и тяжесть в правом подреберье.
- Кожа и белки глаз жёлтого цвета.
- Появление телеангиоэктазий (сосудистых звёздочек на коже).
- Потемнение мочи.
- Повышенная кровоточивость.
При поражении печёночно-двенадцатиперстной связки и пережатии желчевыводящих путей будут наблюдаться те же симптомы плюс осветление каловых масс.
При сдавлении метастазов области вхождения воротной вены проявятся симптомы портальной гипертензии:
- Увеличение живота из-за асцита.
- Увеличение селезёнки.
- Расширение вен передней брюшной стенки, пищевода и прямой кишки.
Головной мозг. Часто протекает бессимптомно. Проявления зависят от локализации метастазов. При росте узла появляются:
- Головные боли.
- Повышение внутричерепного давления.
- Нарушения моторной функции.
Лёгкие. Поскольку вторичные очаги располагаются в периферических отделах лёгких, где нет нервных окончаний, отсутствует ярко выраженная клиника. Поражение может проявляться:
- Участившимися респираторными заболеваниями.
- Незначительной одышкой.
- На рентгенограмме проявляются как области повышенной плотности.
Кости. При разрастании раковых клеток появляются:
- Ноющие боли.
- Панцитопения – при поражении костного мозга.
Симптоматика редких отдалённых метастазов развивается редко, обычно перед смертью больного.
Диагностика
Диагностика рака толстого кишечника – технически простой процесс. Основная трудность постановки диагноза в позднем назначении необходимых обследований. Пациенты обращаются в поликлинику с общими жалобами и симптомами кишечных расстройств. Также клиника опухоли размывается за счёт сопутствующих патологий, характерных для пациентов в пожилом возрасте.
Терапевт может направить пациента в онкологический диспансер, если:
- Он старше 45 лет.
- В анамнезе у него или ближайших родственников полипы толстого кишечника или рак кишки.
- Жалобы на хроническое расстройство пищеварения.
Рассмотрим алгоритм обследования при подозрении на злокачественный процесс.
Сбор анамнеза
Уточняется длительность проявления общих и кишечных симптомов. Выясняется семейный анамнез.
Осмотр и клиническое обследование
Обследование включает осмотр кожных покровов и слизистых оболочек – могут обнаруживаться телеангиоэктазии, мелкие кровоизлияния.
- Пальпация органов брюшной полости – обращают внимание на болезненность, уплотнения по ходу петель кишечника, снижение подвижности. Увеличение и неровная поверхность печени. Увеличение и уплотнение селезёнки. Уплотнение в большом сальнике. Наличие жидкости в полости.
- Перкуссия и выслушивание лёгких на предмет областей с ослабленным дыханием и уплотнений лёгочной ткани.
- Проведение пальцевого ректального исследования.
- Анализ каловых масс на наличие скрытой крови.
- У женщин дополнительно пальпируют молочные железы и область яичников.
Лабораторные исследования
- Общий анализ крови покажет наличие анемии, неспецифического воспаления и иммунного ответа.
- Пониженный уровень гемоглобина.
- Снижение количества эритроцитов.
- Лейкоцитоз и эозинофилия.
- В части случаев – тромбоцитопения.
- Биохимические анализы крови могут выявить поражение органов.
- Увеличение количества непрямого билирубина.
- Рост показателей АЛТ, АСТ – при поражении паренхимы печени.
- Увеличение прямого билирубина – при нарушении оттока желчи.
- Исследование на онкомаркеры.
Для рака кишечника нет специфического маркера. При подозрении на злокачественный процесс проводят тест на рак. Исследуют кровь на наличие РЭА – раково-эмбрионального антигена. Он обнаруживается, когда поражен толстый кишечник, молочная железа, лёгкие, поджелудочная железа и яичники.
Уровень РЭА прямо пропорционален степени дифференцировки клеток опухолевого узла, и низкий уровень наблюдается при низкодифференцированных аденокарциномах. Этот показатель отражает эффективность лечения с 80% достоверностью. Высокий изначальный уровень антигена свидетельствует о неблагоприятном прогнозе.
Также проводят онкотест на СА-19-9 и СА-50. Эти онкомаркеры эффективны при диагностике первичной опухоли.
Определение сывороточных маркеров не имеет самостоятельного значения в установлении стадии болезни. Их используют, чтобы определить эффективность проводимой терапии.
Инструментальные исследования
Играют решающую роль в оценке стадии и распространённости заболевания.
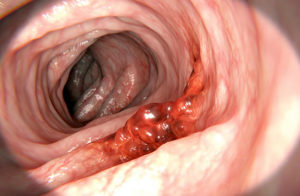
- Тотальная колоноскопия. Эндоскопическое исследование толстого кишечника. Позволяет оценить состояние стенки кишечника, степень сужения просвета, наличие язвенных дефектов. Одновременно с его проведением может быть выполнена биопсия обнаруженного новообразования, удаление полипов. Оно не позволяет достоверно уточнить размеры опухоли при эндофитном характере роста.
- Ирригоскопия. Рентгенографическое исследование толстого кишечника после введения взвеси рентген-контрастного вещества (бария) при помощи клизмы или через рот. Во время этого исследования можно распознать сужения, деформации кишечника крупными опухолями. Чтобы выявить новообразования с инфильтрирующим типом роста и небольших размеров, применяют модификацию этого метода – ирригоскопию с двойным контрастированием. При этом после введения бария петли толстой кишки накачивают воздухом. После этого на снимке бедует чётко виден рельеф складок слизистой и его дефекты в зоне злокачественного процесса. Это более показательный метод. Недостаточно информативен он при локализации узла в слепой кишке. Поэтому при исследовании оптимальным является сочетание методов ирригоскопии с двойным контрастированием и колоноскопии.
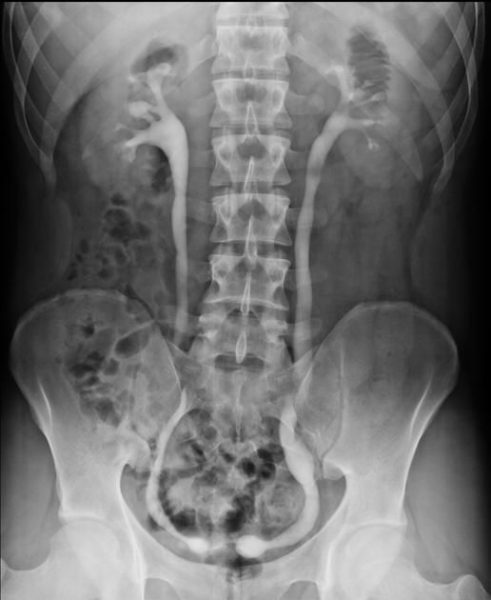
- Обзорная рентгенография органов брюшной полости. Применяется при подозрении на осложнения рака кишки: острую обтурационную непроходимость и перфорацию кишечника. При кишечной непроходимости будут видны контуры раздутых петель кишечника и уровни жидкости в нём – чаши Клойбера. По их форме можно судить о месте закупорки кишки. При перфорации обнаруживаются скопления газа в поддиафрагмальных пространствах.
- УЗИ органов брюшной полости. Помогает уточнить размеры узла, прорастание в соседние органы. На УЗИ можно обнаружить метастазы в лимфоузлах, брыжейке, большом сальнике, печени. Также применяется для контроля успешности лечения.
- КТ органов брюшной полости. Наиболее информативный метод для исследования. Способен показать истинные размеры опухоли и степень её распространения. Для повышения точности может применяться дополнительное контрастирование. Модификация метода – виртуальная КТ. Перед исследованием петли кишечника накачивают воздухом. Применение томографии не доставляет пациенту неприятных ощущений, но колоноскопия является необходимой процедурой для взятия образца тканей.
Дополнительные методы исследования
- Рентген органов грудной клетки. Применяется при подозрении на метастазы рака в лёгкие.
- КТ головного мозга. Эти методы применяют, если на фоне рака появляется неврологическая симптоматика: нарушаются двигательные, мыслительные функции, речь.
Также выполняются обследования сердечно-сосудистой системы, при необходимости проводится стабилизация гемодинамики. Это необходимо, чтобы пациент перенес операцию по удалению опухоли.
Лечение рака ободочной кишки
Аденокарциномы толстого кишечника малочувствительны к лучевой терапии и цитостатическим препаратам. Основным методом лечения при раке кишки является радикальное удаление опухоли. Объём резекции зависит от стадии заболевания и локализации метастазов.
Стадия 0
Проводится иссечение опухолевого очага или полипа в пределах здоровых тканей. Такой тип операции является наименее травматичным. Выполняется в случаях очень ранней диагностики карциномы in situ или при наличии немалигнизированных полипов.
Можно обойтись без операции на открытой брюшной полости.
Стадия 1
Удаление поражённого сегмента кишечника и части брыжейки. Чаще всего проводится гемиколэктомия – удаляется вся правая или левая половина ободочной кишки, включая печёночный или селезёночный угол.
После резекции может быть выполнен анастомоз или выведена колостома – приводящую петлю кишки подшивают к передней брюшной стенке, а отводящую ушивают.
После операции кишки и все удалённые ткани направляются на гистологическое исследование. Особое внимание уделяют краям резекции. Если в них находят признаки злокачественности, объём операции был недостаточным.
Стадия 2
Хирургическая операция. Для части больных с высоким риском рецидива и метастазирования (большие размеры опухоли, полипоз кишечника) проводится адъювантная химиотерапия.
Химиотерапия назначается в послеоперационном периоде, чтобы исключить риск рецидивов опухоли и роста метастазов. Для назначения препаратов не требуется подтверждения наличия вторичных опухолевых узлов, её назначают в профилактических целях.
Стадия 3
Хирургическое лечение в сочетании с адъювантной химиотерапией для всех групп пациентов. Резецируется карцинома, регионарные лимфатические узлы.
Стадия 4
Операция в максимально возможном объёме. Резецируется первичная опухоль, лимфоузлы, изолированные отдалённые метастазы.
При невозможности радикального удаления узла проводится паллиативное лечение: накладывают обходной анастомоз кишечника, чтобы предотвратить развитие непроходимости.
Проводят химио- и лучевую терапию всем группам пациентов.
Препараты для химиотерапии
Цитостатические лекарства применяют перед операцией, чтобы уменьшить скорость развития опухоли, избежать появления новых метастазов перед операцией и в послеоперационный период.
- 5-фторурацил;
- Капецитабин;
- Иринотекан;
- Оксалипластин.
Аденокарциномы толстого кишечника являются наиболее распространённым типом рака, и он успешно лечится во всех развитых странах. Для лечения редких опухолей: плоскоклеточного рака, злокачественных нейроэндокринных опухолей и лимфом целесообразно обращаться в международные центры онкологии в Израиле.
Прогноз при раке толстого кишечника
Статистика выживаемости больных с раком кишечника и выживаемости зависит от того, на какой стадии была диагностирована опухоль, и как быстро началось адекватно лечение.
- Для 1 стадии – выживаемость составляет 90-99%. Рецидивы не выявлены.
- 2 стадия – клиническое излечение достигается в 85% случаев. Пятилетняя выживаемость 90-100%.
- 3 стадия – выздоровление возможно у 65% пациентов.
- 4 стадия – рак удаётся вылечить у 35% больных.
Даже при адекватном эффективном лечении рака 3-4 стадии трёхлетняя выживаемость после операции составляет 50%, больше пяти лет живут 30% людей. Это объясняется высокой травматичностью операции резекции кишки и сегментов печени.
Ситуация усугубляется пожилым возрастом пациентов с наличием сопутствующих заболеваний и поздней диагностикой рака. Чем выше возраст пациента, тем меньше процент выживаемости и продолжительность жизни после операции.
1-2 стадию диагностируют у 5-10% заболевших. У 50% больных на момент постановки диагноза обнаруживаются отдалённые метастазы в печень, то есть последняя стадия рака.
При проведении обследований у 5% человек обнаруживается более одного первичного очага, а у 30% – аденоматоз, склонный к малигнизации. Наличие этих факторов снижает вероятность успешного лечения.
Рак кишечника склонен давать рецидивы, при которых опухолевый рост начинается в краях резекции.
После операции серьёзно страдает качество жизни пациентов.
Операция на 3-4 стадиях предполагает лапаротомический разрез и обширную полостную операцию. Частыми послеоперационными осложнениями становятся:
- перитонит;
- атония кишечника;
- спаечная болезнь.
Так как удалена часть кишки, пациент вынужден соблюдать постоянную диету, а при формировании колостомы страдает психологическое состояние больных.
При удалении сегментов печени есть риск развития желчного перитонита в раннем послеоперационном периоде и печёночно-клеточной недостаточности в позднем периоде.
Профилактика рака толстой кишки
Не разработано надежных способов предупреждения этого заболевания. Людям рекомендуется соблюдать принципы сбалансированного питания, избегать стрессов и канцерогенных веществ.
Чем раньше выявлен рак, тем легче его победить. Профилактика заключается в раннем обнаружении болезни.
Для ранней диагностики необходимо проходить диспансеризацию с полным обследованием 1 раз в год. При наличии семейного анамнеза следует провериться у онколога и проходить регулярные скрининговые исследования после достижения 40-45 лет.
https://www.youtube.com/watch?v=-tBHXksUBz8&t=264s
При диагностированном полипозе рекомендовано хирургическое удаление всех новообразований и последующее цитологическое исследование полипов.
Для повышения успешности лечения и увеличения выживаемости людей необходима постоянная онконастороженность врачей-терапевтов первичного звена и внимание пациентов к состоянию своего организма.