Плоскоклеточный рак пищевода
Плоскоклеточный рак пищевода – это злокачественная опухоль, образованная плоскими клетками эпителия. Большинство случаев приходится на поражение верхнего отдела желудочно-кишечного тракта. Статистика показывает, что болезни подвержены средневозрастные мужчины. Среди женщин зафиксированы случаи, но значительно реже.
Влияние на вероятность заражения раком оказывает образ жизни, вредные привычки и прочие негативные факторы. Первым симптомом онкологического размножения клеток в органах пищеварения становится затруднённое глотание. Позднее нарушается пищеварительный процесс, больной стремительно теряет вес. При отсутствии лечения развитие болезни приведёт к смертельному исходу.
Содержание
Особенности плоскоклеточного рака
Чтобы найти отличительные черты поражения раком, важно сделать акцент на поведении пациента до болезни. Чрезмерное употребление алкогольных напитков и табакокурение чаще встречается среди мужчин. Потому статистические данные указывают на большой процент поражённых раком мужчин, и меньше – женщин. Хотя для последних – поражение не исключено.
Средний возраст – отрезок жизни, когда вредные привычки укореняются и становятся непременным атрибутом человека. Организм начинает использовать ресурсы, заложенные генетикой и природой. Развитие онкологии указывает, что в организме произошел сбой, и тело справиться с болезнью самостоятельно не сможет. Отмечается, что у мужчин чаще подвержена опухоли нижняя часть пищевода. У женщин нарушается работа органа в верхнем отделе, выше глотки.
Как выглядит плоскоклеточный рак
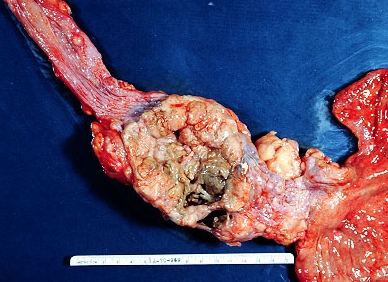
Слизистый эпителий, застилающий пищевод, начинает видоизменение при хаотичном делении клеток. Увеличив участок с онкологией, становятся видны перемены, произошедшие из-за деления клеток.
Так, невооружённым взглядом распознается кольцо с шероховатой структурой, плотно прилегающее к пищевому каналу. Рядом с наростом видны следы, основа которых – сухой плоский воспаленный эпителий. Нельзя определить точный источник болезни. Клетки, размножаясь, покрывают небольшими участками онкологический нарост, обозначая местами небольшие бугры. Отличительной чертой рака считается явное уменьшение просвета в локальном месте.
Подобное состояние доводит до дисфагии. Пострадавший перестаёт воспринимать жидкую пищу, происходит нарушение проглатывания.
Классификация злокачественной опухоли
Первое разделение раковой опухоли произойдёт по состоянию и виду изменённой структуры в тканях органа. Подобное разделение по гистологическому признаку включает неороговевающий, ороговевающий, умеренно-дифференцированный либо недифференцированный рак.
В медицинской квалификации ситуация попадает под код МКБ-10: C15 – злокачественное образование пищевода.
- Ороговевающий рак происходит по причине сбоя генетики. Те, у кого в роду зафиксированы подобные случаи, должны следить за здоровьем и мгновенно реагировать на любые изменения в организме. Упомянутый вид отличается отмиранием клеток, после чего на поверхности образовывается корка. Второе название разновидности – высокодифференцированный плоскоклеточный рак пищевого тракта. Начиная медленно развиваться, он пагубно влияет на пищевод и близко расположенные органы. Из-за скрытых симптомов происходят значительные поражения ткани – она пересыхает. Высокодифференцированный рак безопасен с точки зрения повреждения органов, но, проявляясь бессимптомно, влечёт угрозу несвоевременного вмешательства. Это основная причина, из-за которой выявить болезнь на ранних стадиях чрезвычайно сложно. Обнаружение нароста с ороговением на поздних стадиях даёт пациенту только поддержку, но выполнить хирургическое вмешательство и помочь больному на поздних стадиях уже невозможно.
- Неороговевающая форма стягивает пищеводный просвет, поражая его хаотично размножающимися клетками. Второе название болезни – малодифференцированный плоскоклеточный рак. Мутированные клетки без ороговения вызывают болезненное глотание. Признаками поражения выступает срыгивание, сопровождающееся выделением густой слюны. Низко дифференцирующий рак быстро произрастает в лимфатические узлы, в соседние либо отдалённо расположенные органы. Проявление такого вида агрессивно.
- Умеренно-дифференцированная форма распространена больше, чем две предыдущие, являясь смешанным вариантом. Размер поражённого участка в этом типе доходит до 15 см. Такая опухоль классифицируется как средняя тяжесть болезни. Поддаётся быстрому обнаружению по выделенным клеткам антигенов.
- Недифференцированный рак – самый агрессивно протекающий. Поражение локализуется на верхнем отделе пищевода. Активно размножаясь, клетки приводят к быстрому появлению метастазов. Прорастая, больные клетки меняют структуру ткани тремя способами: лимфогенным, гематогенным либо контактным.
Отметим деление по области поражения:
- Поверхностный. Злокачественный нарост находится в слизистом или подслизистом слое и не распространяется на другие участки пищевода. Внешне опухоль напоминает отёк, доходит до образования эрозии с приподнятыми краями. Также встречаются в виде бородавок или полипов с рыхлой поверхностью. Эта опухоль легко поддаётся лечению, т.к. не достигает больших размеров и не задевает соседние ткани. 85% зарегистрированных случаев дат положительную динамику и сохраняет жизнь пациенту при правильно подобранном лечении в течение 5 лет после постановки диагноза.
- Глубоко-инвазивный. Опасная форма, агрессивного характера. Распространяется на весь пищевод, затрагивая все близлежащие ткани. Из-за своей формы имеет характерные признаки болезни, заметные даже на начальном этапе болезни. Выделяют три подвида: грибовидный, язвенный, инфильтративный тип. Инвазивные процессы происходят разрастанием отростков эпителия, которые проникают глубоко в органы. Такое опутывание поражает дыхательную систему, вторгаясь в бронхи и трахеи. Образуются метастазы.
Причины возникновения поражения пищевода
Причины возникновения поражения пищевого тракта до конца не изучены. Медицинские работники лишь выдвигают факторы, влияющие на переход здоровых клеток в образование злокачественной опухоли:
- Алкоголь и курение. Пагубные пристрастия никогда не были полезными и это не единственная болезнь, причиной которой становятся вредные привычки. Большое количество канцерогенов, попадая с алкоголем в организм, начинает истощать стенки пищевода и разрушать его слизистый слой оболочки. Табачный дым нарушает работу клеток эпителия, меняя их внешний и внутренний вид.
- Наследственность. Из-за нарушений на генетическом уровне при продолжении рода часто происходит передача заболевания на клеточном уровне. Статистические данные показывают, что болезнь часто встречается у тех, чьи родственники уже больны либо сталкивались с подобной проблемой ранее.
- Лишний вес. Организм человека – сплоченный механизм, где любая функция выполняется конкретным органом. Нарушение одной структуры влияет на близко расположенные органы. К примеру, избыточный вес нарушает работу желудка, оказывая излишнее внутрибрюшное давление. Вызванный этим рефлюкс способствует ожогу слизистой пищевода соляной кислотой. Впоследствии кислота, раздражая стенки, способствует образованию язв, перерастающих в злокачественные образования опухоли.
- Ожоги и травмы. Химические вещества, попадая в организм, обжигают стенки, разрушая слизистую и вызывая мутацию здоровых клеток. Сюда можно отнести вредное производство, на котором трудится человек. Либо употребление жидкостей для этого непредназначенных: кислот, щелочей, ядов. Механические повреждения встречаются при приёме слишком твёрдой либо горячей пищи, случайном проглатывании инородного предмета.
- Нарушение в питании. Приём некачественной пищи, несбалансированных продуктов, частичное или полное исключение свежих овощей и фруктов, нитратные продукты, обильное использование специй, маринованных блюд или плесневелых грибов – все это приводит к негативному влиянию на слизистую пищевого тракта. Также отсутствие жизненно необходимых витаминов группы А, В, Е снижает защитный иммунитет слизистой и кожи, в результате происходит перерождение здоровых клеток в мутирующие.
- Вирус папилломы человека. Мутируя, он меняет клеточный состав, и происходит сбой в работе на клеточном уровне, влекущий нарушения в тканях и новые образования.
- Предраковые болезни. К таким относят ахалазию пищевода, образованную из-за нервно-мышечного расстройства сфинктера; дивертикулярную болезнь; эзофагит.
Косвенно влияет место жительства, образ жизни и гигиенический уход за полостью рта. Если рассматривать географическое расположение, статистика такова: большинство заболевающих – представители азиатов, китайцев и других восточных культур, а также граждан из бывших районов юга СССР.
Причины, описанные выше, не являются прямыми источниками поражения пищевого тракта. Однако при хронических воспалительных процессах другого характера косвенно влияют на ухудшение организма и образование злокачественной опухоли.
Симптоматика болезни
При ухудшении состояния здоровья начинается образование злокачественных клеток, мутация которых приводит к поражению слизистой и эпителия пищевода. Слизистая начинает пересыхать, структура ткани меняется. Клетки начинают активное деление, после чего ткань органа разрастается и из излишков начинает формироваться опухоль, состоящая из язв.
Опасность распространения раковых клеток на первых этапах проходит бессимптомно. Затем появляется дискомфорт при приёме пищи, а дальше – все сопутствующие симптомы, сопровождающие заболевание.
Для лучшей последовательности проявлений болезни разделим симптомы на три группы.
Первая группа включает первые признаки проявления раковой опухоли:
- Глотание. Вначале возникают трудности: нелегко проглатывать твёрдую пищу без глотка воды. Следующим шагом идут затруднения с приёмом мягкой пищи, а затем ухудшение дойдёт и до невозможности приёма жидкой пищи и напитков.
- Рвота и тошнота. Постоянные позывы сопровождаются выделением кровянистых клеток. Схожие примеси сопровождают каловые массы. Срыгивания происходят внезапно, фонтаном с кусочками непереработанной пищи.
- Чувство тяжести. Возникает впечатление о нахождении инородного тела в пищевом органе.
- Дискомфортные чувства в области грудины. Давление опухоли на дыхательную систему и нервные окончания приводит к болевым ощущениям в области груди.
- Увеличенное слюнообразование с характерным вкусом во рту, хрипота. Хрипы возникают из-за сдавленного состояния трахеи. Горький, зловонный запах исходит из полости рта, источником которого выступает скопление непережёванной пищи в местах опухоли.
Вторая группа добавит симптомов, связанных с дыхательной системой. Дыхание становится затруднённым, ощущается нехватка кислорода, появляется одышка и кашель. При поражении органов дыхания либо стенок, расположенных рядом с аортой, болезнь влечёт внутренние кровотечения. Такой симптом приводит к быстрому летальному исходу.
Третья группа включает общую симптоматику плоскоклеточного рака:
- Отравление организма токсинами, которые выделяет раковая клетка.
- Повышение температуры.
- Повышенная возбудимость нервной системы либо, наоборот, снижение активности, сонливость и вялость.
- Потеря веса, вплоть до истощения.
При возникновении третьей группы симптомов прогноз для пациента перестаёт быть положительным, переходя в стадию неблагоприятного исхода болезни. Образование метастазов влечёт за собой дополнительные симптомы, зависящие от поражений того или иного органа.
Стадии рака
Раковые опухоли имеют 4 стадии развития. Любая стадия обнаруживает частные симптомы болезни и способы лечения. Чем сильнее будет поражение, тем ярче симптомы, тем тяжелее болезнь поддаётся лечению.
Стоит рассмотреть стадию рака в процессе её распространения:
- 1 стадия не застрагивает близко расположенные органы. Локализация опухоли находится внутри пищевода. Метастазы отсутствуют.
- 2 стадия влияет на пищевой канал, сужая его. Ткань пищевода видоизменяется. Метастазы располагаются на лимфатических узлах.
- 3 стадия увеличивает повреждённую площадь путём поглощения рядом расположенных органов. Метастазы также образуются не только внутри пищевода, но и поражают все органы, находящиеся рядом с очагом воспаления.
- 4 стадия закрывает пищевой канал, появляется дисфагия. Метастазы распределяются не только по близкорасположенным, но поражают далеко расположенные органы.
Такое деление принимают все врачи, которые впоследствии выбирают пациенту способ диагностики и дальнейшего лечения.
Классификация в международной системе
Международная система TNM определяет стадии поражения злокачественной опухолью. Такое обозначение имеет буквенную и цифровую аббревиатуру. Где Т – первичная опухоль; N – поражение регионарных лимфоузлов; M – отдалённые метастазы; G – степень дифференцировки по Глисону.
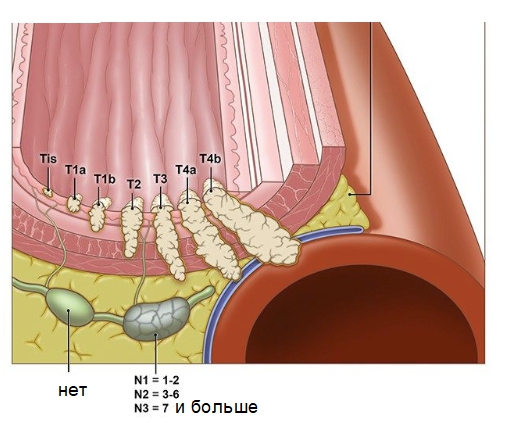
Для определения первичной опухоли (Т) используются цифры:
- Tis – невозможно получить данные, новообразование преинвазивное.
- T1 – размер опухоли менее 2 см, местонахождение – слизистая и подслизистая оболочка пищевода.
- T2 – размер опухоли более 2 см, поражения достигли миометрий и мышечные стенки пищевода.
- T3 – поражены все органы пищевода, включая наружную серозную оболочку.
- T4 – распространение опухоли достигло апогея: повреждены диафрагма, аорта, плевра, трахея и затронут позвоночник.
Для классификации поражений лимфатических узлов принято следующее деление:
- N0 – поражения нет.
- N1 – встречается не больше двух очагов злокачественных новообразований в лимфоузлах.
- N2 – повреждены 3-6 участков.
- N3 – очаги опухоли превышают 7.
Для отдалённых метастазов существует лишь две классификации, где М0 – метастазы отсутствуют, а М1 – указывает на их появление.
Дифференциация (G) подразделяется на G1 – высокодифференцированная; G2 – умеренно дифференцированная; 3 – низко дифференцированная.
Таким образом, стадия 0 содержит аббревиатуру ТisN0M0G1. Стадия первая: IA – T1N0M0G1, а IB – Т1N0M0G2-3. Вторая стадия: IIA – T1N0M0G2-3 или IIB – Т2N1M0G2-3. Третья стадия: IIIA – T3N2M0G1-3 или IIIB – T3N3M0G1-3. Четвёртая стадия VIA – T4N0-3M1G1-3.
Диагностическая картина
Чтобы больному правильно поставить диагноз, необходимо провести полное обследование. Выявить локализацию опухоли, её распределение и влияние на рядом расположенные органы. Первым делом врач назначает один из способов обследования течения болезни с помощью специальной аппаратуры.
Рентген
Рентгенография с применением взвеси сульфата бария направлена на обследование желудочно-кишечного тракта. Данный метод покажет, насколько произошло сужение канала, где расположена опухоль и имеются ли метастазы. Раствор сульфат бария бережно обволакивает стенки пищевого тракта и помогает получить более чёткую картину поражения.
ЭГДС
Такое обследование проводится с помощью аппарата эндоскопа, снабжённого ультразвуковым датчиком. Его помещают внутрь пациента через ротовую полость. Обследование позволяет охватить все органы пищевого тракта и обнаружить нарушения в работе. Врач обследует все участки, но также захватывает биоматериал для дальнейшего обследования. Процедура неприятна, некоторым больным горло обезболивают.
УЗИ
Ультразвуковое обследование проводится для обнаружения всех метастазов в лимфоузлах и других областях брюшной области. Также определяется состояние опухоли, её размер и степени распространения.
Фибробронхоскопия
Обследует бронхиальную систему для выявления всех очагов поражения в респираторном тракте. Электро-микроскопическая диагностика указывает на точную природу эпителиального новообразования.
Анализ крови на онкомаркеры
Обследование крови часто сопровождает другое аппаратное обследование из-за своей неточности. Содержание маркеров определяется путём выделения больными клетками специфических антигенов: SCC, CYFRA 21-1, TРA. Увеличение показателей указывает на возможное поражение внутренних органов пищевода.
Любой больной подвергается дополнительному обследованию сердечно-сосудистой системы, органов дыхания, проводятся лабораторные исследования урины и крови. Они необходимы при хирургическом вмешательстве и указывают на работу всего организма. Комплекс полученных анализов исключает риски осложнений в операционный и постоперационный период. Применяемый микропрепарат позволяет визуально увидеть опухолевидные изменения.
Лечение рака
Лечение серьёзного заболевания требует полноценного обследования. Только после правильно установленного диагноза врач предлагает схему лечения, которая способствует продлению жизни больного. Вдобавок учитываются факторы полного состояния пациента и его возраст.
Чаще врачи предпочитают хирургическое удаление новообразования. Такая операция при незначительных повреждениях помогает преодолеть болезнь. Если поражённые участки достигли большой площади, хирурги удаляют пищевод и устраняют повреждённые ткани лимфоузлов.
Химиотерапия
Химиотерапия включает медикаментозное вмешательство, проводимое для поддержания функциональности организма до оперативного вмешательства, либо после проведённой операции для устранения остаточных явлений. Терапия проводится капельным или таблетизированным способом. Каждая схема лечения назначается индивидуально в зависимости от состояния больного.
Лучевая терапия
Лечение проводится с помощью радиационного облучения для удаления и распада мутированных клеток злокачественной структуры. Эффективно в 50% случаев. Такая терапия обнаруживает массу побочных эффектов, однако для поздних стадий болезни вместе с химиотерапией даёт положительный результат.
Лазерное вмешательство
Данный метод основан на лазерном прожигании закрытого пищевого канала. При воздействии на опухоль лазером клетки выделяют кислородные радикалы. Те начинают разрушать злокачественное новообразование. Особенность лечения: пациентам после проведённой терапии нельзя находиться на солнце. Процедура восстановления пищевого канала проводится по мере необходимости.
Таргетная терапия
Целенаправленное лечение на поражённые участки органа. При такой инновационной процедуре здоровые клетки не подвергаются воздействию химических препаратов.
Паллиативная терапия
Терапия актуальна для пациентов, чей случай неоперабелен. Лечение направлено на поддержание состояния больного. Страдающему раковым заболеванием человеку вводят в пищевод трубку, позволяющую сохранять проходимость органа для приёма пищи.
Хирургическое вмешательство
По статистике под нож хирурга попадают не более 35% пациентов, страдающих поражением верхнего желудочно-кишечного тракта. При таком вмешательстве устанавливается искусственный пищевод, помогающий пациенту получать все необходимые вещества с приёмом пищи.
Показаний к операции немного: больной не старше 70 лет, и метастазы не изменяются на протяжении длительного времени. А вот противопоказаний значительно больше: высокий разброс метастазов в лимфоузлах, прорастание опухоли в близлежащие органы (аорту, трахею, лёгкие и т.д.), нарушение работы сердечно-сосудистой системы.
Эзофагоэктомия проводится двумя способами – закрытым или открытым. При закрытом способе доступ к ЖКТ получают через грудную или брюшную стенки. При открытом варианте – трансторакальная эзофагоэктомия.
Закрытая форма операции способствует быстрому восстановлению пациента, т.к. проводимая операция происходит без надрезов.
Для обеспечения непрерывности ЖКТ используются ткани желудка. Паллиативное хирургическое вмешательство направлено на обеспечение возможности приёма пищи.
Прогноз выживаемости больного раком
Спрогнозировать развитие болезни тяжело. Положение зависит от своевременности обращения к врачу, быстрой постановки диагноза и принятия мер по борьбе с болезнью.
Выживаемость больного на начальной стадии равна 90% зафиксированных случаев. Вторая стадия даёт возможность 50% больных преодолеть рак в течение 5 лет интенсивного лечения. Третий этап при поражённых лимфатических узлах даёт шанс на поддержание здоровья только 1/4 из числа обратившихся к врачу. 4 степень рака с применяемым лечением замедлится, а лекарственные препараты и современные методики помогут продлить пациенту жизнь.
Рецидивы и метастазы
Болезнь на начальном этапе редко подает признаки, указывающие на онкологию. Часто больные путают заболевание с другими видами кишечных инфекций. Аналогичное явление может ожидать у пациента после проведённого лечения, если не все участки удалось обнаружить.
При повторном обращении в клинику врачи зачастую уже применяют паллиативный метод из-за вероятности запущенной стадии злокачественной опухоли.
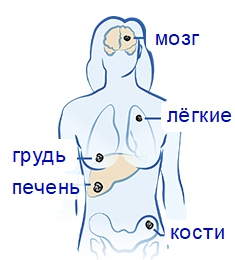
Распространение метастазов происходит с током лимфы или крови. Вдобавок заражённые клетки размножаются на здоровых органах контактным путём. Последняя стадия заражения чревата распространением раковых клеток по кровотоку, заражая дальнерасположенные органы. Так, обнаружить рак можно в лёгких, в головном мозге или печени. Повторные образования тяжело поддаются удалению, т.к. провоцируют обострение болезни.
Для избегания рецидива стоит соблюдать все профилактические меры для купирования раковой опухоли.
Профилактические меры
Выработан ряд правил, выполняя которые, человек, находящийся в зоне риска, снижает возможность проявления раковой опухоли. К таким мерам относятся шаги:
- избавиться от вредных привычек;
- следить за питанием и его сбалансированностью;
- обращаться за врачебной помощью при малейших проявлениях заболеваний;
- следить за массой тела;
- проводить обследования с помощью УЗИ органов ЖКТ;
- избегать горячих или холодны приёмов пищи.
Рак – серьёзное заболевание, которое при запущенной форме не поддаётся лечению. Поэтому стоит тщательно следить за здоровьем и не заниматься самолечением и постановкой диагноза.