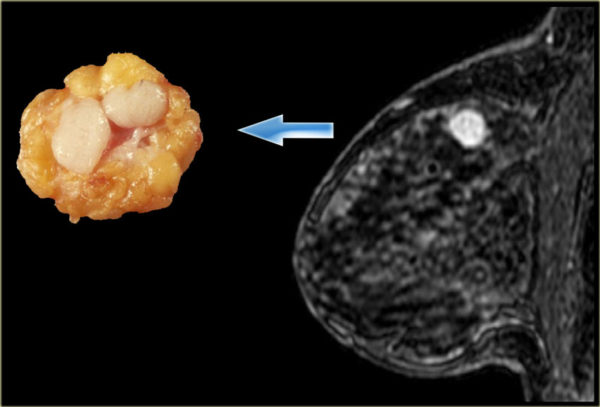
Фиброаденома молочной железы
Фиброаденома молочной железы – это сформированное железистой и соединительной тканью новообразование в зоне груди. Обычно имеет доброкачественный характер развития. Врачи не всегда удаляют новообразование. Возможно наблюдение за опухолью в течение некоторого времени. Для удаления требуется пройти расширенное обследование. На основании данных диагностики врач принимает решение об оперативном вмешательстве. В случае трансформации клеток в злокачественное образование принимается решение о проведении операции.
Содержание
Характеристика заболевания
Фиброаденома формируется в области молочной железы у женщин. В формировании участвует железистый и соединительный вид тканей. Внешне напоминает узел или опухоль неправильной формы с атипичными клетками. Доброкачественная опухоль развивается медленно. В анамнезе может достигать размеров от 8 мм до 50 мм.
Диагностируется у взрослых женщин в период от 20 до 50 лет. Учёные пришли к выводу, что пик заболеваемости приходит на момент наивысших гормональных всплесков. Различают фиброаденому правой или левой груди. Есть примеры двустороннего образования опухоли. Часто встречается у нерожавшей девушки или у женщин после лактации.
Код по МКБ-10 болезнь имеет N60.2 «Фиброаденоз молочной железы».
Виды новообразования
Киста, образованная в молочной железе, может приобретать разные формы и виды. Фиброзно-кистозная мастопатия диагностируется у половины женщин от 20 до 50 лет. Болезнь может приобретать узловой или кистозный вид. В области груди формируются множественные мелкие узелки либо большие кисты в размере до 50 мм.
Фиброаденоматоз классифицируют в зависимости от строения опухоли и степени роста. Согласно гистологическому строению выделяют ряд видов:
- Интраканаликулярная форма формируется из соединительной ткани, перекрывает млечные протоки. Дольчатая пролиферирующая опухоль с рыхлой консистенцией располагается в просветах млечных протоков. Новообразование не имеет чётких границ.
- Периканаликулярную опухоль отличает плотная консистенция с расположением вокруг зоны млечных протоков, не перекрывая пути. Наблюдается кальцинация в поражённой ткани. Ткань с кальцинатами, при проведении процедуры маммографии выявляется обызвествленная капсульная опухоль. Её ещё называют кальцинированная фиброаденома.
- Смешанный вид представляют образования с признаками интраканаликулярного и периканаликулярного вида болезни.
- Листовидный вид, или филлоидная фиброаденома, представляет слоистый очаговый участок. Атипичная опухоль разрастается во все стороны с высокой скоростью. Данный вид соответственно подразделяется на три подвида – доброкачественное новообразование, пограничную филлоидную фиброаденому (предрак) и злокачественный узел (фибросаркому). Непролиферативный узел с единичным локусом может наблюдаться в начальной стадии развития. На последних стадиях начинается стремительный рост.
Согласно скорости развития называют два типа болезни:
- Незрелая опухоль молочной железы характеризуется эластичностью и рыхлой структурой. Солитарную опухоль отличает подвижность и быстрый рост.
- Зрелый тип болезни имеет капсульную форму с медленным формированием и кальцинированием.
Причины развития патологии
Точной причины, по которой возникает болезнь, врачи не знают. Учёные считают, что факторов появления патологии присутствует несколько:
- Наследственная предрасположенность;
- Хронические заболевания эндокринной или репродуктивной систем;
- Лишний вес у женщин;
- Злоупотребление спиртными напитками и никотином;
- Влияние постоянного стресса;
- Использование оральной контрацепции на основе гормонов;
- Искусственное прерывание беременности или выкидыш;
- Нарушения в процессе метаболизма.
Признаки фиброаденомы
Признаки на начальной стадии формирования узла отсутствуют. Также бессимптомно протекают новообразования, обнаруживающие глубокое расположение в тканях груди. Заболевание проявляет характерный симптом в зависимости от вида и других сопутствующих патологий и отклонений в деятельности организма. Появляются следующие симптомы фиброаденомы:
- Визуально определяется новообразование в грудной области, при пальпации хорошо прощупывается.
- Ощущается дискомфорт в зоне поражения грудной зоны.
- Цвет кожных покровов груди меняет оттенок.
- Отмечаются специфичные выделения из сосков.
Грудь может болеть при надавливании на больной участок. Ощущается отекание и набухание в предменструальный период. В указанный период область молочной железы сильно болит, наблюдаются выделения из сосков специфической субстанции. При прикосновении может чувствоваться покалывание.
Диагностика патологии
Самостоятельно определить заболевание сложно. Иногда фиброаденома не видна на маммографии и на УЗИ. Отличить от рака груди можно при проведении тщательного обследования грудины. Локализованный очаг в грудине может проявлять визуальные признаки – сосок втягивается внутрь, дерма меняет оттенок над опухолью, капиллярный рисунок становится чётким. Но данные симптомы не всегда могут характеризовать болезнь. Поэтому ориентироваться на визуализацию нельзя.
Но при появлении подозрительных признаков требуется обратиться к врачу и пройти подробную диагностику. Фиброаденому часто путают с раком груди, кистой и цистаденопапилломой. Чтобы установить точный диагноз, потребуется пройти следующие процедуры:
- Проводится физикальный осмотр пациентки. Визуально опухоль ещё не видна, но при нажатии ощущается плотное инородное новообразование. Врач собирает подробный словесный анамнез о протекании заболевания.
- Маммография показывает локальный очаг поражения с подробной информацией.
- Ультразвуковое исследование (УЗИ) позволяет исследовать грудь и перинодулярный кровоток на признаки клинических изменений. Можно изучить больной участок и определить границы узла.
- Для уточнения структурного состава проводится тонко- или толстоигольная пункция биологического материала и проводится биопсия с цитологией.
- Рекомендуется гистологическое исследование биологического образца. Это позволит определить точный состав и степень злокачественности.
- Кровь нужно сдать на общий клинический анализ, на выявление гормона и онкомаркеров.
- Врачи часто проводят УЗИ печени и надпочечников с поджелудочной железой, чтобы выявить наличие опасных изменений.
- Магнитно-резонансная томография даёт более подробную картину заболевания. Также проводится МРТ головного мозга (гипофиза), которая показывает структурные отклонения в развитии.
- Выделения из сосков исследуют при помощи цитологии.
- Эластометрия и радиотермия дают дополнительную информацию, помогающую исключить другие патологии.
Когда результаты обследования готовы, врач поставит точный диагноз и определится, как лечить пациентку.
Когда нужно удалять фиброаденому
Психосоматика болезни доброкачественная. Лечение патологии подразумевает последующее удаление. Опухоль по своему развитию неопасна, но её нужно удалять.
Удаление фиброаденомы молочной железы рекомендовано в следующих случаях:
- Присутствуют болевые ощущения и дискомфорт в фиброаденоме;
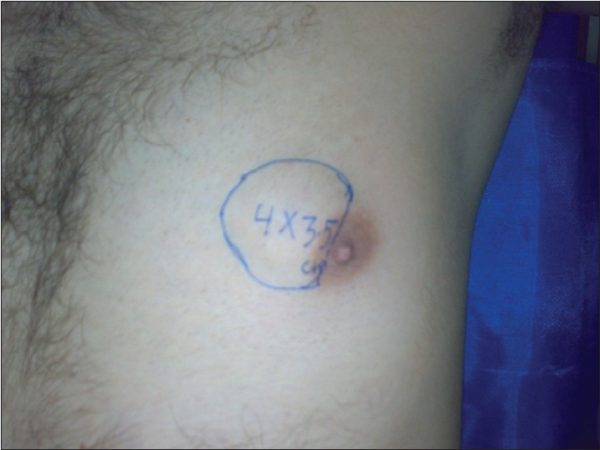
- Узел имеет крупные размеры, которые определяются визуально;
- Перед зачатием ребёнка – беременность способна спровоцировать резкий рост;
- Присутствовало раннее лечение подобной патологии;
- Терапия консервативным методом не даёт положительного эффекта в течение 6 месяцев;
- Стремительное разрастание и начинает перемещаться по молочной железе;
- Диагностирована листовидная форма патологии;
- Гистологическое исследование показало малигнизацию.
При фиброаденоме небольших размеров нужно обратиться к врачу, даже если операция не показана на данной стадии развития болезни. Также врач может принять решение об удалении при наличии проблем с кровотоком и если пациентке больно при касании узла.
К удалению опухоли есть противопоказания. К примеру:
- Женщине запрещено любое хирургическое вмешательство;
- Требуется длительная подготовка пациентки перед удалением по медицинским показаниям;
- Присутствуют проблемы со свертываемостью крови, анемия;
- Наличие проблем с эндокринной системой – сахарный диабет;
- Патологии в области сердца и печени с почками.
Операцию отменяют при наличии простуды или коллагеноза, повышенной температуры тела.
Методы удаления опухоли
На начальной стадии выявления узла проводится консервативное лечение, которое позволяет уменьшить размеры, возможно, новообразование самостоятельно рассосётся. Более сложный случай нужно оперировать. Способ удаления может быть малоинвазивный (ткани менее травмируются) и хирургический (открытый). Методы удаления выбирает врач по медицинским и физическим показаниям.
Если грудь постоянно болит, диагностируются подходящие размеры для операции, стоит удалить узел. Операция может быть плановой или ургентной (срочной). Срочная процедура удаления требуется при стремительной малигнизации и росте узла на грудной зоне. Если требуется подготовка к операции, назначается плановая процедура.
Медицинское показание, когда требуется удалять узел, проводят следующими способами:
- Энуклеация проходит щадящим способом – структура молочной железы практически не страдает от оперативного вмешательства. Процедура проводится под местным наркозом. С анестезией больная не чувствует особого дискомфорта, чувствуется только прикосновение медицинских инструментов. Удаление проходит через ареолу аккуратным рассечением, что снижает риск грубого шва. Применяется традиционный скальпель или электронож. Длительность операции – 1 час. Швы снимаются через неделю. Возможно амбулаторное наблюдение.
- Секторальная резекция проводится под общим наркозом. Оперируют с захватом здоровой ткани до 30 мм. После операции остаётся грубый шов, который корректируется пластической операцией. Применяется при поздней стадии развития новообразования. Процедура длится более 1,5 часа – зависит от размера и расположения патологии.
- Радикальное удаление вместе с грудью проводится при крупном разрастании образования, которое нельзя вырезать другими способами. Длится до 1 часа с последующим грубым швом.
- Оперировать допустимо без разреза ткани – лазером. Используется точечное лазерное воздействие на больной участок без травмирования здоровых тканей. Процедура проходит в течение 40 мин. Остаётся небольшой шрам, который практически незаметен.
- Аваскулярная операция применяется с использованием местной анестезии. При помощи острой и длинной иглы удаляется полностью очаг поражения. На коже остаётся небольшой прокол, который со временем меняется на здоровую ткань без следа. Метод щадящий – при помощи вакуума удаляется опухоль с минимумом дискомфорта. Предпочитают использовать многие врачи – не требует перевязки и проходит без кровотока. Отменяется болезненная процедура по вырезанию. На второй день проводится контрольный осмотр врача.
Возможные последствия и осложнения
После удаления фиброаденомы возможно появление осложнения и неблагоприятные последствия:
- Чувствуется боль в месте оперирования, которая ощутимо отдаёт в плечо. Рекомендуется принимать обезболивающее, чтобы купировать синдром.
- Остаётся внутренний рубец, который может приносить определённый дискомфорт. Зависит от типа кожи и метода проведения вырезания узла.
- Осталось уплотнение в виде гематомы. При повреждении кровеносных сосудов появляется кровоизлияние в верхние слои дермы. Нужно использовать рассасывающие мази и принимать аскорбиновую кислоту.
- Деформация груди из-за внешнего шва или неаккуратного проведения оперативной манипуляции.
- Снижается чувствительность сосков из-за травмирования нервных отростков.
- Сильное кровотечение может вызвать повреждение крупной аорты. Опасно сильной кровопотерей.
- Несоблюдение правил санитарии может привести к инфицированию раны, при которой держится температура на термальных показаниях. Образуется нагноение. Требуется проводить перевязки чаще с удалением гноя и применением антисептических средств.
- Головная боль является следствием после использования наркоза. Купировать можно обильным питьем жидкости и лекарственными средствами из группы спазмолитиков.
Повторно фиброаденома на том же месте возникает редко. Но присутствует риск развития на другом участке груди. Поэтому рекомендуется регулярное наблюдение у врача с проведением диагностики, чтобы предотвратить рецидив.
Восстановительный период
Послеоперационный период по сроку зависит от проводимой операции. Реабилитация может быть короткой или, наоборот, протекать длительное время. Требуется выполнять рекомендации врача по уходу за швом, чтобы предотвратить развитие осложнений.
Пациентка помещается в палату. Происходит интенсивное наблюдение с контролем артериального давления, сердечных сокращений и дыхания. Контролируется внешнее самочувствие больной. К ране нужно прикладывать лед – это предотвратит развитие гематомы. Больничный контроль требуется для купирования неблагоприятных последствий операции.
Швы снимают через 7-10 дней. В последнее время используют нити, которые рассасываются самостоятельно в ткани. Через определённое время шов рассосётся сам. Поэтому не требует снятия, что позволяет избежать грубого шрама.
Запрещается принимать ванну, чтобы не занести инфекцию в рану. Разрешается использовать только душ. Восстановление организма подразумевает правильное и сбалансированное питание. Меню должно содержать витамины и микроэлементы – цинк, медь, фолиевую кислоту, железо и другие. Диета требуется для восполнения организма важными минеральными элементами.
Профилактика рецидива требует использовать компрессионное бельё и лёгкий спорт без серьёзных нагрузок.